鼻腔扩容术对鼻塞伴OSAHS 患者的主客观症状的影响
王国园 方平 汪东
睡眠呼吸障碍疾病发病率相当高,据统计,在中老年人群中的发病率高达60%以上[1],其中阻塞性睡眠呼吸暂停低通气综合征(OSAHS)对人的损害最大,OSAHS 的主要表现为睡眠时反复发作的上气道塌陷与阻塞,从而引起低通气及呼吸暂停[2],由此导致长期慢性缺氧和高碳酸血症,可引起机体代谢紊乱及心脑血管疾病(如高血压、冠心病及糖尿病等)。近年来发病率越来越高[3],此外,OSAHS 患者引起相关的躯体和精神症状(如社交障碍、抑郁等),对生活质量造成严重的影响,使患者生存质量普遍降低[4]。有研究认为该病与鼻阻塞性疾病有一定相关性[5],因鼻腔结构异常导致的鼻阻塞是OSAHS 患者发生上气道塌陷的主要致病原因之一,且鼻腔阻塞作为上呼吸道阻塞的源头性主要因素[6]。因此有效解除鼻腔阻塞对OSAHS 患者来说就显得尤为重要,鼻中隔偏曲及慢性肥厚性鼻炎等都是引起鼻腔阻塞的常见疾病,而鼻腔扩容术是解决鼻腔阻塞的主要治疗方法之一。因此,近年来,鼻腔扩容术在OSAHS 患者的治疗方面成为了研究热门,研究表明解决了上气道解剖结构的塌陷,可以改善患者的长期低氧血症及低通气等生理变化[7]。Fridedman 等[8]报道鼻腔扩容手术使鼻阻力降低后,患者睡眠变得有效,有更多的深睡眠期,因而提高了患者的睡眠质量并改善了生活质量。本研究对伴鼻塞的OSAHS患者行鼻腔扩容手术,观察术后对OSAHS 患者主客观症状的影响,探究鼻腔扩容技术在治疗OSAHS中的临床意义。
资料与方法
1 一般资料
选 取 我 院2016 年8 月~2019 年4 月69 例OSAHS 患者合并有鼻中隔偏曲和或伴有慢性肥厚性鼻炎,其中男54 例,女15 例,年龄25~57 岁,平均40.38±8.57 岁。患者入院前均表现有鼻堵塞,部分患者合并有嗅觉减退、头昏痛及鼻出血等。本资料中鼻中隔偏曲患者共69 例,其中C 型偏曲27例,S 型偏曲16 例,棘突或嵴突3 例,混合型偏曲23例。慢性肥厚性鼻炎患者39 例,泡状中鼻甲5 例,中鼻甲反张或中鼻甲息肉样变11 例,钩突或筛泡肥大8 例。依据其AHI 将其分为轻度、中度和重度,其中轻度27 例,中度33 例,重度9 例。三组OSAHS患者的一般资料,见表1。
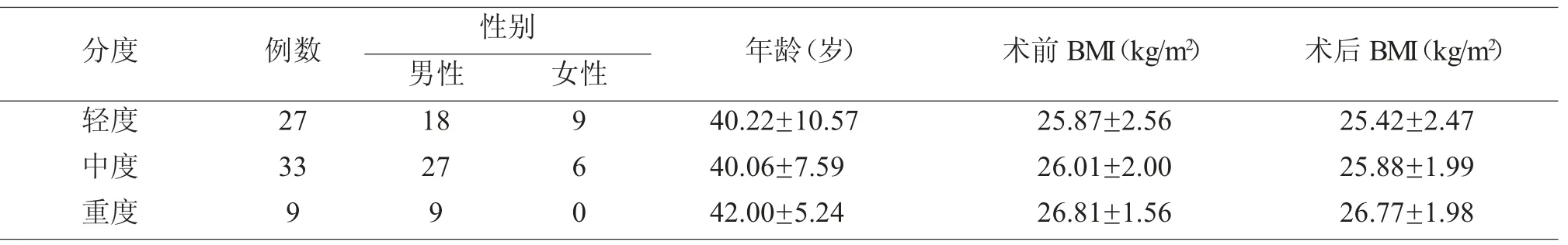
表1 OSAHS 患者的一般资料
纳入标准
所有患者入选标准如下:①OSAHS 临床表现和症状,如间歇性的呼吸暂停、白天嗜睡等。②临床均符合2009 年中华医学会制定的OSAHS 诊断标准和外科治疗指南新标准[9],多导睡眠监测(PSG)结果符合OSAHS 的诊断。③前鼻镜及鼻窦CT 检查示鼻腔结构异常同时伴鼻塞(VAS≥6 分)如鼻中隔偏曲、慢性肥厚性鼻炎、鼻甲肥大、钩突和筛泡肥大及中鼻甲反张等。
排除标准
①肢体端肥大、甲状腺功能低下等与其临床表现症状相似的疾病。②排除鼻窦炎、鼻息肉、变应性鼻炎以及鼻腔鼻窦肿瘤等引起的鼻阻塞。③既往有鼻腔鼻窦手术史者。
2 手术方法
手术方式的选择需根据患者鼻腔的情况,采取个性化的方式,大部分患者鼻腔阻塞是由多种解剖异常共同引起的结果,单一的手术方式往往不能很好的解除患者的鼻塞症状,根据患者鼻腔的实际情况,必要时采用两种或多种术式联合应用。
2.1 鼻中隔偏曲
采用鼻内镜下二线减张法鼻中隔矫正术[10]:去除造成鼻中隔偏曲的应力关系, 保留方形软骨及大部分正常骨性支架。
2.2 慢性肥厚性鼻炎
下鼻甲肥大根据不同情况可采取以下3 种手术方式:①下鼻甲外移术;②下鼻甲低温等离子消融术;③下鼻甲黏膜下部分切除术。
2.3 中鼻甲病变的处理
中鼻甲反向弯曲者行中鼻甲内移骨折术,以此扩宽中鼻道,利于鼻窦的引流。合并泡状中鼻甲者予以部分切除,息肉样变的中鼻甲,予以切割器切除息肉样变的中鼻甲。
2.4 对于异常钩突、筛泡的手术处理
合并钩突、筛泡肥大者,根据鼻腔情况行切除钩突,开放筛泡,拓宽中鼻道。
术毕,予以双侧鼻腔对称性填塞膨胀海绵,使鼻中隔维持在正中水平,术后静脉滴注抗生素数天,48~72h 拔除鼻腔填塞物,为预防鼻中隔穿孔,术后2 周鼻腔不喷激素类药物。
3 观察指标
3.1 鼻内镜及CT 检查
所有患者均于术前和术后6 月左右行鼻内镜及鼻窦CT 检查。
3.2 睡眠客观症状检测
所有患者均于术前和术后6 月左右进行多道睡眠监测仪进行睡眠监测,测定患者的睡眠AHI、最低血氧饱和度(LSaO2)及平均血氧饱和度(MSaO2)等指标。
3.3 睡眠主观症状评分
①鼻塞视觉模拟评分量表[11](VAS):0 表示为无鼻塞,10 表示为极重的鼻塞,分值越大则代表鼻塞症状越重。0 分<轻度≤3 分,3 分<度≤7 分,7 分<重度10≤分。②Epworth 嗜睡量表评分[12]:根据患者嗜睡出现的频率来判断嗜睡程度,不嗜睡0 分,偶尔嗜睡1 分,有时嗜睡2 分,经常嗜睡3 分。a.坐着看书。b.看电视。c.坐在公共场所。d.作为乘客坐汽车1h 内。e.环境允许的情况下躺下。f.与人谈话。g.未饮酒,午饭后安静的坐着。h.作为司机开车时在等红灯时数分钟内。满分24 分,一般正常情况下总分≤10 分[13]。③鼾声量表评分:0 分:不打鼾,1~3 分:轻度打鼾,不影响同床者休息,4~6 分:中度打鼾,影响同床者休息,7~9 分:重度打鼾,影响附近的人休息,10 分:同屋的人因无法忍受而离开房间。
4 疗效评价
4.1 对鼻塞的疗效评价
疗效评定[14]:分为显效、有效和无效。显效:目前鼻腔通气良好,停用减充血剂,下鼻甲大小、黏膜色泽恢复正常。有效:鼻腔通气较术前明显好转,偶用减充血剂,下鼻甲大小、形态和黏膜色泽较术前有所改善。无效:鼻塞症状及下鼻甲大小、形态和黏膜色泽较术前无明显变化。总有效率=显效率+有效率。
4.2 对OSAHS 的疗效评价
所有患者在鼻腔扩容术后6 个月左右评估,分为客观评估和主观评估两部分,客观评估指标为PSG 监测的AHI、LSaO2及MSaO2结果。主观评估包括:ESS、VAS、SS 的评分结果。①临床疗效:根据OSAHS 诊断和外科治疗指南标准评价临床疗效[9]:治愈指AHI<5 次/小时;显效指AHI<20 次/小时且AHI 降低幅度大于50%;有效指AH 降低幅度大于50%。在评定疗效时,除AHI 指标外,应考虑主观症状程度和低氧血症的变化。总有效率=治愈率+显效率+有效率。②VAS、ESS、SS:评分降低代表症状有所改善,见表2,3。
5 统计学处理
所有研究数据采用SPSS 20 软件处理,所有数据包括AHI、LSaO2、MSaO2、VAS、ESS 及SS 评分经行频数分布表检验均符合正态分布,计量资料采用(±s)表示,手术前后每项数据采用配对t检验,若P>0.05 为无明显统计学意义,P<0.05 为差异有统计学意义。
结果
69 例患者中,对鼻塞症状来说,显效45 例(65%),有效24 例(35%),无效0 例(0%)。总有效率100%。OSAHS 治愈12 例(17.4%),显效9 例(13%),有效8 例(11.6%),无效40 例(58%),总有效率为42%(见表2),本研究中所有患者术中、术后均未发生鼻腔剧烈出血,术后密切随访均未见鼻中隔穿孔、鼻梁塌陷、鼻中隔摆动、鼻中隔血肿、鼻黏膜干燥、萎缩性鼻炎等并发症的出现。
1 患者术后鼻内镜及CT 的观察结果
所有患者行鼻中隔及(或)鼻甲手术者,术后6月后复查鼻内镜及CT 见鼻中隔偏曲已明显矫正,鼻甲较术前明显缩小,患者鼻塞症状均有不同程度的好转。
典型病例:患者男,28 岁,鼻塞伴打呼5 年,入院后行鼻中隔矫正术及双侧下鼻甲等离子消融术。术前AHI 为13.2。术后6 月AHI 为4.7。术前前鼻镜下见:双侧下鼻甲肥大,与鼻中隔接触,中鼻甲未能窥及。术前CT 提示:双侧下鼻甲肥大,鼻中隔S 型弯曲。术后鼻内镜及CT 显示患者下鼻甲明显缩小,鼻中隔无明显偏曲(图1~6 为患者术前、术后鼻内镜及CT 结果)。
2 三组患者术前、术后AHI、LSaO2、MSaO2 及VAS、 SS、SS 评分,结果见表3,4。

表2 OSAHS 患者严重程度与手术疗效
表3 OSAHS 患者睡眠主观症状的比较(±s,分)
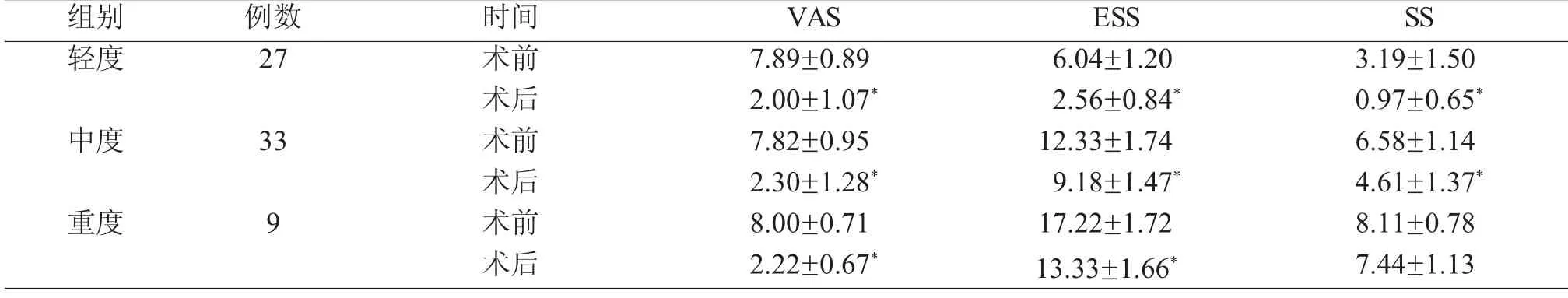
表3 OSAHS 患者睡眠主观症状的比较(±s,分)
注:与同组术前比较,*P<0.05。
组别 例数 时间 VAS轻度 27 术前 7.89±0.89术后 2.00±1.07*SS 3.19±1.50 0.97±0.65*中度 33 术前 7.82±0.95 12.33±1.74 6.58±1.14术后 2.30±1.28* 9.18±1.47* 4.61±1.37*重度 9 术前 8.00±0.71 17.22±1.72 8.11±0.78术后 2.22±0.67* 13.33±1.66* 7.44±1.13 ESS 6.04±1.20 2.56±0.84*
表4 OSAHS 患者PSG 检测结果的比较(±s,分)
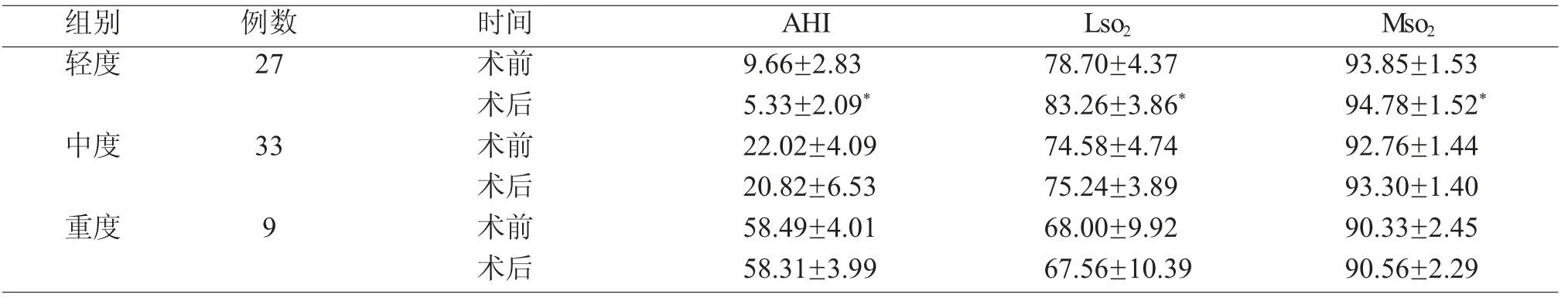
表4 OSAHS 患者PSG 检测结果的比较(±s,分)
注:与同组术前比较,*P<0.05。
组别 例数 时间 AHI轻度 27 术前 9.66±2.83术后 5.33±2.09*Mso2 93.85±1.53 94.78±1.52*中度 33 术前 22.02±4.09 74.58±4.74 92.76±1.44术后 20.82±6.53 75.24±3.89 93.30±1.40重度 9 术前 58.49±4.01 68.00±9.92 90.33±2.45术后 58.31±3.99 67.56±10.39 90.56±2.29 Lso2 78.70±4.37 83.26±3.86*
讨论
鼻腔作为关键的呼吸门户,不仅具有通气、加温加湿、清洁过滤、增强机体免疫和嗅觉等功能,而且对于人在睡眠时的通气也起着至关重要的作用[15]。鼻腔通气障碍是上气道阻塞的重要源头,且鼻塞被认为是OSAHS 发病机制的一个独立因素[16,17],因鼻塞时使气道阻力增高,导致咽部负压增大,咽腔软组织更易塌陷[18,19],正常人睡眠时,主要经鼻呼吸[20],但OSAHA 患者鼻阻塞时,呼吸模式转换为主要经口呼吸,这会使舌体后坠,咽腔变得更狭窄,从而导致上气道阻力增加并引起呼吸暂停[21]。因此有效解决鼻塞是治疗OSAHS 的根本所在[22],鼻腔扩容术是治疗以鼻腔阻塞为主的一种手术方法,其内容主要包括鼻内镜下三线减张鼻中隔矫正术或鼻中隔成形术、中鼻甲成形(内移固定)术、双侧中鼻道鼻窦对称性开放术及下鼻甲消融、成形(外移固定)术等。手术主要纠正鼻中隔及鼻腔外侧壁结构异常所导致的鼻腔阻塞,纠正鼻腔病理性结构改变,适当、对称地扩大鼻腔容积,调整双侧鼻腔气流的对称性均匀分布,同时又最大地保留鼻腔黏膜的功能。在能达到治疗疾病目地的同时,又尽所能的保留和恢复鼻腔正常的解剖结构及生理功能[23]。研究显示选择适宜的鼻腔手术,对患者睡眠质量的提高与鼻腔通气功能的提升具有十分重要的意义[24,25]。
鼻中隔骨、软骨的发育不均衡所造成的张力可能是引起鼻中隔偏曲的主要因素之一,鼻中隔偏曲矫正手术应本着尽量保留正常骨性支架的完整性的原则,以维持鼻中隔应有的生物力学支撑。对于鼻中隔偏曲的处理,我们采用二线减张法鼻中隔矫正术,去除第二、三条张力线区域部分少许软骨及骨质,不切除第一条张力曲线软骨,这样能很好地保留方形软骨且最大地保持了鼻中隔支架的稳定性,如为方形软骨偏曲,在软骨面作垂直细条状的小切块和“井”字划痕,以此降低中隔软骨偏曲部表面应力。此法不仅去除了鼻中隔偏曲相应的张力,又最大可能地保留了鼻中隔支架的结构,能很好的避免了鼻中隔穿孔、鼻中隔摆动以及鞍鼻的发生,术后随访发现所有病例均无上述并发症的发生。下鼻甲的处理要适当,对术中外移、切除下鼻甲程度做恰当处理,下鼻甲骨质增生为主的部分患者可黏膜下切除增生的骨质。低温等离子刀头可在黏膜下消融纤维组织而不损伤黏膜,下鼻甲黏膜的生理功能未受明显的影响,此法在处理因鼻甲黏膜肥厚而影响鼻腔容积时有不可替代的优点。
本研究分析我院69 例鼻塞伴OSAHS 患者,对鼻腔结构的病变实施个性化的鼻腔扩容术,总有效率为42%,相对于Li 等[26]研究的Meta 分析治疗OSAHS 患者总成功率的16.7%较高,可能原因之一为我们研究的病例中轻中度OSAHS 患者占大多数,再者可能是我们所选的病例都是鼻堵症状比较严重(VAS≥6 分)的而Li 等在术前并未对患者鼻堵严重程度进行筛选。对于轻度OSAHS 患者,术后AHI、LSaO2及MSaO2有所改善(P<0.05),患者VAS、ESS 及SS 都有显著的改善(P<0.05),对于中度OSAHS 患者,手术可以改变患者的鼻塞、嗜睡及打鼾症状(P<0.05),但患者的PSG 相关指标没有明显的改善,对于重度OSAHS 患者,除鼻塞及白天嗜睡有所改善外(P<0.05),患者打鼾症状及PSG 相关客观指标较术前均无明显的变化。我们的研究结果表明,鼻腔扩容术对于轻度OSAHS 患者疗效较好,中度次之,重度患者的疗效最差,这与Moxness 等[27]研究的鼻腔手术最适合轻度或中度阻塞性睡眠呼吸暂停的结果基本相同,之所以中重度OSAHS 患者效果较差,Miyazaki 等[28]人的研究表明对于中重度OSAHS 患者可能伴有多个平面的狭窄,我们术后随访也发现绝大多数中重度OSAHS 患者确是如此。既然鼻腔扩容术对重度OSAHS 患者效果差甚至无效果,是否单纯鼻腔扩容术对重度OSAHS 患者治疗毫无意义?答案是否定的,因Poirier 等[29]的研究表明鼻腔扩容术可以提高持续正压通气(CPAP)对OSAHS 患者治疗的耐受性和依从性。此外,Nakata等[30]对12 例重度OSAHS 的研究同样表明患者鼻腔扩容手术可以促进CPAP 对OSAHS 患者的治疗,在促进OSAHS 患者治疗中发挥重要作用。且我们研究表明无论轻度、中度还是重度OSAHS 患者,其鼻塞VAS 评分、嗜睡量表ESS 评分有明显的下降,说明鼻腔扩容术可以减轻患者的鼻塞及嗜睡症状。患者的嗜睡症状的改善或许与鼻腔扩容术降低了鼻阻力、减少睡眠中的微觉醒、改善患者的睡眠结构及降低呼吸暂停时间有一定关系[31]。此外鼻腔扩容术还能减轻轻、中度OSAHS 患者的打鼾症状,这与许多研究[32,33]表明鼻腔手术是有效减少打鼾和白天困倦症状的结论基本一致。重度患者手术前后打鼾症状总体未见明显变化,因影响鼾声效果的因素众多,患者本身的体质量指数(BMI)、年龄、性别、等均可以影响对鼾声的疗效,我们发现重度OSAHS 患者术前BMI 高于轻中度组,这或许是影响重度OSAHS 患者鼾声疗效的因素之一。
虽多数学者[26,34,35]的研究单纯鼻腔扩容术并不能明显的改变患者的AHI,但结果都表明鼻腔扩容术能很好地改善患者的鼻塞、嗜睡症状,甚至鼾声。我们研究的患者中,除轻度患者术后AHI 有统计学的意义(P<0.01),中度及重度患者术后与术前比较均无明显的差异,但患者的鼻塞、日间嗜睡及打鼾均有不同程度的改善。总的来说,鼻腔扩容术能有效的减轻OSAHS 患者的鼻塞、嗜睡甚至打鼾的症状,提高患者的睡眠质量,部分患者能达到治愈的效果,对轻度OSAHS 的患者效果最为明显。对于伴鼻塞的中重度OSAHS 患者术后AHI、LSaO2及MSaO2均无明显改善,说明单纯鼻腔扩容术未能解决中重度患者上气道阻塞引起的缺氧问题,对于这些患者术前可进行阻塞平面的判断,必要时可行联合手术及进行序列治疗或利用CAPA 进行正压通气治疗,因此对于伴有鼻塞的OSAHS 患者,单纯的鼻腔扩容术未能有效或显著改善大部分OSAHS 患者PSG 监测的客观指标,术前准确判断阻塞平面及精准评估,这样才能更好地把握鼻腔扩容术治疗鼻塞伴OSAHS 患者的最佳适应症。

