吗替麦考酚酯治疗伴其他自身抗体阳性视神经脊髓炎谱系疾病的疗效 ???
李妙嫦 王玉鸽 李蕊 杨渝 邱伟 卢婷婷

【摘要】目的 比較免疫抑制剂吗替麦酚酯(MMF)治疗伴或不伴其他自身抗体阳性的视神经脊髓炎谱系疾病(NMOSD)患者的疗效。方法 将90例NMOSD患者分为伴有其他自身抗体阳性组(阳性组)及不伴有其他自身抗体阳性组(阴性组),比较2组患者在接受MMF治疗前后的扩展残疾状态量表(EDSS)评分、年平均复发率(ARR)。结果 纳入的90例患者中,6例因不良反应退出研究,6例因检查欠配合、复诊不及时等原因被剔除,共78例患者(阳性组30例、阴性组48例)被纳入统计。78例患者治疗时间12 ~ 39.7月。阳性组与阴性组治疗前及治疗后各时间段的EDSS评分组间比较差异均无统计学意义(P均> 0.05)。2组治疗后30 d、90 d、180 d、
360 d的EDSS评分均较治疗前低(P均< 0.05/4),治疗后的前6个月阳性组下降幅度较阴性组明显,治疗6个月后阴性组的下降幅度较阳性组明显。2组治疗时间比较差异无统计学意义(P > 0.05)。治疗期间阳性组有9例出现复发,共复发12次,阴性组有12例出现复发,共复发16次。与治疗前比较,阳性组及阴性组治疗后的ARR均降低(P均< 0.01)。治疗前及治疗后2组ARR比较差异无统计学意义(P均> 0.05)。结论 MMF对伴或不伴有其他自身抗体阳性的NMOSD患者均有效。
【关键词】视神经脊髓炎谱系疾病;自身抗体;吗替麦考酚酯;疗效
【Abstract】Objective To compare the clinical efficacy of mycophenolate mofetil (MMF) in the treatment of neuromyelitis optica spectrum disorder (NMOSD) with or without other positive autoantibodies. Methods All 90 NMOSD patients were divided into the positive and negative autoantibody groups. The expanded disability status scale (EDSS) score and mean annual recurrence rate (ARR) were statistically compared between two groups before and after receiving MMF treatment. Results Among 90 patients, 6 patients withdrew from the study due to adverse reactions and 6 patients were excluded due to lack of cooperation in examination and follow-up. A total of 78 patients (n = 30 in the positive group and n = 48 in the negative group) were included in subsequent statistical analysis. The treatment time of 78 cases was ranged from 12.0 to 39.7 months. The EDSS scores did not significantly differ between two groups at each time point before and after treatment (all P > 0.05). In both groups, the EDSS scores were significantly decreased at 30, 90, 180 and 360 d after corresponding treatment (all P < 0.05/4). Within 6 months after treatment, the decrease trends of EDSS score in the positive group was more evident compared with that in the negative group. At 6 months after treatment, the decline of EDSS score in the negative group was more evident compared with that in the positive group. The treatment time did not significantly differ between two groups (P > 0.05). Throughout the treatment, 9 patients recurred for 12 times in the positive group, and 12 cases recurred for 16 times in the negative group. After treatment, the ARR was significantly decreased in both groups (both P < 0.01). The ARR did not significantly differ between two groups before and after MMF treatment (both P > 0.05). Conclusion MMF shows equivalent clinical efficacy in the treatment of NMOSD with and without other positive autoantibodies.
【Key words】Neuromyelitis optica spectrum disorder;Autoimmune antibody; Mycophenolate mofetil;Clinical efficacy
视神经脊髓炎谱系疾病(NMOSD)是一种自身免疫性的中枢神经系统疾病,临床上以视神经炎和急性脊髓炎为主要表现,症状具有反复性且每次发作后症状呈逐渐加重趋势[1]。该病与多发性硬化在MRI中显示的病灶特点也有不同[2]。NMOSD常伴有其他自身抗体阳性,而关于伴有其他自身抗体阳性NMOSD的临床特点及治疗预后鲜有报道[3]。唐友莲[4]发现伴有其他自身抗体阳性NMOSD患者与不伴其他自身抗体阳性者比较,前者的急性期糖皮质激素(激素)治疗效果更差、症状更重,且第1年复发率更高。
吗替麦考酚酯(MMF)既往作为抗排斥药物被广泛应用于肝、肾等器官移植领域,也用于治疗SLE、肾小球肾炎、天疱疮等疾病。近年来MMF也被应用于神经系统免疫性疾病的治疗,多发性硬化、NMOSD、重症肌无力的相关临床研究较多,MMF的疗效得到肯定[5-11]。本研究旨在探討MMF治疗伴或不伴有其他自身抗体阳性的NMOSD患者的疗效,特别是其对扩展残疾状态评分量表(EDSS)评分、年平均复发率(ARR)的影响。
对象与方法
一、研究对象
纳入2014年9月至2017年6月在中山大学附属第三医院就诊的NMOSD患者,均符合2006年视神经脊髓炎(NMO)诊断标准(2015年以前纳入者)或2015年NMOSD诊断标准[12-13]。入组患者的血清水通道蛋白-4抗体(AQP4-IgG)均阳性(基于细胞转染法检测)且符合以下纳入及排除标准。纳入标准:①年龄≥18岁;②MMF 治疗前已确诊为NMOSD,而且近2年曾发作2次或以上,或近1年曾发作1次或以上。排除标准:①一直使用其他免疫抑制剂治疗且病情控制良好;②肝肾功能、血常规异常;③合并严重的全身性疾病、先天性疾病、遗传性疾病、恶性肿瘤、免疫缺陷、全身或局部感染尚未治愈等;④妊娠或哺乳期;⑤不能耐受糖皮质激素(激素)。按上述标准共纳入90例患者,根据患者是否伴有其他自身抗体阳性将其分为其他自身抗体阳性组(阳性组)34例(男3例、女31例),其他自身抗体阴性组(阴性组)56例(男3例、女53例)。本研究通过中山大学附属第三医院伦理委员会批准,所有患者对本研究知情同意。
二、治疗方法
初始14 d MMF剂量为 500 mg/d,待患者适应后改为1000 mg/d。同时口服泼尼松0.5 mg/(kg·d)或等效剂量甲泼尼龙8周,随后激素逐渐递减至隔日口服泼尼松10 mg或甲泼尼龙8 mg,由于每例患者的入组时间及具体情况不同,所以每例的用药时间不同。
三、观察指标
1. 临床复发
出现新的神经系统功能缺损症状(肢体瘫痪、感觉异常、顽固性呃逆、视力下降等),持续≥24 h,EDSS 评分增加≥0.5 分,且经MRI 证实存在新病灶。
2. EDSS评分
记录2组治疗360 d内的EDSS评分,对比阳性组及阴性组的组内及组间治疗前(入组时)及治疗后30 d、90 d、180 d、360 d的残疾评分,评分越高表示患者残疾程度越严重。
3. ARR
ARR=复发次数/年数,比较阳性组及阴性组的ARR。
四、统计学处理
采用SPSS 17.0进行统计分析。符合正态分布的计量资料用表示,组间比较采用独立样本t检验;偏态分布计量资料用中位数(下四分位数,上四分位数)表示,组内治疗前后对比用符号秩和检验,组间比较采用Wilcoxon秩和检验。计数资料用例(%)表示,组间比较采用χ2检验。重复测量资料采用单组重复测量资料方差分析,两两比较采用配对t检验,并用Bonferroni法校正检验水准。α = 0.05。
结果
一、一般情况
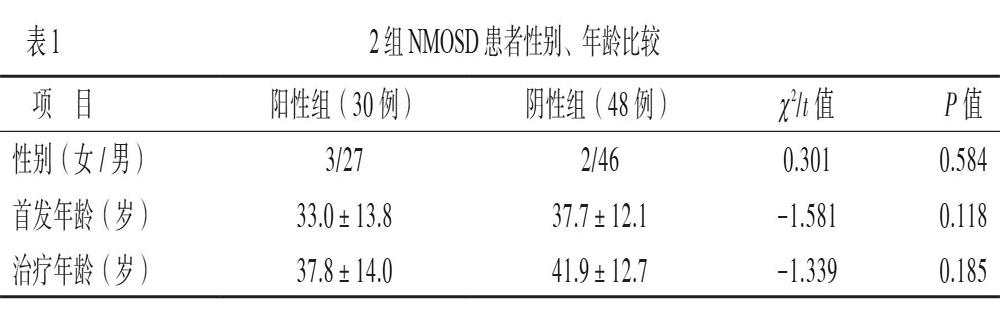
阳性组的其他自身抗体包括:抗核抗体、抗干燥综合征A抗体(抗SSA)、抗甲状腺过氧化物酶抗体(a-TPO)、抗甲状腺球蛋白抗体(a-TG)等。90例中有6例因不良反应退出本研究,有6例不配合随诊,导致观察指标不全而被剔除。最后78例患者(其中阳性组30例,阴性组48例)能坚持定期复查且资料完整,2组患者的性别、年龄等比较差异无统计学意义(P均 > 0.05),见表1。78例中伴有自身免疫性疾病的有4例,其中2例为SLE,2例为干燥综合征。将78例经MMF治疗前后的EDSS、ARR纳入统计分析,其治疗时间为12.0 ~ 39.7月。
二、MMF治疗前后2组NMOSD患者EDSS评分比较
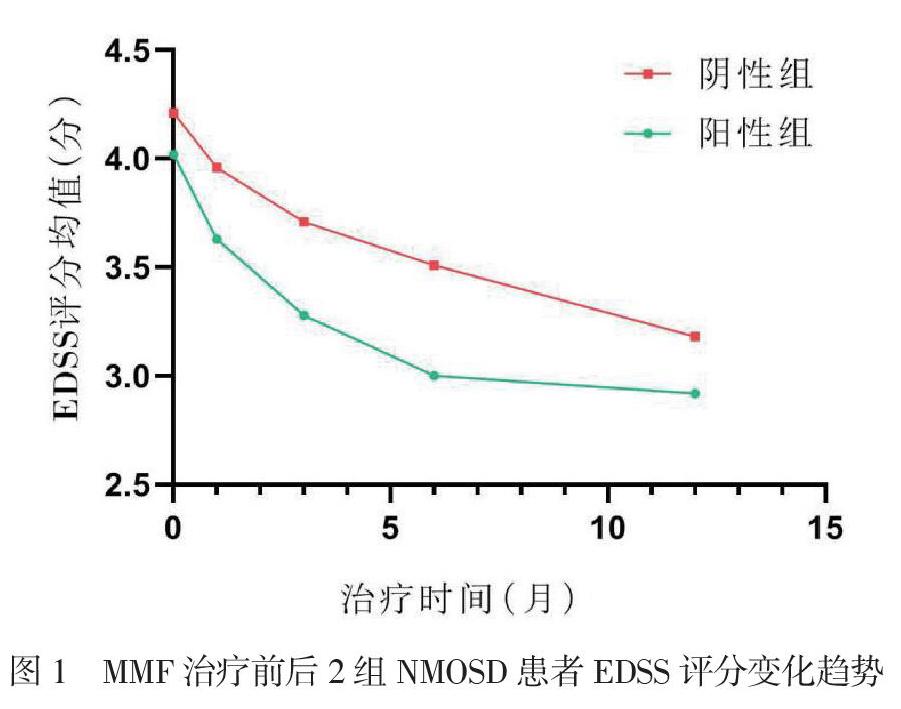
阳性组与阴性组治疗前的EDSS评分均较首诊NMOSD时高(4.02±1.75 vs. 3.10±1.30,4.21± 1.48 vs. 3.33±1.39,P均< 0.05),考虑NMOSD患者病程有残疾累积的特点。阳性组与阴性组治疗前及治疗后各时间段的EDSS评分组间比较差异均无统计学意义(P均> 0.05)。2组治疗后30 d、90 d、180 d、360 d 的EDSS评分均较治疗前低(P均< 0.05/4),见表2。治疗后的前6个月阳性组下降幅度较阴性组明显,治疗6个月后阴性组的下降幅度较阳性组明显,见图1。
三、2组NMOSD患者治疗前及治疗后ARR的比较
2组治疗时间比较差异无统计学意义(P > 0.05)。治疗期间阳性组有9例出现复发,共复发12次,阴性组有12例出现复发,共复发16次。与治疗前比较,阳性组及阴性组治疗后的ARR均降低(P均< 0.01)。治疗前及治疗后2组ARR比较差异无统计学意义(P均> 0.05),见表3。
讨论
NMOSD是一种累及中枢神经系统的复发性的炎性脱髓鞘疾病,在临床上常常以视神经炎、急性脊髓炎、延髓极后区症状为主要表现[14-15]。除了急性复发导致的残疾以及累积残疾,NMOSD患者也常有各种与NMOSD共同存在的常见的自身免疫性疾病[16-17]。本研究中伴有自身免疫疾病的有4例,其中2例为SLE,2例为干燥综合征。有研究显示,无明显自身免疫性疾病但同时存在其他自身抗体的情况在NMOSD患者中高达50%,包括抗核抗体(43%)、可提取核抗原(15%)、SSA(10%)、SSB(3%)和RF(5%)[18]。本研究旨在探讨NMOSD患者伴或不伴有其他自身抗体对MMF治疗预后的影响。
EDSS为评价NMOSD患者免疫治疗预后的重要指标[19]。NMOSD具有每次发作后症状呈逐渐加重趋势的特点,故本研究中NMOSD患者MMF治疗前的EDSS值比首发时的EDSS值高。78例经MMF治疗后EDSS值较治疗前低,分为阳性组及阴性组后,2组经MMF治疗后的EDSS 评分均下降,且各时间点2组的EDSS评分比较差异无统计学意义,考虑无論是对伴有其他自身抗体阳性或无其他自身抗体阳性患者,MMF免疫治疗效果均较好。
ARR是评价MMF治疗NMOSD有效性的最常用指标。NMOSD复发危险因素包括性别(女性)、遗传(HLA基因型)、血清AQP4-IgG水平(高水平)、感染等[20-24]。本研究中90例NMOSD患者均为复发性,而且血清AQP4-IgG均为阳性。NMOSD多为双相复发性病程,但也有少数为单相病程。单相病程一般发生在较年轻的人群,在流行病学方面似乎无性别差异,与其他自身免疫性疾病的相关性不大,而且此类患者血清AQP4-IgG阳性率较低。单相NMOSD患者的5年生存率为90%,而复发NMOSD患者5年生存率为68%[25]。由此可见,降低NMOSD患者的ARR可以减少患者的致残率及病死率。本研究显示,阳性组与阴性组治疗后的ARR值均下降,但2组比较差异无统计学意义。
本研究的不足之处包括:纳入的患者多来自中国南方地区,故难免有区域局限性;未对NMOSD患者进行MMF的血药浓度检测,未能评估血药浓度对疗效的影响;样本量不够大。
综上所述,本研究显示,NMOSD患者在经MMF治疗后的EDSS评分及ARR均改善,MMF对伴有或不伴有其他自身抗体阳性的患者的疗效无差异,由此可见NMOSD患者是否伴其他自身抗体阳性并不影响MMF的近期疗效。
参 考 文 献
[1] Wingerchuk DM, Pittock SJ, Lucchinetti CF, Lennon VA, Weinshenker BG. A secondary progressive clinical course is uncommon in neuromyelitis optica.Neurology,2007,68(8):603-605.
[2] 陈培材,饶俊平,宋宏中,余利生,罗凌云,戴永强.多发性硬化与视神经脊髓炎患者磁共振检查的对比研究.新医学,2016,47(7):457-461.
[3] 中国免疫学会神经免疫学分会. 中国视神经脊髓炎谱系疾病诊断与治疗指南. 中国神经免疫学和神经病学杂志,2016,23(3):155-166.
[4] 唐友莲.伴自身抗体阳性的视神经脊髓炎临床和影像学特点分析.南宁:广西医科大学,2016.
[5] Pandit L, Mustafa S, Malli C, DCunha A. Mycophenolate mofetil in the treatment of multiple sclerosis: a preliminary report. Neurol India,2014,62(6):646-648.
[6] Michel L, Vukusic S, De Seze J, Ducray F, Ongagna JC, Lefrère F, Jacq-Foucher M, Confavreux C, Wiertlewski S, Laplaud DA. Mycophenolate mofetil in multiple sclerosis: a multicentre retrospective study on 344 patients. J Neurol Neurosurg Psychiatry,2014,85(3):279-283.
[7] Mealy MA, Wingerchuk DM, Palace J, Greenberg BM, Levy M. Comparison of relapse and treatment failure rates among patients with neuromyelitis optica: multicenter study of treatment efficacy. JAMA Neurol,2014;71(3):324-330.
[8] Huh SY, Kim SH, Hyun JW, Joung AR, Park MS, Kim BJ, Kim HJ. Mycophenolate mofetil in the treatment of neuromyelitis optica spectrum disorder. JAMA Neurol,2014,71(11):1372-1378.
[9] Torres J, Pruitt A, Balcer L, Galetta S, Markowitz C, Dahodwala N. Analysis of the treatment of neuromyelitis optica. J Neurol Sci,2015,351(1-2):31-35.
[10] Jeong IH, Park B, Kim SH, Hyun JW, Joo J, Kim HJ. Comparative analysis of treatment outcomes in patients with neur-omyelitis optica spectrum disorder using multifaceted endpoints. Mult Scler,2016,22(3):329-339.
[11] Hehir MK, Burns TM, Alpers J, Conaway MR, Sawa M, Sanders DB. Mycophenolate mofetil in AChR-antibody-positive myasthenia gravis: outcomes in 102 patients. Muscle Nerve,2010 ,41(5):593-598.
[12] Wingerchuk DM, Lennon VA, Pittock SJ, Lucchinetti CF, Weinshenker BG. Revised diagnostic criteria for neuromyelitis optica. Neurology,2006,66(10):1485-1489.
[13] Wingerchuk DM, Banwell B, Bennett JL, Cabre P, Carroll W, Chitnis T, de Seze J, Fujihara K, Greenberg B, Jacob A, Jarius S, Lana-Peixoto M, Levy M, Simon JH, Tenembaum S, Traboulsee AL, Waters P, Wellik KE, Weinshenker BG; International Panel for NMO Diagnosis. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology,2015,85(2):177-189.
[14] Katz Sand I. Neuromyelitis optica spectrum disorders. Continuum (Minneap Minn), 2016, 22(3):864-896.
[15] Nikoo Z, Badihian S, Shaygannejad V, Asgari N, Ashtari F. Comparison of the efficacy of azathioprine and rituximab in neuromyelitis optica spectrum disorder: a randomized clinical trial. J Neurol,2017,264(9):2003-2009.
[16] Iyer A, Elsone L, Appleton R, Jacob A. A review of the current literature and a guide to the early diagnosis of autoimmune disorders associated with neuromyelitis optica. Autoimmunity,2014,47(3):154-161.
[17] Zhang B, Zhong Y, Wang Y, Dai Y, Qiu W, Zhang L, Li H, Lu Z. Neuromyelitis optica spectrum disorders without and with autoimmune diseases. BMC Neurol,2014,14:162.
[18] Pittock SJ, Lennon VA, de Seze J, Vermersch P, Homburger HA, Wingerchuk DM,Lucchinetti CF, Zéphir H, Moder K, Weinshenker BG. Neuromyelitis optica and non-organ-specific autoimmunity. Arch Neurol,2008 ,65(1):78-83.
[19] 矫毓娟,崔蕾,张伟赫,张春瑜,张晔琼,张欣,焦劲松.视神经脊髓炎谱系疾病在长期免疫抑制治疗前的病程特点及预后分析.中國神经免疫学和神经病学杂志,2017,24(4):256-261.
[20] Kim SM, Waters P, Woodhall M, Kim YJ, Kim JA, Cheon SY, Lee S, Jo SR, Kim DG, Jung KC, Lee KW, Sung JJ, Park KS. Gender effect on neuromyelitis optica spectrum disorder with aquaporin4-immunoglobulin G. Mult Scler,2017,23(8):1104-1111.
[21] Blanco Y, Ercilla-González G, Llufriu S, Casanova-Estruch B, Magraner MJ,Ramió-Torrentá L, Mendibe-Bilbao MM, Uclés-Sánchez AJ, Casado-Chocán JL, López de Munain A, Ramo-Tello C, Santos-Lasaosa S, Fernández-Bola?os Porras R,Segura-Bruna N, Sepulveda-Gázquez M, Villoslada P, Graus F, Saiz A. HLA-DRB1 typing in Caucasians patients with neuromyelitis optica. Rev Neurol,2011,53(3):146-152.
[22] Jarius S, Franciotta D, Paul F, Ruprecht K, Bergamaschi R, Rommer PS, Reuss R,Probst C, Kristoferitsch W, Wandinger KP, Wildemann B. Cerebrospinal fluid antibodies to aquaporin-4 in neuromyelitis optica and related disorders:frequency, origin, and diagnostic relevance. J Neuroinflammation,2010,7:52.
[23] Yoshimura S, Isobe N, Matsushita T, Yonekawa T, Masaki K, Sato S, Kawano Y,Kira J; South Japan Multiple Sclerosis Genetics Consortium. Distinct genetic and infectious profiles in Japanese neuromyelitis optica patients according to anti-aquaporin 4 antibody status. J Neurol Neurosurg Psychiatry,2013,84(1):29-34.
[24] 黄艳露,黄巧,卢婷婷,许成芳,陆正齐,胡学强,邱伟. 中国人视神经脊髓炎谱系疾病及多发性硬化与妊娠的相关性.中山大学学报(医学科学版),2017,38(2):267-272.
[25] Wingerchuk DM, Hogancamp WF, OBrien PC, Weinshenker BG. The clinical course of neuromyelitis optica (Devics syndrome). Neurology,1999,53(5):1107-1114.
(收稿日期:2019-10-08)
(本文编辑:洪悦民)

