结直肠癌手术患者住院费用影响因素分析
■ 梁 锌 尹世全 石菊芳 杨 剑 陈万青
随着社会经济的飞速发展,城市化、工业化进程不断加快,居民生活方式和生活环境不断变化,我国恶性肿瘤的发病率和死亡率也在迅速上升,成为严重威胁中国人群健康的主要公共卫生问题之一[1-2]。其中结直肠癌的发病率上升速度仅次于肺癌和女性乳腺癌[1],且长期稳居我国恶性肿瘤死因前五位[2],近年来甚至攀升至第三位[3]。结直肠癌的治疗也消耗大量的医疗资源,给家庭和社会造成了沉重的经济负担。最新数据研究显示,结直肠癌的医疗总花费和住院花费在我国均居于恶性肿瘤花费第二位,仅次于肺癌[4],而结直肠癌例均直接医疗费用则高居城市人群六大癌症费用之首,且非医疗费用不可忽视[5]。国内外关于结直肠癌经济负担方面的研究都指出,住院费用在所有花费中比重最大[6-7]。手术治疗是目前结直肠癌最主要的治疗方式之一[6]。而国内很多研究结果显示,手术治疗患者的住院费用高于非手术治疗患者[8-10],且肿瘤专科医院住院费用高于综合医院[10]。作者对某三甲肿瘤专科医院2018年共计2 417例结直肠癌手术治疗住院患者的基本临床资料和住院费用明细进行了分析,以了解结直肠癌手术患者住院费用的影响因素,从而为合理分配使用卫生资源,控制结直肠癌手术患者住院费用及直接经济负担,加强肿瘤专科医院的医疗费用管理、医疗保险部门的医疗服务管理。尤其是新医改政策驱动下,肿瘤的单病种、诊断相关分组(DRGs)和临床路径有效衔接,实现医疗质量和医疗费用的双重管理,为其提供积极的指导作用。
1 资料与方法
1.1 资料来源
资料来源于某三甲肿瘤专科医院的病案首页数据,包括病案首页中的性别、年龄、付费方式、婚姻状况、住院天数以及诊断、病理、手术编码和费用明细等信息。纳入排除标准:出院日期为2018年1月1日 12月31日;主要诊断编码前3位为C18-C20;手术编码不为空;剔除无效病例,共收集结直肠癌手术治疗住院患者的住院病例2 417份。
1.2 质量控制
所有患者均经细胞学、组织病理学诊断确诊,所有编码录入人员均经过中国医院协会病案管理专业委员会的培训和认证,并持“国际疾病分类与手术操作分类(IDC-10,ICD-9-CM-3)编码技能水平考试合格证书”上岗,最大程度保证病案首页编码录入的完整性和准确性。
1.3 统计学处理
应用SAS 9.4统计软件对数据进行处理和统计分析,进行研究指标的统计描述、单因素统计描述分析、逐步回归方法进行多因素分析。其中单因素分析在两组间比较采用t检验或Mann-Whitney检验,在多组之间比较则采用方差分析或者Kruskal-Wallis秩和检验。对所研究的各项影响因素进行统计学检验,检验水准α=0.05。
2 结果
2.1 患者一般情况
本次纳入有效病例2 417例,其中男性1 533 例(63.43%)、女性884例(36.57%)。患者平均年龄60岁,主要分布在50 70岁。患者一般情况及住院费用单因素分析结果详见表1。
2.2 患者住院费用及构成情况
结直肠癌手术患者平均住院费用74 713.11元,最低9 829.40元,最高316 569.01元。从住院总费用构成情况看,结直肠癌手术患者费用主要包括材料费(48.35%)和药费(29.98%),占比接近80%;而最基础的手术费(7.57%)、诊查费(1.79%)、治疗费(1.34%)等费用占比相对较低。可见控制高值耗材费用和西药费用对控制总费用有重要意义。患者住院费用及构成情况详见表2。
2.3 住院费用影响因素单因素分析
为了探索住院费用的影响因素,对不同性别、年龄段、婚姻状况、医疗付费方式、病理类型、分化程度、是否有淋巴结转移、是否结直肠多发恶性肿瘤、是否有肝继发恶性肿瘤、是否伴有慢性病、手术方式、是否进行非计划再次手术、住院天数等,与患者住院费用的关系进行单因素统计描述分析。结果显示:不同性别、不同年龄段、不同医疗付费方式、是否结直肠多发恶性肿瘤、是否有肝继发恶性肿瘤、是否伴有慢性病、不同手术方式、是否进行非计划再次手术、不同住院天数的结直肠癌手术患者,住院总费用间的差异具有统计学意义(P<0.05)。男性患者住院费用比女性患者高1.94%,随着年龄的增加有住院费用递增的趋势。完全自费患者住院费用比医保支付患者高20.93%,发生结直肠多发恶性肿瘤的患者住院费用比单发患者高17.56%,发生肝继发恶性肿瘤的患者住院费用比未发生肝转移的患者高23.87%。伴有高血压和糖尿病等慢性病的患者住院费用比没有基础疾病的患者高4.7%,住院期间进行非计划再次手术的患者住院费用高于普通患者64.52%。技术手段上腹腔镜手术患者住院费用比开腹手术高5.33%,随着住院天数的增加,结直肠癌手术患者的住院费用也相应增加,尤其住院31天以上的患者住院费用是21天以内患者的2倍以上(表1)。
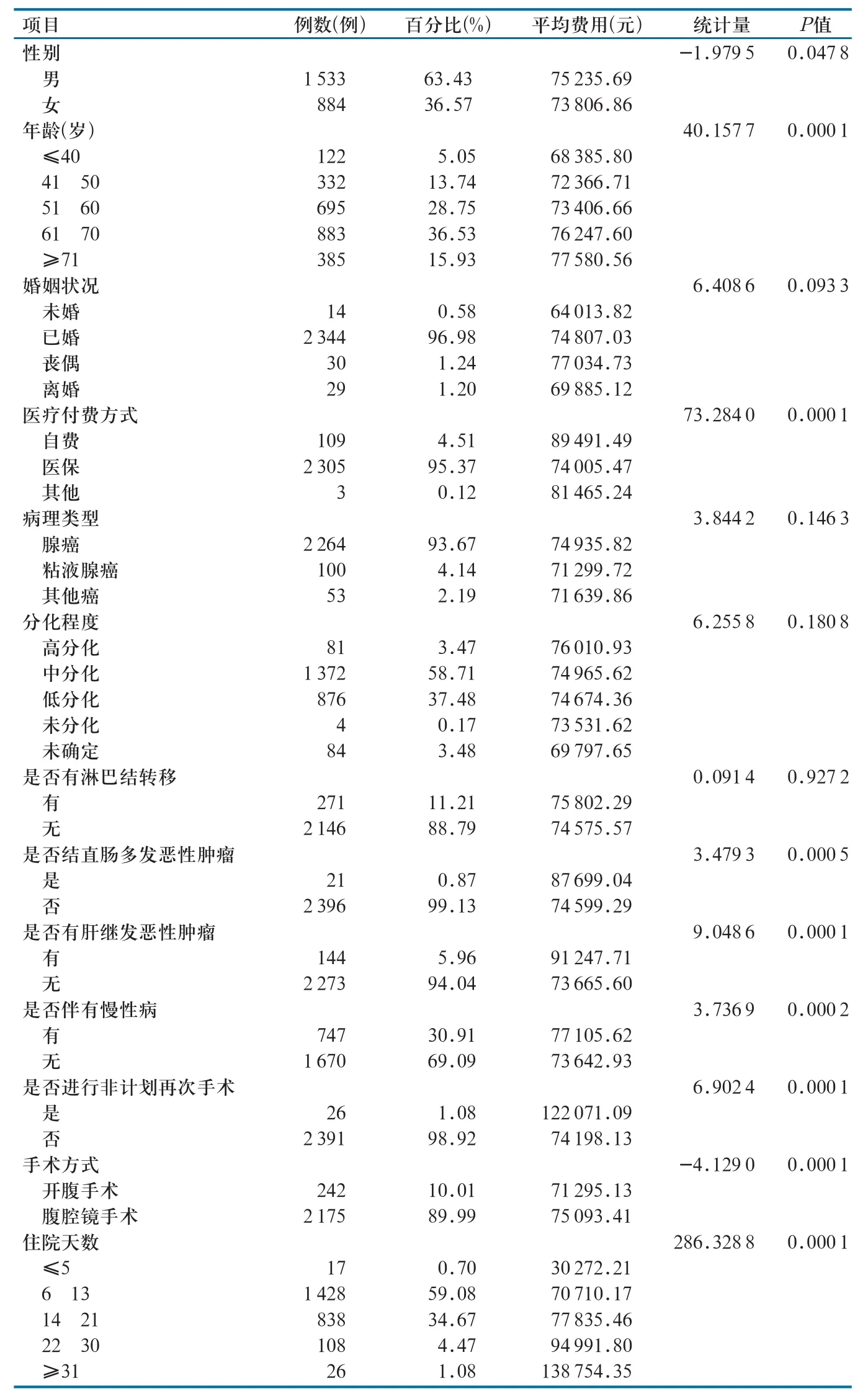
表1 患者一般情况及住院费用单因素分析结果

表2 患者住院费用及构成情况
2.4 住院费用影响因素多因素分析
由住院费用的单因素分析可知,性别、年龄、医疗付费方式、是否结直肠多发恶性肿瘤、是否有肝继发恶性肿瘤、是否伴有慢性病、手术方式、是否进行非计划再次手术、住院天数等多个因素与住院费用相关。为进一步综合考虑这些可能影响患者住院费用的因素,且控制混杂因素的影响,以结直肠癌手术患者的住院总费用为因变量,以上述这些因素为自变量纳入多元回归方程进行多因素分析,寻找影响因素。其中年龄和住院天数为数值变量,性别、医疗付费方式、是否结直肠多发恶性肿瘤、是否有肝继发恶性肿瘤、是否伴有慢性病、手术方式、是否进行非计划再次手术等为分类变量,需要进行哑变量分析,设定参照组。多元回归分析结果显示:F=86.26,P<0.0001,回归方程成立。上述纳入分析的因素中除了性别因素外,年龄、医疗付费方式、是否结直肠多发恶性肿瘤、是否有肝继发恶性肿瘤、是否伴有慢性病、手术方式、是否进行非计划再次手术、住院天数等,对结直肠癌手术治疗患者住院费用的影响显著(P<0.05,表3)。
3 讨论
3.1 结直肠癌患者经济负担严重,防治结直肠癌十分重要
根据国家统计局和北京市统计局公布的数据显示,2018年全国和北京市人均可支配收入分别为28 228元和62 361元。本研究结果显示,结直肠癌手术患者的平均住院费用为74 713.11元,分别是全国和北京市可支配收入的2.65倍和1.20倍。可见结直肠癌手术治疗费用极易导致家庭超额医疗支出的发生,给家庭和社会带来极大的经济负担。本结果也证实了国内外的相关研究,恶性肿瘤不仅严重危害人群健康,而且治疗费用耗资巨大[4,7,9]。同时手术治疗是目前结直肠癌最主要的治疗方式之一[6],而手术治疗患者的住院费用往往高于非手术治疗患者[8-10],所以结直肠癌的防治十分重要。我国应重视并积极开展结直肠癌的早期筛查工作,加强基层医疗卫生机构能力建设,发挥其宣传教育、预防知识的普及工作,通过“三早预防”等防癌宣教提高社会人群的预防知识。此外,充分发挥大型三甲医院的综合防治水平,完善防治管理体系,以提高治愈率、降低肿瘤病人的医疗费用。
3.2 继续深化医药卫生体制改革,合理调控费用比例
研究结果显示,结直肠癌手术患者住院费用构成中,材料费和药品费所占总费用比重为78.33%,远高于其他项目费用的构成比,而药费占比(29.98%)明显低于以往国内其他同类研究的药占比[8-9]。这一方面和抗菌药的合理使用,并发症控制较好有关;另一方面,自2017年4月北京市取消医疗机构药品加成之后,有效遏制以药代医,健全药品供应保障制度,药费明显下降。药费得到控制的同时,医院应对耗材费用通过精细化管理进行合理控制。
随着医疗技术的发展和科学成果转化的应用,为了提高医院医疗水平,新技术、新材料作为重要治疗方法被不断纳人医院科室发展建设的工作重点。但是对于技术和材料引入及应用如何科学管理、以及评判其对费用所产生的影响,需要医院管理者在衡量其医疗价值的基础上,从经济学的角度去全面考察其成本与效益,严格制定相应的准入制度。同时结果还显示,体现医务人员技术劳务价值的手术费、诊查费和治疗费仍相对较低,三者总和为10.7%,而医务人员劳务性收费较低的现象必然会影响医务人员的积极性。所以要解决医务人员劳务收费过低、药品费和医用耗材过高的问题,仍需继续全面深化医药卫生体制改革,提高医务人员的劳务价值,加强医用耗材的监管,鼓励开发新型低成本药物和耗材,使医务人员的劳务价值在医疗服务过程中得到充分体现和尊重,从源头上切断高额药物和高值医用耗材的滥用。

表3 住院费用多因素分析结果
3.3 加强管理,在保证医疗质量的同时合理控制医疗费用
由多因素回归分析结果显示,结直肠癌手术患者住院费用的影响因素包括年龄、医疗付费方式、是否结直肠多发恶性肿瘤、是否有肝继发恶性肿瘤、是否伴有慢性病、手术方式、是否进行非计划再次手术、住院天数等多个因素。住院天数越长,患者的检查治疗项目,特别是药品使用将会增多,有可能带来非常规、非必要项目的使用,不可避免使得整体住院费用增多[9]。通过合理有效的转诊制度,将患者的术前等待期和术后恢复期下放到基层医院进行,以此使患者住院费用得到控制的同时,也可以充分发挥基层医疗机构的作用,达到医疗资源的合理使用[8]。非计划再次手术主要是指同一次住院期间,因各种原因(如并发症)导致患者进行的计划外再次手术,非计划再次手术显著增加患者的住院时间和住院费用[11-12]。
本研究中住院期间发生非计划再次手术的比例为1.08%,低于国内同类研究的数据[12],也较本院以往非计划再次手术比例有所降低[11],但患者住院费用高于普通患者64.52%。所以应继续规范诊疗行为、保障医疗质量,减少并发症和非计划再次手术,对于减轻患者病痛和经济负担至关重要。高龄患者的免疫功能相对薄弱,各器官的生理功能降低,有可能同时伴有多种慢性病,其对手术和麻醉的耐受性相对较差,术后较易发生并发症,这些都可能导致住院时间的延长和住院费用的增加[13]。所以作为医疗机构,应该给予老年患者更科学更专业的医疗护理和治疗手段。本研究中,腹腔镜手术患者住院费用比开腹手术高5.33%,主要是由于腹腔镜组手术用一次性耗材费和手术费都高于开腹组。但有关研究显示,腔镜手术具有创伤小、术后恢复快、并发症发生率低等优点,尤其对于老年患者,能够降低药费和综合医疗服务类费用,有利于提高医院的运转效率,具有良好的卫生经济学效益[13-14]。本研究中,腹腔镜组平均住院日(13天)略低于开腹组(14天),而平均药费(22 243.83元)也略低于开腹组(23 813.23元)。说明腹腔镜手术缩短了平均住院日,提高了病床周转率,降低了患者非必要的额外药费;同时由于缩短住院天数,也减少了由于住院医疗而造成的直接非医疗费用和间接医疗费用。完全自费患者住院费用比医保支付患者高,可见通过完善医保报销制度和结算方式,并完善相关法律规范,医疗保险真正起到控制医疗费用不合理增长的作用。所以医疗保险一方面限定了肿瘤患者人群的报销范围和支付水平,另一方面也提升了患者的医疗购买能力[9]。从2018年1月1日开始,北京市“新农合”成为历史,实施统一的城乡居民医疗保险制度,有利于农村人口的医保报销比例和结算方式,保证了城乡居民享有公平的社会保障权益。下消化道是多原发性癌好发部位[15],而肝脏是结直肠癌发生远处转移最主要的器官[16]。本研究结果显示,发生结直肠多发恶性肿瘤和肝继发恶性肿瘤的患者,住院费用分别比单发患者和未发生肝转移的患者高17.56%和23.87%。多发灶和转移灶意味着患者在进行诊断和治疗时都要比单发癌患者需要更多的花费,比如更精确的影像学检查和更复杂的手术治疗手段,以及相应的高值耗材和药物;而对于医务人员的人工劳务也需求更多,如科学的护理和多学科会诊等。这些都会导致具有多发癌和转移癌的患者住院成本增加。所以一方面要加强结直肠癌的早期防治工作;另一方面要继续深化医药卫生体制改革,科学细化恶性肿瘤的单病种付费,并且积极推进DGRs-PPS制度的实施,在保证医疗质量的前提下,合理控制治疗费用的发生。
由于本研究的数据均采集病案资料,仅反映患者在医院住院期间的医疗费用,不能反映患者在外院诊治以及门诊或药房自行购药等费用。所以平均费用均为次均费用,不能统计例均费用,且涵盖的经济负担类型仅以直接医疗费用为主,未来可以增加直接非医疗费用、间接医疗费用和无形经济负担等方面的研究。继2017年4月北京市取消药品加成的医改措施之后,北京市再次进行新一轮的医耗联动改革措施,包括取消医用耗材加成和提高手术费等医务人员的劳务价值[17]。本轮医改将对肿瘤专科医院的预期医疗费用造成怎样的影响也是未来研究的内容。

