持续气道正压通气、经鼻双水平正压通气联合固尔苏治疗NRDS的临床疗效对比
童小梅
(泉州市儿童医院,福建 泉州 362000)
新生儿呼吸窘迫综合征(Neonatal respiratorydistress syndrome,NRDS)是常见的早产儿呼吸系统疾病,患儿因肺表面活性物质缺乏,同时存在肺结构发育不成熟所导致的疾病状态,是早产儿致死原因之一[1],呼吸支持是其治疗方案中重要内容。固尔苏是防治肺发育不全的药物,经鼻塞持续气道正压通气(n-CPAP)是一种无创呼吸支持模式,双水平气道正压通气(BiPAP)则是n-CPAP的“升级版”,本文旨在探讨以上两种通气模式与固尔苏联合治疗的差异,现报告如下。
1 资料与方法
1.1 一般资料
收集2018年1月~2020年2月泉州市儿童医院诊断为NRDS患儿110例为研究对象,以计算机分组法分为观察组、对照组各55例。研究对象纳入标准如下:胸片检查下,可有支气管充气征、白肺等异常表现;患儿有三凹征、面色发绀、反复呼吸暂停等表现;胎龄<32周。排除标准:先天性心脏病;无抢救意义;抢救时直接进行气管插管或有创机械通气者;合并胎粪吸入综合征、呼吸系统先天畸形等。观察组中男27例,女28例;平均日龄(1.01±0.42) d;出生时体质量1 000~1 500(1345.43±54.44) g;治疗前血气分析中,pH值平均(7.08±0.11),动脉血二氧化碳分压(PaCO2)平均(50.10±4.05) mmHg,血氧分压(PaO2)平均(48.09±5.62) mmHg。对照组中男26例,女29例;平均日龄(1.10±0.51) d;出生时体质量1 200~1 500(1281.03±50.47) g;PH值平均(7.07±0.21),PaCO2平均(50.16±4.45) mmHg,PaO2平均(47.84±4.52) mmHg。两组基础资料具有同质性,可用于研究。
1.2 方法
患儿入院后接受常规治疗及处置,固尔苏应用剂量为100 mg/Kg,应用前预热,在清理患儿呼吸道后,先后取平卧位、左侧卧位、右侧卧位将固尔苏注射液用注射器经气管导管滴入气道内。观察组接受BiPAP治疗,对照组予以n-CPAP治疗,均依据血气分析结果调整呼吸机参数,当患儿无反复发生的呼吸暂停且血气分析结果持续24 h无异常时撤机。
1.3 观察指标
相同条件下采集动脉血行血气分析,采集时间为通气治疗1 h及12 h,纳入本次研究的血气分析指标有pH值、PaCO2及PaO2。患儿出院时按记录表计算氧疗时间及住院时间,并依据相关检查结果完成治疗效果的评估:显效为NRDS相关临床症状明显改善,皮肤青紫消失,实验室血气分析结果发生明显好转,胸片显示正常;有效为对应症状改善,皮肤颜色逐渐转红润,实验室、影像学检查结果均出现改善;无效为以上评价指标均未发生改变或者恶化,并且患儿满足气管插管下行机械通气治疗指征[2]。总有效率=显效率+有效率。记录并发症情况,包括气胸、支气管肺发育不良、早产儿视网膜病、脑室内出血、腹胀,患儿发生的每种并发症均在相应疾病的临床诊断标准限制下进行判断确诊。
1.4 统计学方法

2 结果
2.1 两组治疗后不同时间点血气分析结果的比较(见表1)
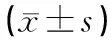
表1 两组血气分析结果比较
2.2 两组治疗效果、住院时间及氧疗时间比较(见表2)
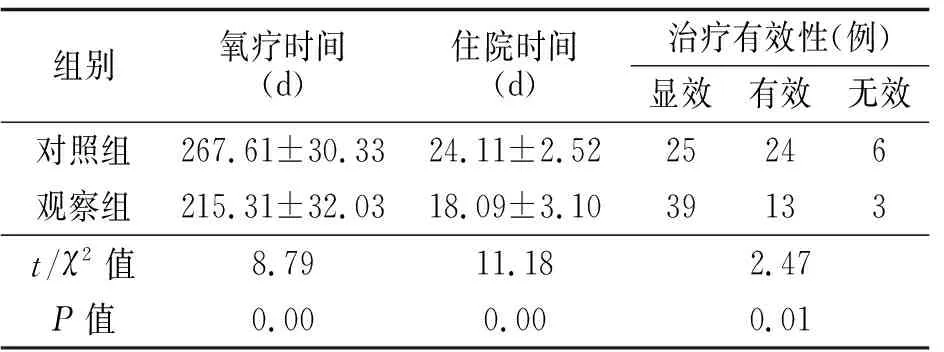
表2 两组治疗效果、住院时间及氧疗时间比较
2.3 两组并发症比较
两组患儿均未发生脑室出血等严重并发症,观察组发生腹胀2例、气胸1例、支气管肺发育不良1例,并发症发生率为7.27%(4/55);对照组腹胀4例、气胸1例、支气管肺发育不良2例、早产儿视网膜病变1例,发生率14.55%(8/55)。两组对比差异无统计学意义(χ2=1.50,P=0.22)。
3 讨论
NRDS患儿常发生于胎龄小于32至33周的早产儿,患儿因肺发育不成熟及肺表面活性物质缺乏出现进行性肺不张、肺毛细血管-肺泡间高通透性渗出等病变,临床较多的采用呼吸机及机械通气进行干预,为患儿肺进一步发育争取时间,因此NRDS患儿存活率可达90%以上[3]。
固尔苏是NRDS患儿必用的改善肺部功能药物,该药物一方面通过控制内源性肺表面活性物质的消耗、另一方面增加外源性肺表面活性物质的摄入达到改善肺发育所必需的活性物资浓度,维持肺泡的稳定性、逐渐改善肺的顺应性,配合其他治疗协同改善患儿呼吸困难。在常规应用固尔苏的情况下,选择合适的机械通气方式对NRDS治疗结果及预后有重要影响,两组患儿在通气治疗1 h后缺氧状态有所改善,表现为PH值、PaO2上升,PaCO2水平逐渐下降,说明正压通气对肺氧合能力有较好的改善效果,能缓解患儿缺氧状态,对因缺氧而导致的酸中毒有纠正效果,从而促进机体酸碱平衡及细胞活性的维持。对照组采用的n-CPAP是近年来常用的无创通气方法,操作简单、预后较佳,避免了气管插管创伤引发的应激障碍,能预防肺泡的萎缩及塌陷,从而缓解呼吸困难及呼吸暂停[4]。但在通气后12 h,观察组PaCO2下降幅度更加明显,且pH值及PaO2均高于对照组,且在表2中,对照组治疗有效性弱于观察组,表明n-CPAP治疗后仍有部分患儿需进行有创机械通气干预,而BiPAP除了呼气末正压外,还具有高压模式,通气过程中有高压水平和低压水平,同时两个压力水平上还可存在自主呼吸,从而降低了人机抵抗发生概率[5]。在呼吸周期内设置压力水平的转换,协助患儿机体克服气道的阻力,使得顺应性差的肺泡在高压作用下复张,肺泡通气量增加、呼吸肌做功降低,防止肺泡萎缩塌陷,促进二氧化碳排出;同时BiPAP能减少机体对内源性的肺表面活性物质的消耗,同时在治疗中增加外源性肺表面活性物质的摄入,逐渐改善肺的顺应性。
观察组采用BiPAP与固尔苏治疗后,肺功能逐渐恢复及发育成熟,能维持自身的自主呼吸及氧气需求,因此氧疗时间短于对照组,住院医疗费用低于对照组。在并发症的统计中,两组发生率比较无差异,笔者分析腹胀与鼻咽部压力增高导致胃肠道扩张有关,气胸与正压作用下导致跨肺压力增加、肺过度扩张有关。
综上所述,对于NRDS患儿而言,采用BiPAP联合固尔苏治疗效果优于n-CPAP联合固尔苏,前者对患儿肺发育更有促进作用,能有效的缓解缺氧状态,维持内环境稳定。

