妊娠糖尿病患者血Betatrophin、HbA1c、25-(OH)VitD3的表达水平及其相关性
陶 元
妊娠糖尿病(gestational diabetes mellitus,GDM)是妊娠前糖代谢正常或有潜在糖耐量减退、妊娠期才出现或确诊的糖尿病,是一种常见的妊娠并发症。流行病学资料显示,我国孕妇GDM的发生率高达5%以上,近年来呈明显升高趋势,GDM危害较大,可增加孕妇的自然流产、早产、宫内窒息及死亡的风险[1]。相关研究显示,GDM患者血清中Betatrophin水平明显增高,且与孕妇血糖状况有密切关系,故认为Betatrophin可能参与了GDM的发生发展[2]。另外有研究发现,血清中维生素D水平较低的人群其Betatrophin水平则较高,提示人体血清中Betatrophin水平与维生素D也可能存在一定的关系[3]。本研究通过对比分析GDM患者与健康妊娠孕妇血Betatrophin、HbA1c和25-(OH)VitD3表达差异以及相关性,旨在探讨这三项指标在GDM发病中的临床意义,为GDM的防治提供新的线索。
1 对象与方法
1.1 对象 选择2018年1-12月我院收治的80例GDM患者为研究组,并选取同期80例健康妊娠孕妇为对照组。GDM诊断标准参照《妊娠合并糖尿病诊治指南(2014)》[4]:妊娠24~28周就诊时行75 g糖耐量试验(OGTT),测量空腹,餐后1 h、2 h血糖,界定值分别为5.1 mmol/L、10.0 mmol/L和8.5 mmol/L,任意一项达到或超过即可确诊为GDM。
纳入标准:(1)妊娠24~28周孕妇;(2)年龄20~40岁;(3)孕前无糖尿病病史、糖耐量受损;(4)无心脑血管、肝肾功能障碍及自身免疫性疾病;(5)GDM患者为首次确诊,且既往妊娠时无相关病史。排除标准:(1)孕前有糖脂代谢异常、甲状腺肿大及多囊卵巢综合征;(2)有家族糖尿病史;(3)合并前置胎盘、胎膜早破等危险妊娠;(4)合并妊娠高血压、子痫前期和妊娠期心脏病等妊娠并发症。两组孕妇的年龄、胎次、行OGTT时孕周、体质指数(BMI)等一般资料比较,差异无统计学意义,具有可比性。本研究经医院医学伦理委员会批准通过,且所有孕妇均已签署知情同意书。
1.2 方法 孕妇空腹8 h以上用EDTA管抽取静脉血2 ml,用分离胶管抽取静脉血3 ml,在规定时间内送至检验科。采用高压液相离子交换层析法检测静脉血HbA1c水平(ADAMSHA-8160全自动糖化血红蛋白分析仪),采用酶联免疫吸附法(ELISA)测定孕妇血清Betatrophin水平(武汉伊艾搏科技有限公司),采用电化学检测方法测定孕妇血清25-(0H)VitD3水平(LK3000v维生素检测仪,若检测结果<50 nmol/L,则表示维生素D不足;若≥50 nmol/L,则表示维生素D充足),所有操作均严格按试剂盒说明书进行。

2 结 果
2.1 两组孕妇血Betatrophin、HbA1c、25-(OH)VitD3表达水平比较 研究组孕妇血Betatrophin、HbA1c表达水平明显高于对照组,而25-(OH)VitD3表达水平明显低于对照组(表1);同时研究组维生素不足发生率(86.25%,69例)明显高于对照组(38.75%,31例),差异有统计学意义(χ2=36.507,P<0.01)。
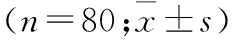
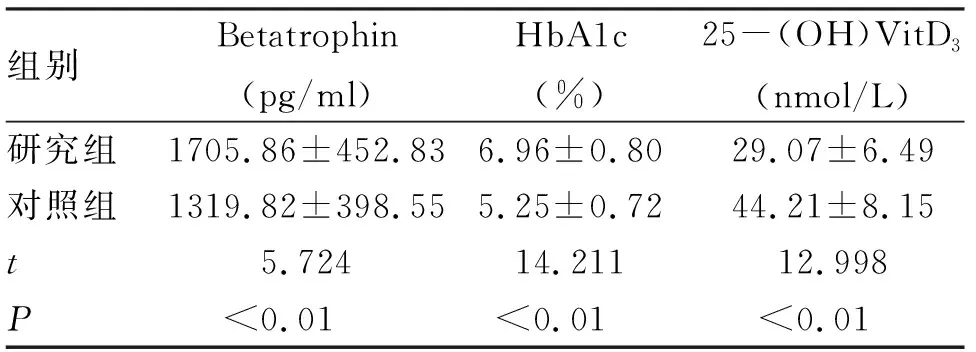
组别Betatrophin(pg/ml)HbA1c(%)25-(OH)VitD3(nmol/L)研究组1705.86±452.836.96±0.8029.07±6.49对照组1319.82±398.555.25±0.7244.21±8.15t5.72414.21112.998P<0.01<0.01<0.01
2.2 GDM患者血Betatrophin与HbA1c、25-(OH)VitD3相关性 Pearson相关分析结果显示,GDM患者血HbA1c水平与Betatrophin水平呈正相关(r1=0.452),与25-(OH)VitD3水平呈负相关(r2=-0.556),血25-(OH)VitD3水平与Betatrophin水平呈负相关(r3=-0.358),相关性均具有统计学意义(P<0.05,表2)。

表2 GDM患者血Betatrophin、HbA1c及25-(0H)VitD3的相关关系
2.3 GDM发生有关因素的非条件Logistic回归分析 以是否为GDM患者为应变量,以血Betatrophin、HbA1c、25-(OH)VitD3为自变量,行非条件Logistic回归分析结果显示,血HbA1c是GDM发生的危险因素(P<0.05),而血25-(OH)VitD3为其保护因素(P<0.05,表3)。
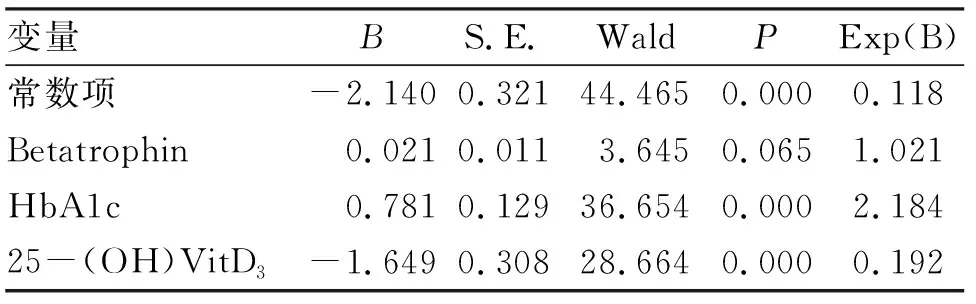
表3 GDM发生有关因素的非条件Logistic回归分析结果
3 讨 论
GDM是常见的妊娠并发症,可导致多种不良妊娠结局,且有30%~40%的患者在产后10年可发展成2型糖尿病或心血管疾病为主的代谢综合征,因此及早预防GDM的发生,具有重要的临床价值[5]。孕妇发生GDM的影响因素众多,目前其病因未完全明确,其发病机制可能主要与胰岛素抵抗(insulin resistance,IR)及胰岛β细胞的功能障碍有关[6]。女性在妊娠期间普遍存在IR,且随着妊娠时间的增加胎盘可分泌更多具有IR作用的物质,而IR程度可能会越加严重,进而导致血糖持续升高[7]。
HbA1c是红细胞中的血红蛋白与血清中的糖类相结合的产物,其血清水平可随人体血糖水平的升高而升高,不受抽血者是否处于空腹状态、是否受到较大应激及是否近期使用胰岛素等影响,可反映人体过去2或3个月内血糖情况[8]。Betatrophin是一种能够影响代谢的新型物质,有研究显示,Betatrophin具有调控胰岛β细胞增殖以及胰岛体积增大、改善糖耐量等作用,糖尿病患者体内一般存在高水平的Betatrophin[9]。本研究显示,GDM患者血Betatrophin、HbA1c表达水平均明显高于健康妊娠孕妇,且两者关系表现为正相关,与Ebert等[10]的研究结果一致。GDM患者血清中Betatrophin表达水平升高可能是其对IR的一种代偿保护机制,即由于持续升高的血糖刺激机体分泌更多的Betatrophin以促进胰岛β细胞的增殖以及胰岛素的合成,有利于减缓血糖升高速度,但胎盘持续分泌的具有IR作用的物质制约了Betatrophin的作用,使孕妇仍出现糖代谢异常,导致GDM的发生[11]。
维生素D是一种具有多种功能的脂溶性维生素,血清25-(OH)VitD3水平可作为衡量人体维生素D营养状况的金标准。多数孕妇在妊娠期间都会出现维生素D不足的情况,本研究结果显示,GDM患者维生素不足的发生率较高(86.25%),明显高于健康妊娠孕妇,其血清25-(OH)VitD3水平明显低于健康妊娠孕妇,与HbA1c、Betatrophin水平均呈负相关。有研究表明,维生素D可通过抑制炎性反应、调节自身免疫系统、促进胰岛素的合成与分泌等多种作用机制对人体血糖发挥控制调节作用。若机体出现维生素D不足,则会损伤自身免疫系统、抑制胰岛素合成与分泌,从而出现身体的慢性炎性反应,导致人体对胰岛素的敏感性降低,IR指数升高,进而加速了糖尿病的发生与发展[12],因此体内维生素D水平的下降可间接反映孕妇体内血糖水平的升高。同时本研究非条件Logistic回归分析结果也显示25-(OH)VitD3是GDM发生的保护因素,若孕妇在妊娠期间维持较高水平的25-(OH)VitD3,可在一定程度上降低其GDM的发生率。
综上所述,与健康妊娠孕妇相比,GDM患者血Betatrophin、HbA1c表达水平均明显升高,而25-(OH)VitD3表达水平明显降低,妊娠期及时补充维生素D有助于控制血糖,防止GDM的发生。

