应用体外膜氧合技术参与医联体内医院危重患者的抢救管理
叶卫国,胡 炜,朱 英,方 欣,曾小康,蔡峰成,朱明丽
体外膜氧合(extracorporeal membrane oxygenation,ECMO)作为一种危重患者的治疗手段主要应用于呼吸和(或)循环支持、替代体外循环等3个方面[1],如:应用于严重的急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)、重度心源性休克,以及心脏骤停(cardiac arrest,CA)患者行体外心肺复苏(extracorporeal cardiopulmonary resuscitation, ECPR)治疗[2-4]等。 随着ECMO 技术的不断发展与成熟,近些年ECMO 技术在危重症患者的抢救中发挥着越来越重要的作用,是目前挽救患者生命不可替代的技术手段。但ECMO 建立、治疗和护理是一个复杂的过程,需要在具备有丰富临床经验的医护团队和有较高硬件设置的大型医疗中心开展。 目前在基层医院开展ECMO 技术的单位较少,基层医院多是通过寻求有ECMO 技术的医疗中心会诊,先建立ECMO 后再行院间转运治疗[5-7]。 随着医疗联合体的发展,这种模式应用也越来越广泛。 2017 年5 月至2019 年12 月,杭州市第一人民医院重症医学科在参与医联体内危重患者抢救中,应用ECMO 技术对13 例严重呼吸和(或)循环衰竭患者实施ECMO 治疗并行院间转运,取得了较好的成效。 现将实施过程与经验体会报告如下。
1 资料与方法
1.1 临床资料 本组13 例患者, 其中男6 例,女7 例;年龄28 ~67(39.4±6.2)岁;急性心肌梗死5 例,暴发性心肌炎心源性休克3 例,重症肺炎合并ARDS 2 例,多发伤合并ARDS 2 例,混合性结缔组织病合并心肌炎心源性休克1 例;其中2 例急性心肌梗死患者在ECMO 建立前已行经皮冠状动脉介入治疗。
1.2 充分的会诊前准备
1.2.1 会诊团队管理 参与医联体内医院患者的会诊决定是否启动ECMO 程序,需强调的是该会诊应是团队会诊,而非是个人会诊[8]。 ECMO外出会诊团队,由分管院长领导,会诊团队成员由ECMO 团队8 名核心成员组成,每次会诊所需成员2 ~4 人,包括ECMO 团队负责人、置管医生、体外循环师及手术护士等。 医生具备重症超声、血管超声、ECMO 置管、危重患者抢救与转运等技能,护士除具备ECMO 预充、ECMO 置管配合、良好的危重患者转运能力外,同时需具备仪器故障检修的能力,外出过程中有能力充当仪器故障检修员的角色[9]。 团队负责人每季度组织团队成员进行ECMO 紧急建立、ECMO 院间转运等相关知识的培训以及应急演练,并对演练和实际操作过程中的问题进行分析总结,同时对团队成员定期进行考核。会诊团队建立专有微信群,一旦有院外患者需要紧急实施ECMO 治疗,团队负责人及时发布信息,根据排班及时组合2 ~4 名成员紧急集合,并及时分工各成员做好相关用物准备。
1.2.2 会诊所需用物、仪器管理 为保证外出抢救用物的齐全,必须确保所携带的用物耗材既能够满足意外情况的处置和特殊模式的选择,又要避免所带用物过于繁琐。 除携带所必须的ECMO 仪器耗材外,团队制定了ECMO 外院建立上机所需品的详细清单,并按清单将用物归类放置于ECMO 外出专用拉杆箱内,见表1。 外出会诊时根据清单再次核查用物,用物齐全后团队成员分工,定人管理相应用物品及器材。

表1 院外建立ECMO 所需耗材及用物清查单
1.2.3 会诊流程与时间管理 为形成规范、提高抢救效率、便于整个外出会诊、抢救及转运的时间规范化管理,制定了医联体内医院开展ECMO 治疗的流程,见图1。 整个流程主要由三大时间段组成,第一时间段主要为团队的启动、准备至到达时间:团队接到医联体内医院发出会诊通知→用物、仪器准备→到达会诊发出医院的科室。 第二时间段为ECMO建立及抢救时间段:指征的再次确立→ECMO 建立→ECMO 成功运转。 第三时间段为ECMO 建立后行院间转运的时间:转运的评估→行院间转运→到达本院科室病床。 从三大时间段可以看出,第一时间段中团队启动及用物时间可以并能做到尽量缩短,第二时间段不确定因素最多,第三时间段不强求快,需确保有序安全的进行。 有国外团队报道[10],对于ECMO 外出抢救团队的启动及准备时间要求在工作时间内10 min 内完成,非工作时间需60 min 内完成,本院要求任何时间段必须30 min 内完成团队及仪器用物的准备并出发。

图1 开展医联体内医院ECMO 治疗的流程
1.3 ECMO 会诊及指征再确立
1.3.1 ECMO 会诊 随着公立医院改革的推进,在浙江省卫健委(原省卫计委)的支持下,自2012 年起,杭州市第一人民医院提出集团化管理“7+X”模式的概念,大力发展医疗联合体[11],以杭州市第一人民医院为核心,联合区域内的二级医院等医疗机构组建成责任与利益共享的联合体,开展医疗互助与双向转诊等措施,并积极响应“双下沉,两提升”号召。 本院作为医院集团总院,承当着杭州市区及所属基层医院、医联体医院危重患者的救治,很多医联体内医院在危重患者抢救过程中,初步评估有ECMO 建立指征,会及时联系本院ECMO 团队会诊,ECMO 团队接获会诊请求后,启动流程及做好仪器用物准备后到达指定医院行ECMO 抢救治疗。
1.3.2 指征的再确立 团队到达后,再次对患者病情作出评估,严格把握ECMO 建立的指征。 ECMO 循环支持主要应用于严重循环衰竭者:去甲肾上腺素>0.8 μg/(kg·min)、肾上腺素>0.2 μg/(kg·min)、多巴胺/多巴酚丁胺>12 μg/(kg·min)等血管活性药物维持下心脏指数<1.8 L/(m2·min),伴平均动脉压<60 mm Hg,伴血乳酸>4 mmol/L;或CA 患者有指征行ECPR 治疗时。 ECMO 呼吸支持主要应用严重呼吸衰竭:经过积极抗感染、液体限制、肺保护通气、肺复张、俯卧位通气等措施后仍有顽固性低氧或高碳酸血症;吸氧浓度100%情况下氧合指数(PaO2/FiO2)<100 mm Hg,肺泡动脉氧分压差>600 mm Hg,Murry肺损伤评分>3 分,pH<7.2,或有进行性加重[12-13]。本组患者13 例均符合以上ECMO 建立指征,9 例行静脉-动脉(veno-arterial, V-A) ECMO 支持,3 例静脉-静脉(veno-venous, V-V) ECMO 支持。
1.4 医联体内医院实施ECMO 治疗的医护配合
1.4.1 快速评估 ECMO 指征确立后,立即进行全方位的评估:①环境:在非熟悉的环境下建立ECMO考验医护置管能力及良好配合度,在操作前ECMO团队成员中的护士需对环境作出快速评估,包括电源、氧源、抢救设备等配套设施等,同时减少不必要人员走动,并对现有环境做好合理安排,如患者床单位、抢救车、手术台摆放、ECMO 预充位置安排等;②医务人员:团队负责人快速对ECMO 团队与当地医护人员沟通、协调并作出合理安排,ECMO 团队成员负责预充与ECMO 置管,当地医护人员主要负责用物补给、用药、胸外心脏按压、生命体征监测以及记录等抢救工作;③患者:主要评估患者心肺功能与血管条件,选择适宜的ECMO 静脉引流管与灌注管。
1.4.2 ECMO 置管及抢救配合 抢救团队明确分工,听从指挥,各司其职,ECMO 预充、ECMO 置管同步进行。 ECMO 置管方法一般情况下有经皮置管和外科直视下切开置管两种方式[14]:本组10 例成功行B 超引导下采用Seldinger 法经皮动静脉置管,其中6 例同时运用经皮穿刺预缝合技术联合血管吻合器预置血管缝线[15],避免了ECMO 撤机时的血管切开缝合;2 例B 超评估血管条件差,联合血管外科医生采用股动静脉切开置管;1 例经皮置管失败转股动脉切开置管。 同时为了尽快实施ECMO,4 例患者在明确ECMO 建立指征后,团队成员在去当地医院的途中,电话告知让有留置动静脉外鞘管经验的当地医院医生事先完成血管条件评估及留置好股动静脉7 Fr 鞘管,为ECMO 团队到达后完成ECMO 置管提前了约20 min,为患者抢救赢得宝贵时间。 本组3 位患者在ECMO 置管前或置管过程中发生CA,团队严格根据ECPR 的实施流程进行抢救配合,实施ECPR 的重点在于强调心肺复苏(cardiopulmonary resuscitation,CPR)的高质量和提高ECMO 置管的效率,而高质量的CPR 需严格按照指南进行实施,强调按压深度、按压频率与每次按压后胸廓充分回弹[16]。 置管难点在于CA 后患者血管条件变差,另外不熟悉的病区环境更是考验整个团队的急救与配合能力。 抢救过程中,除关注患者呼吸循环外,需及时做好患者的脑保护[17]。 为避免脑细胞在缺血缺氧后发生不可逆损害,CPR 过程脑保护的意义重大,而脑复苏的关键是保证脑组织的灌注及减少脑细胞耗氧量[18]。 为降低脑代谢,护士及时给予头部冰帽进行脑保护。 对于CA 患者,ECMO 运行24 h内,通过水箱调节适当控制患者低体温状态,一般在35~36℃,甚至可以更低[19]。
1.5 ECMO 建立后行院间转运
1.5.1 转运前的准备 包括成立转运团队、告知转运风险、制定转运流程、选择适宜的转运交通工具、做好仪器药品以及患者准备[20-21]。 专业化的转运团队是危重患者安全转运的保障,转运团队由ECMO 会诊团队中的1 医1 护以及救护车司机、担架员和急救车跟车医生组成,团队成员必须熟练CPR 技术、除颤技术以及能熟练处理ECMO 仪器故障等能力。 对于转运工具的选择,体外生命支持组织转运指南提出救护车转运具有价格低廉且不受天气限制、适合短距离转运等优点[22],本组13 例转运距离均在100 km 内,所以均选用救护车转运。 转运前必须做好转运设备物品药品的准备,有报道,我国危重患者转运仪器故障相关不良事件占总不良事件近8%[23],因此精心挑选转运设备尤为重要,包括呼吸机、监护仪、微量注射泵等,一定要确保自备电源电量充足,而转运药品需保证血管活性药物、镇静镇痛药物以及肝素泵药物充足;患者准备:转运前需保持患者循环及氧合相对平稳,同时给予充分镇痛镇静,对于重症肺炎ARDS 患者,通过调节呼吸机及ECMO 参数尽量保证患者血氧饱和度维持在90%以上。
1.5.2 转运过程中的管理 转运过程中主要是严密监护患者病情及关注呼吸机和ECMO 仪器运转情况,确保患者循环和氧合稳定,同时积极预防与处理各类并发症的发生。 转运团队需分工明确,听从指挥,负责人把控整个转运节奏及ECMO 主机正常运转和ECMO 管道的安全(ECMO 手摇泵全程由总负责人保管),另1 名医师负责人工气道及转运呼吸机,护士负责微量输液泵和静脉通路及生命体征监测;过床及入车环节是整个转运过程中的重点与难点,搬抬及入车过程必须确保患者和仪器的同步性,避免管道过度的牵拉而发生管道移位甚至滑脱;入车后,再次确保各仪器的规范摆放与正常运转,ECMO 主机置于患者两腿之间,下方衬垫厚床单,避免转运过程中颠簸引起的仪器运转不稳定,移动便携式呼吸机、微量泵、除颤仪、监护仪按从头侧至脚步的顺序有序的固定于救护车左侧的仪器专门支架上;再次检查及固定各类导管,确保管道安全。 通过一次次的转运,建立并完善ECMO 院间转运记录单,严格监测各项指标并规范记录,见图2。 总之,转运过程团队需明确分工、听从指挥、分清意外主次,快速寻找解决办法,恢复正常呼吸循环支持[20]。
2 结 果
本组13 例均在医联体医院成功建立ECMO,其中V-A ECMO 8 例,V-V ECMO 4 例,V-A-V ECMO 1 例。 ECMO 团队接到会诊至团队启动、用物准备完成时间8~32(17.3±4.4)min,未发生用物不齐全情况;ECMO 团队到达会诊发出医院至ECMO 成功转机时间52~101(69.3±11.6)min,ECMO 实施过程主要突发事件为:1 例ECMO 置管前及2 例ECMO置管过程中出现过CA,在高质量CPR 同时建立ECMO 血管通路行ECPR 治疗;1 例行经皮穿刺置管失败转股动脉切开置管。
13 例均成功行院间转运,转运里程5.4 ~79.5(34.6±7.1)km。 转运过程主要不良事件为:1 例上救护车后发现ECMO 手摇泵遗落在当地医院科室;1 例转运途中,ECMO 静脉压极限负值报警,护士检查发现股静脉ECMO 置管因未固定妥当导致扭曲引起静脉端引血不畅;3 例患者转运后ECMO 置管处渗血有不同程度加重,转运结束妥当安置患者后予及时换药,并予在置管处重新外科缝线固定,最后予弹性胶布加压包扎后好转。
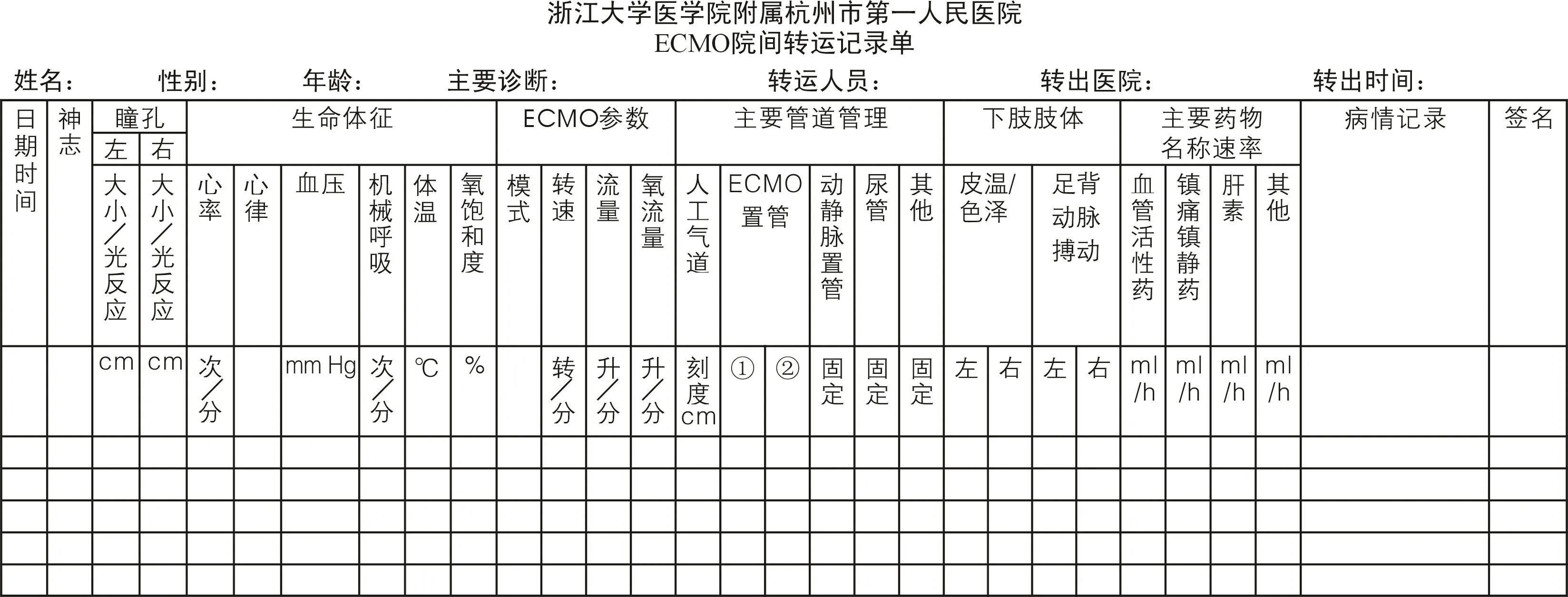
图2 ECMO 院间转运记录单
经过整体治疗和护理,本组ECMO 运行总时间97~672(211.3±52.6)h,最终7 例成功撤离ECMO治疗并康复出院,随访1~3 个月未有脑功能及肢体活动异常等相关并发症;2 例ARDS 患者肺纤维化严重,2 例急性心梗患者心功能无法逆转,ECMO 治疗均>15 d,尊家属意愿而出院;1 例重症肺炎ECMO治疗28 d 肺纤维化严重转上级医院等待肺移植;1例急性心梗CA 行ECPR 患者,合并严重感染多脏器功能衰竭而死亡,康复出院率(53.8%)。
3 讨 论
近年,浙江省卫生健康委员会下发《浙江省医疗技术临床应用管理办法实施细则》,ECMO 技术已纳入省级限制类技术目录,实施备案管理,这意味着一些二级医院以及基层医院没有资质去独自开展ECMO 技术。 而医联体的快速发展,使上级中心医院参与所属医联体内医院危重患者的救治更加合理与流程化。 对于抢救严重的呼吸和(或)循环衰竭患者,使一些需要应用ECMO 救治而又不具备开展ECMO 条件的基层医院,可迅速得到集团内ECMO团队的协助,提高了危重患者抢救效率与成功率。而专业的ECMO 会诊团队、合理化管理ECMO 外出设备及用物、制定流程及有效时间管理、准确评估ECMO 建立的指征、ECMO 抢救过程中良好的医护配合、携带ECMO 仪器进行安全的院际转运均是医联体内医院成功开展ECMO 抢救的关键。 但因例数少,整个流程及抢救过程还有很多改进的地方,ECMO 会诊团队还需不断地实践、总结、反馈和改进,才能使应用ECMO 技术参与医联体内医院危重患者的抢救管理流程更加科学合理。

