多层螺旋CT在直肠癌术前诊断及血管侵犯评估中的应用价值
上海电力医院医学影像科(上海 200050)
虞云杰 陈孝娟 李 鹏黎淑娟 王正磊
直肠癌(rectal cancer)是消化道常见恶性肿瘤,近年来随着全直肠系膜切除术(total mesorectal excision,TME)及新辅助化疗(neo adjuvantchemoradiotherapy,neoCRT)联合治疗在临床广泛应用,患者生存率获得明显改善,但直肠癌患者预后与肿瘤位置、浸润程度及邻近组织受累情况紧密相关,文献报道壁外血管侵犯(extramural vascular invasion,EMVI)阳性患者1年内转移率可达24.5%,较阴性患者明显升高,因此术前准确诊断和分期对减少直肠癌术后复发或转移具有重要意义[1-2]。随着影像学技术快速发展,CT、MRI等检查手段在直肠癌中应用逐渐推广且取得良好效果,多层螺旋CT(multi-slice CT,MSCT)较常规CT可明显缩短扫描时间、提升Z轴分辨率并减少运动伪影,同时可进行表面遮盖显示法(shaded surface display,SSD)、多平面重建(multi-planar reconstruction,MPR)及最大密度投影(maximum intensity projection,MIP)等后期处理,重建高质量三维图像,从而明显提高微小病灶检出率并直观显示病灶形态特征及其与邻近组织的解剖关系[3-4]。本文主要回顾性分析MSCT在直肠癌诊断及术前EMVI评估中应用情况,旨在进一步提升直肠诊治水平。
1 资料与方法
1.1 一般资料 选取2016年12月至2018年12月我院直肠癌患者61例临床资料进行回顾性分析,其中男性37例、女性24例,年龄27~83岁,平均(56.74±12.49)岁,纳入标准:①经术后病检结果证实为直肠癌;②年龄≥18岁;③术前均完成MSCT检查且图像质量良好;④术前未接受直肠癌相关治疗;⑤患者及家属知晓本研究并签署同意书。排除标准:①伴肠梗阻等需行急诊手术治疗者;②伴其它恶性肿瘤者;③临床资料保存不完整者。
1.2 研究方法 检查前2d嘱患者少渣饮食,前1d进流质饮食,扫描开始前经肝门灌注温水300~500ml,嘱患者取仰卧位或病侧低位,采用西门子Definition AS 64排螺旋CT仪自膈顶至耻骨联合下缘进行扫描,经肘静脉注射碘佛醇(Optiray,注册证号H20150568,100ml:32g)1.5ml/kg,流率3.0~4.0ml/s,监测腹主动脉CT值达150HU后启动动脉期扫描,静脉期则与动脉期45s后开始扫描,参数设置为准直器宽度20mm,螺距1mm,管电压120kV,电流30mA,层厚5mm,重建间隔2mm,将扫描数据导入西门子后处理工作站进行后期处理和重建,由2名经验丰富的影像科医师在不知病理结果的情况下进行阅读和诊断,并评估EMVI发生情况。
1.3 统计学方法 数据分析采用SPSS19.0软件,计数资料以率(%)表示,组间对比进行χ2检验或Fisher精确检验,采用Kappa一致性检验进行诊断价值分析,计量资料使用()表示,采用t值检验,以P<0.05为有显著性差异。
2 结 果
2.1 直肠癌MSCT图像特征分析 以术后病理结果为金标准,61例患者中MSCT检查准确诊断52例,准确率为85.25%,均出现局部肠壁不规则增厚表现,厚度0.3~2.4cm,平均(1.37±0.29)cm,与正常肠壁分解清楚,增强扫描成明显强化;另可见偏心性肿块42例(80.77%),大小不一,最长径1.2~5.7cm,平均(2.86±0.54)cm,形状不规则或呈分叶状,表面凹凸不平,其中伴有溃疡影17例(32.69%),伴低密度坏死区11例(21.15%),增强扫描表现为不均匀强化;浆膜面受累38例(73.08%),可见浆膜面和周围脂肪间隙模糊不清,系膜内点状或条索状高密度影;发生淋巴结转移14例(26.92%),主要表现为淋巴结体积增大和密度增加,增强扫描呈明显强化,部分可见中心坏死;发生EMVI者19例(36.54%),表现为血管内出现条形或结节状充盈缺损并与血管外肿瘤病灶相连;其它常见征象包括肠梗阻5例(9.62%),肝脏转移6例(11.54%),肠管管腔狭窄或形态不规则34例(65.38%),膀胱等邻近组织或器官受累4例(7.69%)。
2.2 MSCT对直肠癌分期诊断价值分析 以术后病理结果为金标准,52例直肠癌患者中T1~2期14例,T3期21例,T4期17例,MSCT准确分期38例(73.08%),其中T1~2期9例(64.29%),T3期16例(76.19%),T4期13例(76.47%)。见表1。
2.3 MSCT对EMVI诊断价值分析 以术后病理结果为金标准,52例直肠癌患者中发生EMVI者21例(40.38%),MSCT诊断灵敏度为71.43%,特异度为87.10%,准确度为80.77%,阳性预测值为78.95%,阴性预测值为81.82%,一致性Kappa值0.594。见表2。
3 讨 论
直肠癌确切病因目前尚未完全清楚,推测可能与遗传、饮食习惯及社会环境等因素有关,且普遍认为动物脂肪和蛋白质摄入过高是其主要危险因素[5]。直肠癌治疗方式以手术为主,同时还可采用放化疗、分子靶向及生物免疫等综合性治疗手段,术前影像学检查有助于准确评估影响直肠癌预后的相关因素,其中MRI作为指南推荐的常规检查项目,临床价值已获得普遍认可[6-7]。CT作为辅助检查手段用于伴MRI禁忌症或病情复杂的患者也有助于明确诊断和分期,对选择精确治疗方案具有重要意义,随着MSCT技术不断发展成熟,其临床应用范围也获得进一步推广。
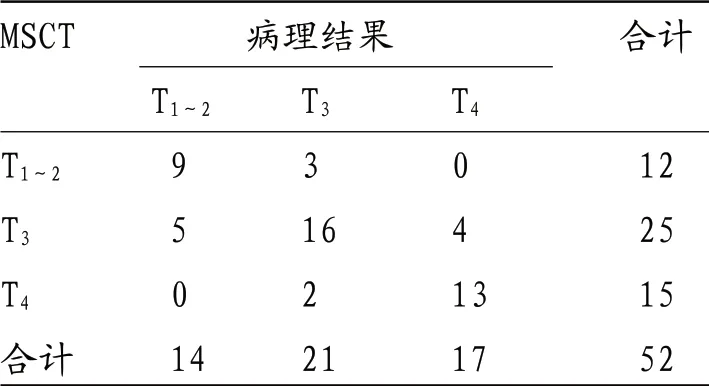
表1 MSCT对直肠癌分期诊断价值分析
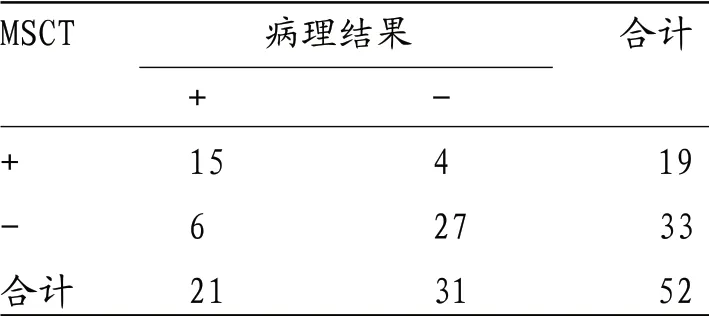
表2 MSCT对EMVI诊断价值分析
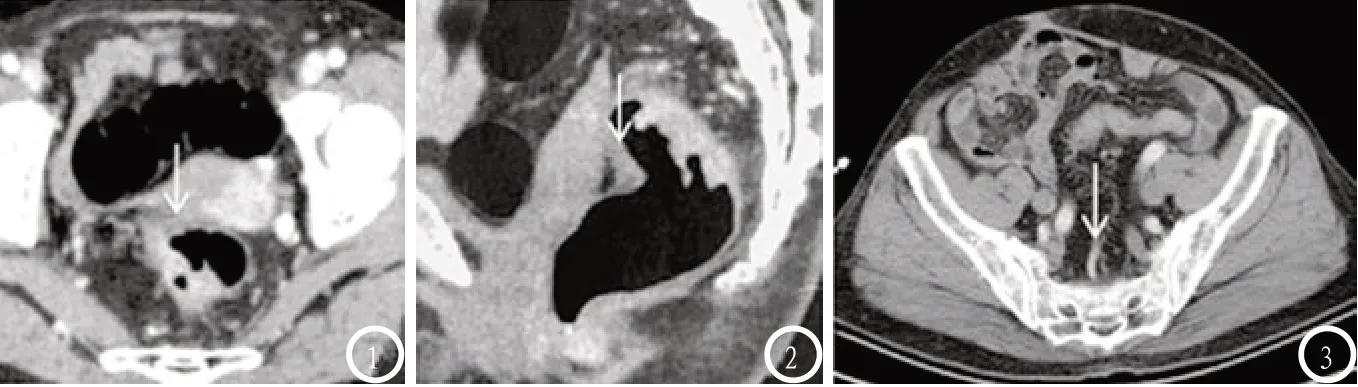
图1-3 直肠癌MSCT,女性患者,67岁,手术病理结果为T3N1期。图1 为横轴位MPR,显示直肠壁高密度影;图2 为矢状位MPR,可见直肠肿块累及子宫;图3 显示直肠上静脉受累,呈高密度肿块。
直肠癌诊断方法目前已较为明确,直肠指检和肠镜的应用极为重要,其中指检可触及质地较硬且形状不规则的固定肿块,部分患者可见肠腔狭窄或脓血等阳性特征;肠镜包括直肠镜和乙状结肠镜,均可直接观察肿瘤病灶形态特征,同时可获取病灶标本进行病检明确诊断[8]。CT及MRI等影像学检查用于直肠癌诊断旨在详细观察病灶解剖形态、生长方式以及浸润情况,提升术前分期准确性,从而为治疗方案选择和预后评估提供全面而详细的参考信息,陈志清等[9]研究认为MSCT用于直肠癌术前诊断和分期具有较高T分期和M分期准确率,同时可清楚显示病灶结构和周围组织受累情况,有利于治疗方案制订。本研究结果显示,61例直肠癌患者中MSCT检查准确诊断52例,准确率达85.25%,同时还可详细显示肿瘤病灶、肠管和肠壁形态以及周围组织、淋巴结和血管受累情况,在52例MSCT明确诊断的直肠癌患者中,MSCT准确分期38例(73.08%),其中T1~2期9例(64.29%),T3期16例(76.19%),T4期13例(76.47%),表明MSCT检查对直肠癌分期准确性较高,用于直肠癌术前检查对诊断和分期具有重要参考价值。
EMVI指胃肠道肿瘤患者肠管固有肌层外血管内出现肿瘤细胞浸润,最早由Talbot等在1981年提出并认为可对直肠癌患者预后造成影响,后来经过大量研究显示,EMVI与直肠癌转移密切相关,且远处转移发生情况与肿瘤侵犯的血管管径大小有关[10-12]。报道显示,直肠癌EMVI病理检查准确率较低,检出率约9%~61%,其原因与标本获取位置、蜡块数量及切片方向等有关,MRI对EMVI诊断价值较高,是目前临床首选影像学检查方法,但也受空间分辨率较低等因素限制,且部分患者存在MRI禁忌症,因此采用CT作为辅助检查极为必要[13-14]。与MRI相比较,MSCT空间分辨率具有明显优势,同时可利用MPR、MIP及SSD等技术进行多方位重建,从而直观、立体和全面地显示肿瘤病灶及周围组织形态特征,且不受肠道弯曲及操作者经验等因素影响,为直肠癌术前分期、治疗方案选择和预后判断提供详细参考信息[15]。本研究中52例直肠癌患者经术后病理活检确诊有21例EMVI,发生率为40.38%,其中MSCT对EMVI诊断灵敏度为71.43%,特异度为87.10%,准确度为80.77%,一致性Kappa值0.594,与病理检查结果符合率较高,表明MSCT在直肠癌患者EMVI诊断中也具有较高应用价值。
综上所述,MSCT对直肠癌诊断、术前分期及EMVI评估均具有较高准确率,可为直肠癌诊断、治疗和预后提供有效参考信息。

