双源CT在鉴别诊断肾上腺乏脂肪腺瘤、小转移瘤中的应用价值*
辽宁省本溪市中心医院放射科(辽宁 本溪 117000)
闫海波
肾上腺腺瘤是肾上腺皮质出现良性病变肿瘤之一,临床上将其分为醛固酮、无功能以及皮质醇腺瘤[1]。肾上腺因为供血动脉较多导致原发性恶性肿瘤多转移至肾上腺,数据显示转移至此处肿瘤约占原发恶性肿瘤的27%[2]。肾上腺腺瘤和转移瘤诊断一直是临床鉴别中难点,普通肾上腺腺瘤和转移瘤可以通过常规CT检查鉴别,但是对于肿瘤细胞中脂质含量较少乏脂肪腺瘤难以通过常规CT鉴别[3]。对于这类乏脂肪腺瘤一般只能通过随访来了解其疾病特点,严重影响患者病情治疗。常规CT对于肾上腺肿瘤诊断一般依据形态、肿瘤病灶廓清率、CT值以及增强扫描强化程度来鉴别[4]。双源CT能够对患者体内病灶附近血流动力学和成像情况进行定量,具有安全诊断效率高特点[5]。本研究选取本院肾上腺出现结节行双源CT检查患者为对象,探讨双源CT在诊断乏脂肪腺瘤和小转移瘤应用价值,为后期双源CT在相关疾病鉴别应用提供依据。
1 资料和方法
1.1 一般资料 选取2018年3月~2019年3月本院收治65例肾上腺结节患者为对象,均接受双源CT平扫检查。纳入标准:①患者病情经长期随访、病理检测以及内分泌测试证实;②肿瘤直径在1.0cm~4.0cm之间;③平扫CT>10Hu;④患者和其亲属对本研究知情并签下同意书;⑤本院医学伦理会批准本研究进行。排除标准:①肿瘤直径低于1.0cm,超过4.0cm;②患者甲状腺功能紊乱或者肝肾功能出现问题;③CT平扫时CT值≤10Hu;④检查时影像学图片质量不佳者;⑤病情未经随访、病理检测等证实者。患者中男性39例,女性26例;年龄21~79岁,平均(51.33±4.33)岁。
1.2 方法
1.2.1 检测方法:患者检测使用双源CT,行低管电压扫描时需要提高图像噪声,扫描时需要依据患者体质量指数设定条件,IBM≤26kg/m2患者以70kV/sn150kV模式扫描,>26kg/m2则使用90kV/sn150kV。患者于检查前0.5h时通过饮水将上腹部充盈以减少肠气,患者仰卧后于头胸部、盆腔等部位带上保护具,扫描范围从11胸椎下部到第2腰椎部分。增强扫描时应用双高筒注射器,将碘海醇非离子型对比剂以3ml/s流速和1.5ml/kg剂量经由肘静脉注射,30ml生理盐水在注射对比剂同时以相同速度注入。腹主动脉CT值测定手段用于动脉期检测,CT值至100Hu时刻在10s内自动触发扫描,扫描期间还可以将自动管电流技术开启,动脉期扫描完成后30s进行静脉扫描。
1.2.2 图像分析与测量:单能、平扫以及增强扫描多能图像重建以及原始数据上传到Syngo mmwp VE31A工作窗口进行后期处理和分析。静脉期和动脉期病变最大层面中心作为感兴趣区域(ROI)3次测量计算平均值,计算期间需要依据以下原则:ROI区域大小必须为病灶截面积50%-66.7%;增强扫时避开结节出现显著异化部分;测量期间减少对病灶显著液化病变坏死、出血、钙化等区域扫描。①病灶数据测量:原始数据依据1:1比例处理后获取混合图像,使其重建时层厚以及间距均保持为1mm,通过混合图像测定患者病灶尺寸。虚拟平扫时CT值、动脉期以及静脉期CT值。②能谱衰减曲线扫描测量:患者病灶能谱曲线以及能量范围中单位能量节点CT值通过Mono+后处理技术获取,将每10eV相匹配CT值记录下来以便计算能谱曲线斜率值(k=y/x),x为能谱曲线上横坐标每顺向后延2点之间单位能量差值(keV),y为曲线上纵坐标每顺向上延2点CT差值(Hu)。如50-120keV能量区域能谱曲线斜率K计算方式为(Hu120keVHu50keV)/(120keV-50keV),按照能谱曲线斜率以及曲线形状将其分为不同类型:K≤-0.1时为快速下降型,-0.1<K<0时为平直下降型,0<K≤0.1时为平直上升型,K≥0.1时为上升型[6]。③增强扫时碘浓度值测定:增强扫时患者病灶同层主动脉以及病灶碘浓度值含量(IC)使用Liver VNC软件扫描,将病灶动脉和静脉IC记录下来(ICA和ICv)并计算其标准化IC(NIC)值,NIC=病灶动脉IC/病灶同层动脉IC,标准化动脉和静脉期IC记为NICA和NICv。
1.3 观察指标 双源CT诊断以及确诊情况分析,比较两组患者肿瘤病灶扫描时CT值,平扫时能谱曲线类型,增强扫描时肿瘤病灶IC值和NIC值。
1.4 统计学方法 数据使用SPSS20.0进行分析处理,各种计量数据和计数数据分别使用t检验和χ2检验,分别表示为()和%。P<0.05,表示差异有统计学意义。
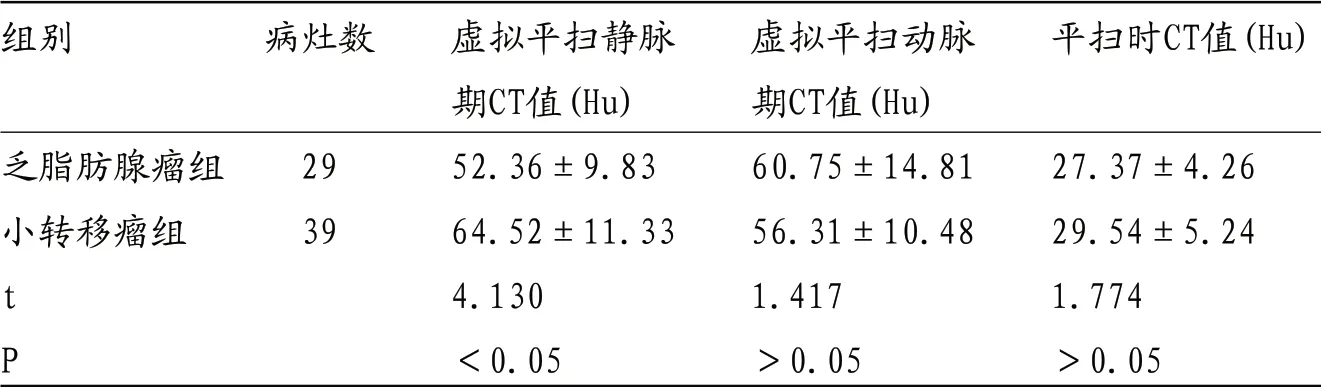
表1 两组患者肿瘤病灶平扫时CT值比较

表2 两组患者平扫时能谱曲线类型比较
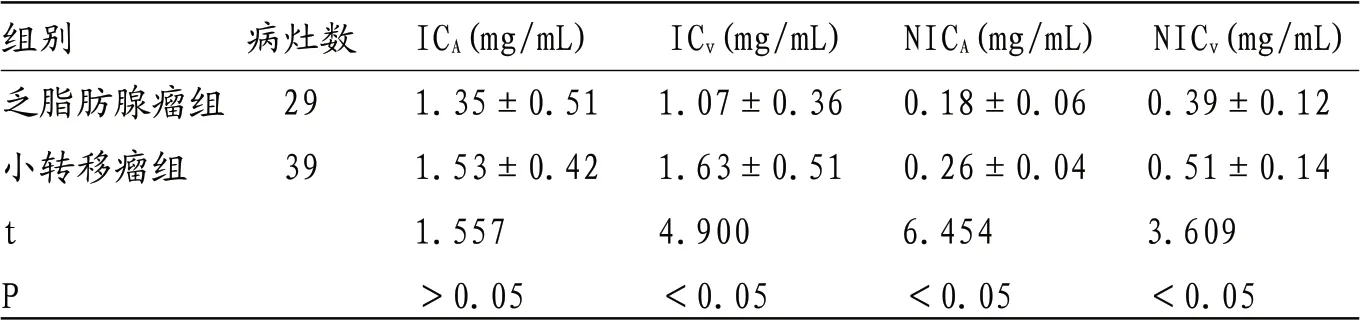
表3 两组患者增强扫描时肿IC值和NIC值比较
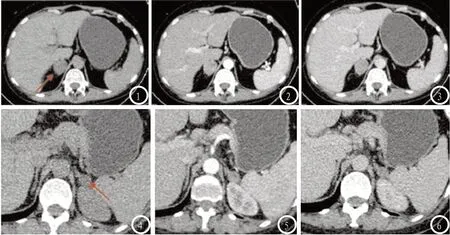
图1-3 某位乏脂肪腺瘤患者双源CT影像学图片。图1 平扫融合图像,右侧肾上腺出现椭圆形肿块影(大小3.1×2.4cm,CT值30.0Hu);图2和图3分别为增强扫描动脉期和静脉期的融合图像,显示强化尚均匀。图4-6 某位小转移瘤患者双源CT影像学图片。图4 平扫融合图像,左侧肾上腺出现类似圆形结节影(大小1.5×1.9cm,CT值17.5Hu);图5和图6分别为增强扫描动脉期和静脉期的融合图像,显示强化不均匀。
2 结 果
2.1 双源CT诊断以及确诊情况分析 65例患者使用双源CT检查显示共有68个肾上腺结节,乏脂肪腺瘤27例,小转移瘤38例,分别归为乏脂肪腺瘤组和小转移瘤组,其中乏脂肪腺瘤中有2例患者出现2个肾上腺结节,1例转移瘤患者出现2个肾上腺结节。后期经手术或者病理检测发现实际乏脂肪腺瘤29例,小转移瘤36例。影像学图像显示乏脂肪腺瘤尺寸在1.0-2.7cm之间,形状主要为椭圆形或者圆形,与正常健康肾上腺腺体之间界线可以分清,增强扫描影像图像能够清晰观察到患者强化均匀分布(图1-3);小转移瘤尺寸大小在1.0-3.1cm之间,部分瘤体与正常健康肾上腺之间界线模糊,增强扫描图像可以观察到病灶内部出现囊变坏形状高度密影(图4-6)。
2.2 两组患者肿瘤病灶CT值比较 乏脂肪腺瘤组虚拟平扫时静脉期CT值显著高于小转移瘤组(P<0.05),而两组之间虚拟平扫时动脉期CT值和平扫时CT值之间比较差异不显著(P>0.05),见 表1。
2.3 两组患者平扫时能谱曲线类型比较 乏脂肪腺瘤组患者平扫时能谱曲线快速下降型比例显著低于小转移瘤组(P<0.05),两组平直下降型比例差异不显著(P>0.05),上升型比例显著高于小转移瘤组患者(P<0.05),如表2所示。
2.4 两组患者增强扫描时肿IC值和NIC值比较 两组患者增强扫描时ICA值之间比较差异不显著(P>0.05),而乏脂肪腺瘤组ICv、NICA、NICv值显著低于小转移瘤组(P<0.05),如表3所示。
3 讨 论
肾上腺病变中使用CT检查是目前常用诊断手段,大量研究中分辨肾上腺和非肾上腺通常以10Hu作为区分阈值,但是其诊断准确性仅达72.4%[7]。肾上腺瘤体主要以类脂质为主透明细胞组成,在使用平扫CT检测其时一般其CT值设定较低,而乏脂肪腺瘤则主要以脂质组成较少粒细胞构成,其平扫CT值将会高于10Hu[8]。所以使用常规方法设定CT阈值不能用于乏脂肪腺瘤和小转移瘤鉴别诊断。本研究中65例患者使用双源CT检查显示共有68个肾上腺结节,乏脂肪腺瘤27例结节29个,小转移瘤38例,结节39个。影像学图像显示乏脂肪腺瘤尺寸在1.0-2.7cm之间,形状主要为椭圆形或者圆形,与正常健康肾上腺腺体之间界线可以分清,增强扫描影像图像能够清晰观察到患者强化均匀分布;小转移瘤尺寸大小在1.0-3.1cm之间,部分瘤体与正常健康肾上腺之间界线模糊,增强扫描图像可以观察到病灶内部出现囊变坏形状高度密影。小转移瘤形状、边界与密度与乏脂肪腺瘤差异较小,不能完全依据其形态进行诊断[9]。
双源CT为近期兴起可以发生不同能量X线技术,通过得到2种X线衰减数据来分析不同物质组成,再按照基础物质对组成依据能量大小获取基础物质对图 像[10]。双源CT中虚拟平扫技术可以通过计算机消除对比剂干扰获得瘤体平扫图和CT值,具有安全经济优点[11]。乏脂肪腺瘤组虚拟平扫时静脉期CT值显著高于小转移瘤组(P<0.05),而两组之间拟平扫时动脉期CT值和平扫时CT值之间比较差异不显著(P>0.05),提示对于增强扫描发现肾上腺病变可以通过双源CT虚拟平扫技术进行检测,以便算出CT值进行诊断。双源CT扫描后ROI区使用Mono+技术处理后可以获取能谱曲线并将曲线斜率计算出来,依据不同斜率值可将其分为不同类型。本研究结果显示乏脂肪腺瘤组能谱曲线多以上升型和平直型为主,而小转移瘤组患者能谱曲线则主要为下降型,这可能是由于含有脂质部位CT衰减值多随电压升高而加快,小转移瘤一般在肾上腺髓质出现,在肿瘤发生早期即出现大量浸润,与乏脂肪腺瘤比较所含脂质较少,水分较多,所以小转移瘤能源曲线多为下降型[12]。双能源CT增强扫描时,根据原子序数差异使不同物质衰减特点可将人体组织与造影剂碘分开,获取对比剂在病变组织分布图,可以有效反映瘤体中对比剂分布情况,对对比剂摄取量进行定量检测,其灵敏度显著高于传统CT值。本研究中两组患者增强扫描时ICA值之间比较差异不显著(P>0.05),与任法云 等[13]研究结果不同。IC值测定易受体内存在时间、对比剂剂量以及注入速度影响,而NIC可将这些因素影响排除。乏脂肪腺瘤组ICv、NICA、NICv值显著低于小转移瘤组(P<0.05),其可能是由于乏脂肪腺瘤中水分较小转移瘤中少,对比剂廓清率比在小转移瘤中 快[14]。
双源CT在诊断鉴别肾上腺乏脂肪腺瘤和小转移瘤时可以通过能谱曲线和瘤体中碘浓度定量检测等,能够减少患者检查支出且安全性较高,值得推广应用。

