80例乳腺癌女性患者术后1年患肢并发症的纵向研究及对策
张惠婷,刘琳妃,罗庆华,张丽娟
(中山大学肿瘤防治中心,广东 广州 510060)
乳腺癌术后患者会出现多种常见的并发症,包括肌力下降、患肢疼痛、淋巴水肿、局部感觉异常、腋网综合征等[1-3],其发生率为 12%~70%[4-5],即使术后 1 年,仍有12%~49%的患者患侧上肢功能差于手术前水平[6]。 术后患肢并发症会影响患者重返工作和生活质量,并且随着时间的延长,若不进行干预,功能障碍会加重[7-8]。以往国内对乳腺癌患者术后患肢并发症的研究多停留于横断面调查, 缺乏连续动态的纵向研究,并且相关的中长期研究鲜有报道, 研究指标相对单一、不全面。本研究对80 例乳腺癌术后患者进行为期1 年的跟踪观察,探索乳腺癌术后患者患肢并发症的发生状况及变化趋势。 现报道如下。
1 对象
采用便利抽样法, 选取2016 年6—7 月在广州市某三级甲等肿瘤专科医院就诊, 初次经病理学诊断为乳腺癌并在该院进行手术的83 例乳腺癌患者作为研究对象。 纳入标准:(1)初次经病理诊断为乳腺癌并行手术治疗的患者,疾病分期为I~Ⅲ期;(2)年龄 18~80 岁;(3)具有小学或以上文化程度,具有一定的读写能力, 能独立完成测量工具的填写;(4)能够并愿意接受电话随访及当面访视;(5)知晓癌症诊断;(6)同意参加此项研究。 排除标准:(1)既往或目前有精神病史,不能接受跟踪随访者;(2)肿瘤复发、远处转移或转移性非原发性癌症患者; (3)合并心、肺、肝、肾功能不全等其他严重疾病者;(4)严重全身感染、 严重贫血和恶液质等严重并发症者;(5)参与其他延续护理研究项目的患者;(6)术前存在肩关节功能障碍、淋巴水肿、肩周炎等疾病者;(7)双上肢植入 PICC 者;(8)双侧乳腺癌患者。 剔除标准:(1)随访过程中出现癌症的转移及复发者;(2) 因任何原因死亡的患者;(3)研究过程中自行要求退出的患者。
最终完成病例研究80 例。 所有患者全部为女性,年龄 26~76(46.09±9.60)岁,75 例(94%)无宗教信仰, 37 例(46%)初中及以下,43 例(54%)高中或以上;75 例 (94%) 已婚;79 例 (99%) 有子女;42 例(52%)有工作,28 例(35%)无业,10 例(13%)离退休;71 例(89%)非完全自费;人均月收入>2 000 元61 例(76%);44 例(55%)勉强可以支付医疗费用;37例 (46%) 是优势手;62 例 (78%) 有淋巴清扫,71 例(89%)浸润性导管癌,67 例(84%)肿瘤分期 I~II 期,42 例(52%)分子分型为 Luminal B,19 例(24%)分子分型为 Luminal A,66 例(82%)有化疗,51 例(64%)无放疗,65 例(81%)无靶向治疗,60 例(75%)有内分泌治疗,63 例(79%)无慢性病,65 例(81%)无长期服药,71 例(89%)无家族肿瘤史。
2 方法
2.1 研究工具 患肢并发症:包括患肢疼痛、感觉异常、淋巴水肿、患肢肌力下降、患肢条索状结构的发生率及程度等,其测量方法及参考值见表1。

表1 乳腺癌患者患肢并发症的测量方法及分级
2.2 研究方法 根据纳入、 排除标准找到符合标准的患者,取得患者知情同意。 入院时收集符合纳入排除标准的患者一般资料,手术前、手术后3 个月末、术后6 个月末、术后12 个月末通知患者返院或电话收集患者的患肢并发症的相关信息。 问卷的收集由学习过护理研究课程并在乳腺科实习的个案管理师研究生助理进行, 收集过程中要核查问卷的填写状况, 发现未填写及填写不真实的答案及时与患者核实;所有量表当场回收,立即检查问卷完成状况,确定收集资料是否合格。 要求调查者告知患者问卷的填写方法需统一规范, 量表填写需由患者单独完成, 对于不清楚的问题可咨询调查者后再进行填写, 研究者在对患者发放问卷的过程中避免给予暗示或指导。
2.3 统计学方法 用SPSS 20.0 对资料进行统计学分析。 采用频率、均数及标准差对患者一般资料及患肢并发症的资料进行统计描述;采用重复测量方差分析及广义估计方程方法比较患者不同时期的患肢并发症状况及变化趋势。 检验水准 α=0.05。
3 结果
患肢并发症中除患肢淋巴水肿发生率升高外,患肢疼痛、感觉异常、患肢肌力下降及条索状结构的发生率均呈下降趋势,3 个时点的发生率差异具有统计学意义(P<0.01),见表2、图1。

表2 乳腺癌患者术后患肢并发症的发生频率及程度(n=80,例,%)
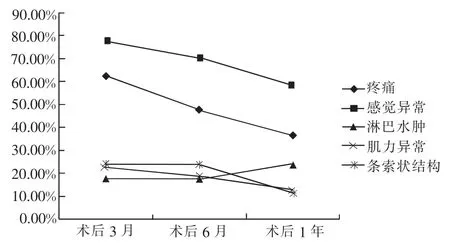
图1 乳腺癌患者术后患肢并发症发生率及变化趋势
4 讨论
4.1 乳腺癌术后患者患肢并发症的状况及变化趋势 乳腺癌术后患者患肢并发症包括疼痛、 感觉异常、淋巴水肿、肌力下降、皮下积液、条索状结构等。Kojiro 等[12]对227 例早期乳腺癌术后患者进行了为期1 年的跟踪调查, 术后1 个月内超过70.0%的患者出现患肢或伤口部位疼痛、感觉异常、淋巴水肿、肌力下降、皮下积液等患肢功能障碍,手术后1 年降至45.0%,甚至更低。 本研究结果显示,术后3 个月患者出现患肢疼痛、患肢感觉异常、患肢肌力下降及患肢条索状结构、淋巴水肿,随时间推移,除患肢淋巴水肿发生率升高外, 患者患肢疼痛、 患肢感觉异常、 患肢肌力下降及条索状结构的发生率均呈下降趋势,然而,直至术后1 年,患者的患肢并发症仍未能完全恢复至术前水平。
4.1.1 患肢疼痛及感觉异常 乳腺癌患者术后会出现酸胀、疼痛、麻木、紧绷、沉重的感觉,这些自觉症状能预测患者的患肢功能状况和上肢淋巴水肿[13-14]。虽然,有研究认为:患肢功能障碍和淋巴水肿程度不能单独根据护士的体检结果和患者自感症状作为可靠的指标, 但上肢淋巴水肿在术后初始阶段就会出现肿胀、疼痛、麻木等症状,维持至术后1 年甚至以上,并且患者会因疼痛、感觉异常等感到痛苦从而使患者生活质量受到影响。在患肢并发症中,患肢疼痛及患肢感觉障碍最明显。大部分患者主诉,术后3 个月时患者患侧腋下、上臂存在酸痛、刺痛等疼痛感高达63%,患肢肩膀、腋下、上臂仍感到麻木、紧绷感等感觉异常发生率高达78%。 随后患者患肢疼痛及感觉异常发生率逐渐下降,但直至术后1 年,其疼痛及感觉异常发生率仍分别有36%及59%。 由于患者长期处于患肢疼痛与感觉异常, 护士应及时随访及给予相应指导, 减轻患者因疼痛或异常感觉引起的不安, 并指导患者进行淋巴引流等方法以减轻患者的疼痛及麻木感。
4.1.2 患肢淋巴水肿 患肢淋巴水肿是乳腺癌术后常见且最严重的并发症之一, 患者乳腺癌术后患肢淋巴水肿发生率可达25%~40%[15]。 手术使淋巴系统受到破坏,阻碍淋巴液回流,致使患侧上肢肿胀、疼痛、乏力和上肢功能障碍等[16]。 淋巴水肿的存在会影响上肢功能和相关活动, 常作为乳腺癌术后上肢功能障碍的客观指标[17-18]。 本研究中,术后3 个月患者即出现了淋巴水肿,并且随着时间增加,淋巴水肿发生率会升高。 有研究显示[19],淋巴水肿发病率于术后数天、几个月到几年内一直呈上升趋势,术后淋巴水肿是上肢功能恢复中唯一会随着时间进展而增加的并发症, 这与本研究中淋巴水肿发生状况相符。 目前,国内对淋巴水肿的预防与治疗的关注日益增长,但目前国内大部分医院对淋巴水肿的筛查、预防、管理及转介等仍存在不足。 早期对淋巴水肿的筛查可以及早对患者进行干预, 避免水肿程度的加重。 因此,术后3 个月时,护士应对乳腺癌术后患者进行普遍筛查, 发现淋巴水肿患者时及时转介至淋巴水肿治疗团队,告知其淋巴水肿尽早治疗的重要性。
4.1.3 条索状结构 条索状结构与腋网综合征(axillary web syndrome,AWS)的发生有关。腋网综合征是一种变异的血栓性浅静脉炎, 是乳腺癌术后早期常出现的一种临床综合征[20]。 腋网综合征表现为患侧上肢突然出现疼痛,肩关节外展活动受限,并伴有牵拉感、紧绷感、疼痛以及进行性延长的皮下条索状结构[21-22]。腋网综合征为自限性疾病腋网综合征主要发生于术后早期,通常在术后60 d 左右自行缓解[11]。然而,本研究中,术后3 个月、术后6 个月、术后1 年条索状结构发生率仍分别有24%、24%、11%,虽然不是所有具有条索状结构的患者都等同于腋网综合征,但这也间接显示患者具有腋网综合征的倾向。说明腋网综合征虽然是自限性疾病, 但不进行相关干预,它仍可能持续至术后1 年发生。因此医护人员应加强对腋网综合征的重视, 术后早期采取有效的护理手段预防腋网综合征的发生。
4.1.4 肌力下降 多项研究指出, 乳腺癌术后患者上肢力量会减少[23]。 本研究中,术后3 个月、术后6个月、术后1 年,患者肌力下降发生率仍分别有23%、19%、13%,部分患者肌力降至3 级。患者肌力下降的原因除了考虑是与手术有关以外, 也与医护人员教育其不能提重物、 不能剧烈运动等有关。 调查过程中,患者普遍表示,由于害怕患者活动或提重物会引起淋巴水肿的发生, 患者不敢使用患肢导致患肢功能失效。目前大部分的指南已明确表示,举重等阻力运动并不会增加患者淋巴水肿的风险,“过度保护”会导致肌肉萎缩[24]。 因此医护人员应及时更新指南相关知识,减轻患者的心理负担,让患者正确地使用患肢,提高患肢的运动功能及肌力。
4.2 对乳腺癌患者术后患肢功能的管理启示 从本研究结果可知, 乳腺癌患者在术后早期其患肢康复功能所处水平较低, 而术后1 年时大部分患者患肢康复功能仍未恢复至术前水平。 提示应加强对乳腺癌患者术后患肢功能康复的指导及患者患肢症状的管理,并延续至术后1 年以上。 因此,对未来工作的建议包括: (1)加强患者围术期的评估与健康教育, 结合个体化康复计划实施锻炼计划和优化术前健康宣教;(2)对患者的全程追踪随访,及时评估患者的患肢功能程度状况及淋巴水肿发生风险, 指导患者各阶段的功能锻炼方法及注意事项;(3)对责任护士进行规范化培训, 并可根据功能锻炼的宣教内容与临床专家共同制定乳腺科患者术后康复锻炼知识掌握评分, 以评价患者功能锻炼掌握状况;(4)对患者淋巴水肿进行早期筛查及转介,术后3 个月时,护士应对乳腺癌术后患者进行普遍筛查, 发现淋巴水肿患者时及时转介至淋巴水肿治疗团队, 告知其淋巴水肿尽早治疗的重要性。

