心房黏液瘤性脑栓塞超急性期溶栓1例报告
张红,解忠祥,车峰远
1 病例介绍
患者女性,53岁。因“言语不清、右侧肢体活动不利1小时”入院。患者入院前1 h清醒状态下无明显诱因突然出现言语不清,仅能发简单的单词,能听懂别人说话,右侧肢体不能抬举,伴头痛,恶心、非喷射性呕吐,呕吐物为胃内容物,无头晕、视物不清、意识障碍、大小便失禁及肢体抽搐,家属急送至本院。
既往史:患者自幼因病双足挛缩畸形(具体疾病不明),可独立行走、生活自理;否认吸烟、饮酒史;否认高血压、糖尿病、高血脂、冠心病病史;否认家族遗传性疾病史。已婚已育,配偶及儿子体健。
入院查体:体温36.5 ℃,心率75次/分,呼吸18次/分,血压130/80 mm Hg,嗜睡,反应迟钝,不完全运动性失语,颈软无抵抗,双眼向左侧凝视,双侧瞳孔等大等圆,直径3 mm,对光反射存在,右侧中枢性面舌瘫,右侧上、下肢肌力1级,左侧肢体肌力、肌张力正常,右侧Babinski征阳性,左侧Babinski征阴性,双侧足下垂,双跟腱挛缩,心肺腹检查未见明显异常。NIHSS评分为15分。
辅助检查:急诊查头颅CT(2018-09-11) (图1A)、心电图未见明显异常;实验室检查:血常规及凝血功能无明显异常。
诊疗经过:患者入院后急查头颅CT未见明显异常,心电图、血常规及凝血功能无明显异常。考虑为急性缺血性卒中且符合静脉溶栓标准,无禁忌证,获取家属知情同意并签署同意书后,给予rt-PA 50 mg(0.9 mg/kg)静脉溶栓治疗(先予10%的剂量在1 min内静脉推入,余量在1 h内泵完)。溶栓前患者神经系统症状体征同前,血压130/80 mm Hg,溶栓治疗开始时间距发病时间约1.5 h。溶栓过程中见少量牙龈出血,未予特殊处理,溶栓结束后患者仍诉头痛,伴呕吐,症状无进展加重,溶栓结束约1.5 h后复查头颅CT未见颅内新鲜出血灶(图1B)。溶栓后再次评估,患者仍嗜睡,言语不清,语言表达较前连续,颈软无抵抗,双眼向左侧凝视,右侧中枢性面舌瘫,右侧上、下肢肌力1级,右侧Babinski征阳性,左侧肢体肌力肌张力可,NIHSS评分13分。溶栓24 h后给予阿司匹林肠溶片100 mg/d抗血小板治疗。
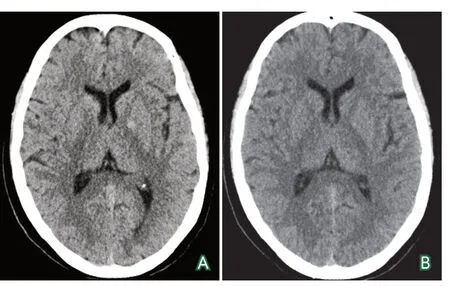
图1 溶栓前后脑CT影像
住院期间进一步完善检查:颅脑M RI(2018-09-12)示左侧基底节区、左侧额颞顶枕叶多发急性脑梗死(不除外栓塞)(图2A);颅脑MRA(2018-09-12)未见明显异常(图2B);颈部血管彩超(2018-09-12)检查示双侧颈动脉内膜增厚,未探及明显斑块,右侧锁骨下动脉起始部斑块形成(探及5.8 mm×1.6 mm等回声斑,形态规则);心脏彩超(2018-09-12)检查示左心房内探及异常团块样回声,大小约36 mm×21 mm,其蒂附着于房间隔,团块回声较均匀,轮廓清晰,边缘欠规则,随心动周期运动,考虑为左心房内黏液瘤。实验室检查:hs-CRP 13.9 mg/L,TG 1.74 mmol/L,LDL-C 3.28 mmol/L,空腹血糖、糖化血红蛋白、Hcy正常。
患者住院10 d后出院,建议患者至心外科行手术治疗。出院时查体情况:神志清,精神差,不全运动性失语,右侧中枢性面舌瘫,右侧上、下肢肌力1级,右侧Babinski征阳性,左侧Babinski征阴性,NIHSS评分11分。出院后3个月随访患者,患者未行心外科手术,自出院后继续康复治疗,言语已近恢复如常,借助外物可行走,右侧肢体肌力4级,日常生活尚需他人协助,mRS评分3分。
最终诊断:
急性脑梗死
(基底节区、左侧额颞顶枕叶)
心源性脑栓塞
左心房黏液瘤
高脂血症
2 讨论
心脏黏液瘤是最常见的原发性心脏肿瘤,占心脏良性肿瘤的70%以上[1],好发于中年女性人群[2]。75%以上的黏液瘤起源于左心房,18%的黏液瘤起源于右心房,只有不到5%的黏液瘤位于双侧心房[3]。据相关文献统计,心房黏液瘤的临床表现主要表现在三方面:约70%的心房黏液瘤可出现心内梗阻的征象和症状,如心功能衰竭、呼吸困难、腹水、肝肿大和周围水肿等表现[4];30%~50%的心房黏液瘤患者中可见栓塞表现,包括脑栓塞、内脏及周围血管的栓塞,栓子源自于肿瘤组织的碎裂、扩散、肿瘤表面血栓脱落[5];10%~30%的左心房黏液瘤患者可出现神经系统症状[6],通常累及大脑和视网膜动脉(>50%)。心脏黏液瘤性脑梗死常为急性发作,而黏液瘤相关脑动脉瘤和黏液瘤脑实质转移为迟发性[7],临床上可表现出视觉障碍、癫痫、偏瘫、失语症和进行性痴呆等症状;一些患者会出现全身症状,如发热、体重下降、易疲劳等[8]。
体积小、表面不规则、易破碎的黏液瘤更有可能发生栓塞事件[9],栓子成分可能是瘤体表面碎片、肿瘤表面形成的血栓物质或两者的混合物,其栓塞区域多为大脑中动脉供血区[2]。本例患者为中年女性,起病急,症状迅速达高峰,临床表现出大血管堵塞的神经体征,经影像学证实,堵塞区域涉及颅内不同血管,符合栓塞特点。
迄今为止,黏液瘤栓塞性脑梗死的研究,多为单一的病例报告,研究者采用不同的溶栓药物及治疗方法,如静脉溶栓、动脉溶栓及机械血栓切除术等,难以得出确切的结论。有研究报道,黏液瘤性脑梗死患者急性期静脉溶栓治疗有效,尤其适用于病理结果提示栓子为血栓成分的患者[10-11]。Carlos A.Molina等[12]的研究指出心源性脑栓塞溶栓治疗早期再通率高,但再通的获益可能会被增加的出血性转化风险所抵消。出血风险多与患者合并的隐匿性肿瘤栓子或黏液瘤相关微动脉瘤有关[13]。不过也有报道表示,接受急性溶栓治疗的黏液瘤相关脑梗死患者的出血转化率与经静脉rt-PA溶栓治疗后的非黏液瘤相关脑梗死人群脑出血的发生率相近[10,14]。本例患者来院时处于静脉溶栓治疗窗内,按照目前急性脑梗死治疗指南,首选静脉溶栓治疗,静脉溶栓后颅脑MRA提示大血管通畅,且未发现颅内微动脉瘤和隐匿性肿瘤栓子存在,患者此次栓塞发生为肿瘤表面血栓物质引起可能性大,从发病到静脉溶栓开始间隔时间短,栓子未完全机化,溶栓效果有效,并且后续无出血转化。
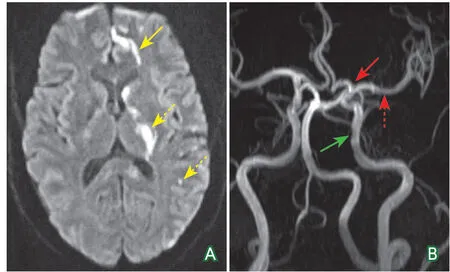
图2 溶栓后24 h头颅MRA和DWI影像
黏液瘤性肿瘤侵犯血管壁导致动脉功能减弱后可能继发假性动脉瘤形成,对于已知有心房黏液瘤病史的急性卒中患者,动脉内溶栓可能比静脉溶栓更安全,因为在动脉溶栓药物注射之前可通过DSA评估颅内是否合并动脉瘤,规避出血风险[15-16]。黏液瘤性栓子栓塞患者或合并黏液瘤相关小动脉瘤的患者可能溶栓治疗效果差,机械血栓切除术在这种情况下可能风险更低,潜在的益处更大。由于心房黏液瘤患者有因肿瘤栓塞或瓣膜阻塞而猝死的危险,为预防脑血管意外复发,诊断后必须尽快手术切除,现阶段尚无指南明确指出卒中发生到手术时间的安全间隔。Syuichi Tetsuka等[17]报告一位21岁女性左心房黏液瘤合并急性脑梗死的病例,患者没有接受溶栓治疗,而是在卒中后立即切除黏液瘤,没有明显的梗死扩大或出血转化,而且短期内出现神经症状的明显改善,因此研究者认为在非大血管栓塞或NIHSS评分低的病例中,急诊左心房黏液瘤手术常能给患者带来良好的预后。不过,在将其确认为一种有效的临床治疗手段之前,还需要对更大规模的病例研究行进一步的流行病学分析。本例患者入院时颅内大血管堵塞症状明显,临床症状重,一般状态差,手术后发生梗死面积扩大可能性大,而且考虑患者对急诊手术的耐受性,不适于行急诊心房黏液瘤切除术,仍首选静脉溶栓治疗。
心房黏液瘤性脑梗死患者临床表现符合脑栓塞特点:起病急,症状迅速达高峰。对于此类以急性脑梗死为首发表现的心房黏液瘤患者,临床医师接诊时首先考虑的是急性脑梗死的治疗。此类患者在发病4.5 h以内行静脉溶栓治疗,临床指南提示其可能获益,本例患者支持此观点。机械血栓切除术可应用于静脉溶栓无效时的桥接治疗,可有获益。心房黏液瘤切除术是预防黏液瘤性脑梗死的根本方法,手术时间的选择需结合患者的病情严重程度及患者的手术耐受性进行个体化处理。总之,黏液瘤性脑梗死的患者发病时病情重,而且可能合并心功能不全,但此类患者的治疗尚无最优的指南推荐,未来需要更大样本量的病例进行总结分析。

