如何认识和改善慢阻肺
方小谦
慢阻肺的全称叫“慢性阻塞性肺疾病”,是一种可以使患者严重丧失劳动能力,甚至丧失生活自理能力的严重疾病。患者的家庭多因病致贫。党和国家对慢阻肺的防治予以高度重视。2019年将其纳入国家慢病检测体系,并在医疗救助上予以政策倾斜。特别是针对贫困人口,各地相继制定了许多健康扶贫特惠政策,如慢病签约服务、兜底保障倾斜政策、先诊疗后付费、“一站式”即时结算服务等。另外,城乡居民基本医保、大病保险、医疗救助等多重保障机制的社会保障功能作用凸显。
慢阻肺虽然不可逆转,但积极预防、早期发现并积极治疗,可以减缓甚至遏制疾病发展的进程。因此,人们需要了解慢阻肺的防治知识,做到早防早治,防患于未然。
策划/执行 家庭医学刊社
慢阻肺——一个熟悉又陌生的疾病
慢性阻塞性肺病(简称慢阻肺)是一个熟悉又陌生疾病。说它熟悉是因为慢阻肺是一种重要的慢性呼吸道疾病,最新全球疾病负担研究报告指出,全球有近3亿人罹患慢阻肺,因慢阻肺死亡人数达300多万。据《柳叶刀》杂志刊登的《中国成人肺部健康研究》显示,我国有9 990万慢阻肺患者,占世界慢阻肺患者1/3,40岁以上年龄段的人群最易患慢阻肺,患病率达到13.7%。
说它陌生,是因为我国居民对于该病的认识仍然有限。在研究中,仅10%的受试者知道慢阻肺;不足10%的受试者曾经接受过肺功能检查;不足3%的受试者知道自己患有慢阻肺;所有患者中,近九成此前没得到明确诊断。因此,有必要进一步提高公众和基层医生对慢阻肺的了解和重视。
慢阻肺与慢性支气管炎和肺气肿有密切关系
慢性阻塞性肺疾病(COPD)是一种以持续气流受限为特征的可以预防和治疗的常见疾病,气流受限多呈进行性发展,与气道和肺对有毒颗粒或气体的慢性炎症反应增强有关。1963年William首次提出“COPD”的概念,即主要是由于小气道受损所引发的一种相对不可逆损伤,或是由于小气道的慢性炎症造成的慢性呼吸道疾病,统称为COPD。
慢阻肺与慢性支气管炎和肺气肿有密切关系。慢性支气管炎是指在排除慢性咳嗽的其他已知原因后,病人每年咳嗽、咳痰3个月以上并连续2年者。肺气肿是指肺部终末细支气管远端气腔出现异常持久的扩张,并伴有肺泡和细支气管的破坏,而无明显的肺纤维化。
当慢性支气管炎、肺气肿病人肺功能检查出现持续气流受限时,则诊断为慢阻肺;如病人只有慢性支气管炎和(或)肺气肿,而无持续气流受限,则不能诊断为慢阻肺。
慢阻肺的病因与多发因素
慢阻肺的病因尚不完全清楚,可能是多种环境因素与机体自身因素长期相互作用的结果。最主要的危险因素包括吸烟、环境污染、职业性粉尘和化学物质接触、感染、遗传因素等。慢阻肺发病机制与肺部炎症、气道黏液过度分泌、氧化/抗氧化失衡、蛋白酶/抗蛋白酶失衡、细胞凋亡/组织重构等有关。其特征性病理表现是在气道和肺组织不同部位,如肺实质及肺血管,出现以特异性炎症细胞增多为特征的慢性炎症,以及反复损伤与修复后出现的结构改变。这些病理改变造成气道狭窄,引起固定性气道阻塞,故不可逆。
慢阻肺多于中年发病,好发于秋冬季节。症状为慢性咳嗽、咳痰,少数仅有咳嗽不伴咳痰,甚至有明显气流受限但无咳嗽症状。痰为白色泡沫或黏液性,合并感染时痰量增多,转为脓痰。典型症状为气促或呼吸困难,早期仅于剧烈活动时出现,后逐渐加重,甚至发生于日常活动和休息时。晚期常有体重下降、食欲减退、精神抑郁和/或焦虑等,合并感染时可咳脓痰。后期出现低氧血症和/或高碳酸血症,可并发慢性肺源性心脏病和右心衰竭。
慢阻肺的症状与分期
慢阻肺的早期体征可不明显,随着疾病进展,常出现桶状胸、呼吸增快,严重者可有缩唇呼吸;双侧语颤减弱;肺部叩诊过清音,心浊音界缩小,肺下界和肝浊音界下降;两肺呼吸音减弱,呼气期延长,部分患者可闻及湿性啰音和/或干性啰音,心音遥远,合并肺动脉高压时肺动脉瓣区第二心音(P2)较主动脉瓣区第二心音(A2)强(P2>A2);黏膜和皮肤发绀、球结膜水肿,伴有右心衰竭者可见下肢水肿和肝脏增大。
如果患者存在呼吸困难、慢性咳嗽或咳痰和(或)危险因素暴露史,应该考虑COPD。肺功能是诊断COPD的金标准,吸入支气管扩张剂(如沙丁胺醇)后第1秒用力呼气容积/用力肺活量(FEV1/FVC)<0.7;再依据其FEV1下降程度进行气流受限的严重程度分级。(见表1)
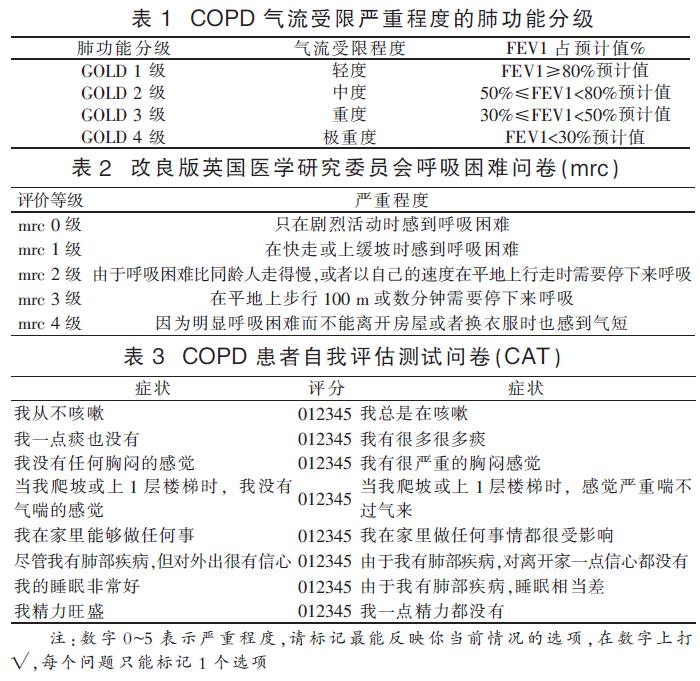
慢阻肺的症状评估,可采取改良版英国医学研究委员会呼吸困难问卷(mrc)(表2)和COPD患者自我评估测试问卷(CAT)(表3)进行评估。mrc仅反映呼吸困难程度,0~1分为症状少,2分以上为症状多。CAT为综合症状评分,分值范围0~40分(0~10分:轻微影响;11~20:中等影响;21~30分:严重影响;31~40分:非常严重影响),10分以上为症状多。根据症状、肺功能、过去1年急性加重史等预测未来急性加重的风险。高危患者具有以下特征:症状多,mrc≥2分或CAT≥10分;FEV1占预计值百分比<50%;过去1年中重度急性加重≥2次或因急性加重住院≥1次。
慢阻肺在临床上可分为:①急性加重期,即患者呼吸道症状加重,表现为咳嗽、咳痰、气短和/或喘息加重,痰量增多,脓性或黏液脓性痰,可伴有发热等,需要调整药物治疗的急性發作;②稳定期,即咳嗽、咳痰和气短等症状稳定或症状轻微,病情基本恢复到急性加重前的状态。
慢阻肺与肺心病、呼吸衰竭、肺性脑病
长期反复发作的慢阻肺可累及肺血管,引起血管壁增厚、管腔狭窄,肺血管阻力增加,产生肺动脉高压,进而发生右心室肥厚,肺动脉压持续升高,超过右心室的代偿能力,促使右心衰竭,造成肺心病。
慢阻肺急性加重期可引起气道痉挛、炎性水肿、分泌物阻塞气道等,导致肺通气不足或通气/血流比例失调,发生缺氧和(或)二氧化碳潴留,甚至呼吸衰竭。
肺性脑病的发生多数是由于肺部感染导致小气道痉挛、肺泡处于过度充气状态、痰液黏稠难以咳出、呼吸肌疲劳等综合因素导致严重二氧化碳潴留所致。二氧化碳潴留引起高碳酸血症,大量酸性物质堆积导致视盘水肿、颅内高压等,表现出神经精神症状,主要为意识障碍和自主呼吸的抑制。
治疗先戒烟,药物、疫苗、生活干预也不可少
戒烟是影响慢阻肺自然病程最有力的干预措施。减少室外空气污染暴露,减少生物燃料接触,使用清洁燃料,改善厨房通风,并减少职业粉尘暴露和化学物质暴露。
药物治疗应遵循以下原则:优先选择吸入药物,坚持长期规律治疗,个体化治疗。依据患者临床情况、药物的适应证和禁忌证、药物的可获得性以及经济能力评估等,选择适宜的治疗药物。主要药物有支气管扩张剂、糖皮质激素、磷酸二酯酶抑制剂、祛痰药、抗氧化剂等。患者应学会正确使用药物吸入装置。非药物治疗包括家庭长期吸氧和无创呼吸机使用。
流感疫苗的应用可减少慢阻肺患者发生严重疾病和死亡,所有年龄>65 岁的患者推荐注射肺炎链球菌疫苗,包括 13 价肺炎球菌结合疫苗(PCV 13)和 23 价肺炎球菌多糖疫苗(PPSV23)。
生活方式管理上需要合理膳食,保持营养均衡摄入,保持心理平衡,每周进行肺康复锻炼,学会自我控制病情的技巧,如腹式呼吸及缩唇呼吸锻炼等。

