术前功能锻炼在老年全髋关节置换术后患者中的应用
张琴,李希西,李叶萍,黄俊琪,王春艳
(绵阳市中心医院骨科,四川绵阳,621000)
加速康复外科(fast-track surgery,FTS)又称康复计划(enhanced recovery after surgery,ERAS),是近年来被一些发达国家极力推广并被引进国内的新的外科理念。最早由丹麦腹部外科医生KEHLET和WILMORE于2001年提出,FTS是指采用有循证医学证据的围手术期一系列优化措施,以减少或降低手术患者的生理及心理创伤,达到快速康复的目的[1]。人工髋关节置换术是骨科常见的手术之一,是用人工髋关节代替已病损的髋关节,解除髋关节疼痛,纠正关节畸形,恢复关节功能的有效治疗方法[2]。而髋关节术后恢复时间长,25%~75%的老年髋关节在术后4~12个月髋关节功能及日常活动能力无法恢复至骨折前水平,严重影响患者生活质量[3]。其常见并发症主要包括便秘、压疮、感染、下肢深静脉血栓和关节脱位等[4]。功能锻炼可促进患者恢复体力,增加肌力,增大关节活动度,降低术后并发症,使患者的运动和日常生活能力获得最大程度的恢复。但全髋关节置换术多为老年患者,记忆力及接受能力减退,且术后由于麻醉影响,精神较差,精力不足,因此为保证功能锻炼的顺利进行,本研究采用术前提前进行术后功能锻炼以提高患者功能锻炼的依从性和正确率,取得较好效果,现将方法和结果报道如下。
1 资料与方法
1.1 一般资料
选择2016年11月—2017年8月本院骨科收治的156例股骨头坏死行人工髋关节置换术患者为研究对象。其中收治时间为2016年11月—2017年3月的76例患者设为对照组,收治时间为2017年4月—8月的76例患者设为试验组。对照组男28例,女48例,年龄60.9~77.5岁,平均(69.2±8.3)岁,入院时髋关节Harris评分[5]11.6~13.0分,平均(12.3±0.7)分;试验组男30例,女46例,年龄62.3~80.7岁,平均(71.5±9.2)岁,入院时髋关节Harris评分[5]11.7~13.3分,平均(12.5±0.8)分。两组 患 者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准与排除标准
纳入标准:①临床第一诊断均为股骨头坏死;②年龄在60岁以上;③签署知情同意书;④认知能力正常,能够理解功能锻炼执行单内容,并愿意配合者。排除标准:①恶性肿瘤患者;②脑器质性疾病史、严重的心肺肝肾功能不全、感染性疾病;③术前有认知功能障碍、谵妄、癫痫及精神紊乱史;④近期曾服用阿片类药物、抗惊厥药等。
1.3 方法
两组患者手术均由同一组医生以后侧入路方式实施全髋关节置换术,同一组护士给予功能锻炼指导,内容如下。①肺部训练:深呼吸与有效咳嗽:嘱患者取舒适卧位,先进行深而慢的呼吸3~5次,后深吸气至膈肌完全下降,屏气3~5次,继而缓慢地让气体由肺部通过口腔呼出,此时表现为胸廓下降和腹部下陷,再深吸一口气从而屏气3~5s,身体前倾,从胸腔进行2~3次短促而有力的咳嗽。②体位训练:术后平卧位,患肢外展中立位,两腿间夹梯形枕,防止髋关节脱位。侧翻身,转向健侧,两腿之间垫枕头,健肢在下,患肢在上。③踝泵运动:患肢伸直,足尖下压,保持5s后背伸翘起,再保持5s,每次20~30次,每日3~4次。④股四头肌收缩运动:患侧膝关节伸直,向床面靠拢,收缩大腿肌肉。⑤肌力训练:嘱患者行抬腿运动,进行股四头肌对抗阻力收缩,持续5~10 s,每次10~20次,每日2~3次。早期外展,髋关节外展肌对抗阻力收缩,外展不超过30°,持续5~10 s,每次10~20次,每日2~3次。⑥直腿抬高运动:患者双腿伸直,患肢抬高,保持膝关节伸直,持续10 s,每次10~20次,每日2~3次。⑦屈膝滑足运动:健侧肢体伸直,患肢膝关节屈曲,脚面贴于床单位,前后滑行,同时避免髋关节屈曲超过90°。每次10~20次,每日2~3次。⑧坐位:抬高床头60~80°,如患者无头晕不适后,指导患者从健侧移动坐到床边,坐时身体向后靠腿后前伸,由医护或家属陪伴,时间不宜过久,不超过15 min。⑨站立行走:坐于床边后,双手扶住助行器,慢慢站起,待站立后无不适行四点持重走路。每次行走时间不宜过长,每次5~10 min,每次3~5次。干预时间为2周。
1.3.1 对照组对照组患者在术前行常规宣教,术后麻醉清醒、精神状态良好的情况下给予口头功能锻炼宣教,锻炼开始时间不定,并每日查房,通过询问的方式了解其功能锻炼的掌握程度。
1.3.2 试验组试验组患者术前进行功能锻炼的宣教并掌握锻炼方法,自制功能锻炼宣教单置于患者床头,方便患者根据宣教内容逐条锻炼。
术后第1天开始检查体位摆放、肺部训练、踝泵运动、直腿抬高的掌握程度,掌握不到位者再进行修正性指导。术后第2~3天通过锻炼示范的方法再次检查坐立、行走是否正确。每日查房,了解其功能锻炼的掌握程度。
1.4 观察指标
1.4.1 功能锻炼知识的掌握程度自制专科功能锻炼宣教单,内容包括肺部训练、体位摆放、踝泵运动、股四头肌收缩运动、直腿抬高、坐位、站立等。部分了解5分,了解10分,掌握15分,总分105分。大于90分为优,60~90分为良,小于60分为差。优良率=(优例数+良例数)/总例数×100%。
1.4.2 术后并发症髋关节置换术并发症包括压疮、便秘、肺部感染、深静脉血栓、假体脱位。发生率=并发症例数/总例数×100%。
1.4.3 髋关节置换术后功能采用Harris功能评分[5]评定患者髋关节置换术后功能。该量表主要有4个领域共15个条目,4个领域为疼痛(44分)、功能(47分)、畸形(4分)、活动度(屈+展+收+内旋+外旋)(5分),总分为100分。两组患者均于术后1周和2周进行Harris功能评分。
1.5 统计学方法
数据采用SPSS 22.0统计软件进行统计学分析,计量资料采用均数±标准差进行描述,比较采用t检验,计数资料采用例数和百分比进行描述,比较采用χ2检验。检验水准α=0.05。
2 结果
2.1 两组患者功能锻炼知识的掌握程度比较
两组患者功能锻炼知识的掌握程度比较见表1。由表1可见,试验组患者功能锻炼知识的掌握程度优于对照组,两组比较,差异具有统计学意义(P<0.05)。
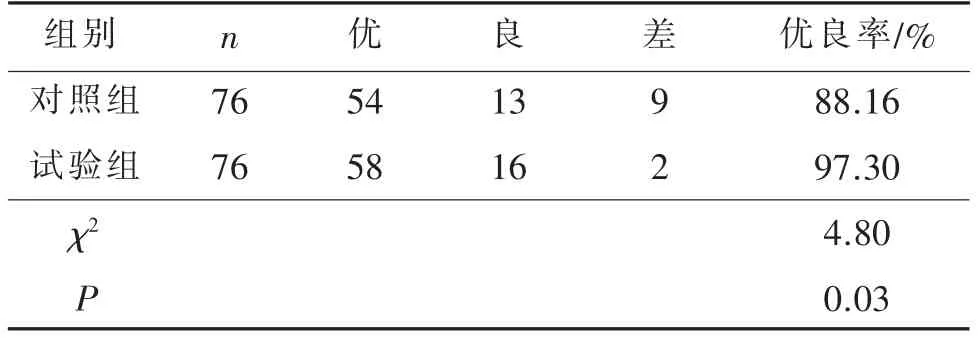
表1 两组患者功能锻炼知识的掌握程度比较
2.2 两组患者术后并发症发生率比较
两组患者术后并发症发生率比较见表2。由表2可见,对照组患者术后并发症发生率高于试验组,两组比较,差异具有统计学意义(P<0.05)。
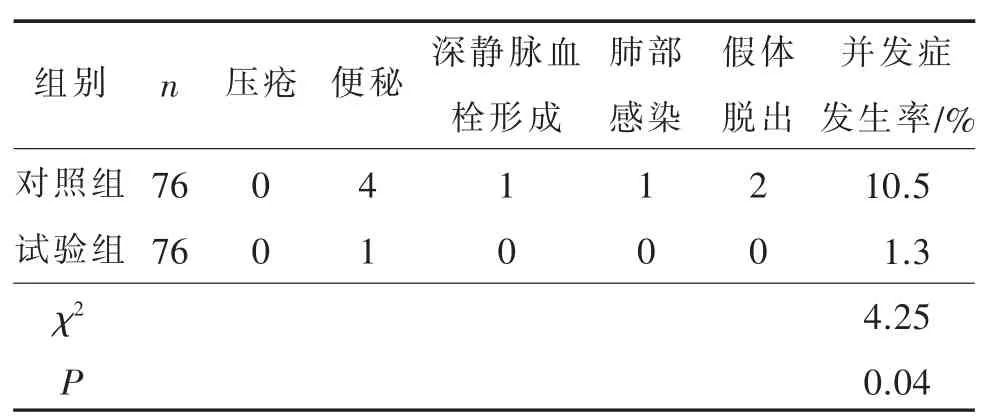
表2 两组患者术后并发症发生率比较
2.3 两组患者术后1周髋关节功能比较
两组患者术后1周髋关节功能比较见表3。由表3可见,除疼痛外,试验组患者术后1周髋关节功能其他领域评分高于对照组,两组比较,差异具有统计学意义(均P<0.05)。
表3 两组患者术后1周髋关节功能比较(分,±s)
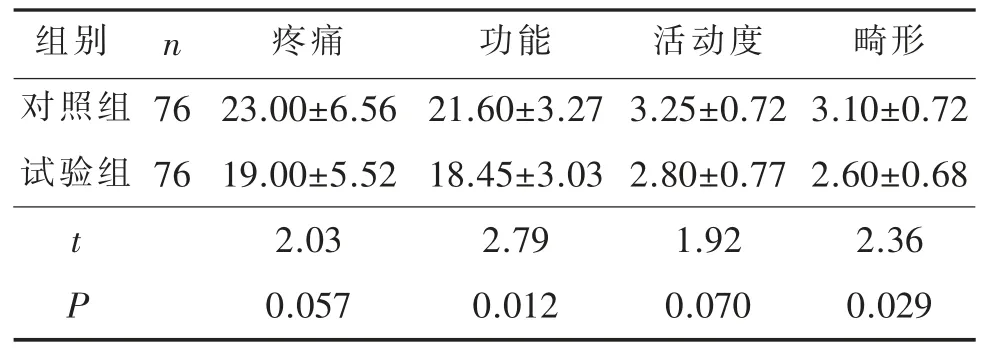
表3 两组患者术后1周髋关节功能比较(分,±s)
别对照组试验组n 76 76 t P疼痛23.00±6.56 19.00±5.52 2.03 0.057功能21.60±3.27 18.45±3.03 2.79 0.012活动度3.25±0.72 2.80±0.77 1.92 0.070畸形3.10±0.72 2.60±0.68 2.36 0.029
3 讨论
3.1 老年全髋关节置换术患者术前行术后功能锻炼的必要性
股骨头缺血性坏死因股骨血运循环遭受病理性破坏,其治疗难度较大[6];目前临床对股骨头缺血性坏死的治疗首选全髋关节置换手术方式处理[7]。老年患者在下肢骨科手术后常会出现认知功能障碍,常表现为人格改变、记忆受损、认知能力变弱、焦虑等症状,但目前尚无统一规范的术后认知功能障碍诊断标准[8]。研究显示[9],康复治疗应自术前开始,首先应建立患者、家属、医生与康复治疗师之间的密切关系,应让患者了解手术的目的、术后的一般康复程序及注意事项,根据患者个体情况制订锻炼计划,术前应尽量让患者锻炼髋关节周围肌肉和股四头肌肌力,同时教育患者如何正确使用步行器、拐杖等辅助器。老年患者术前的注意力也较术后专注,给予功能锻炼指导时患者能熟练的掌握方法,并正确的进行功能锻炼;通过术前反复动作练习,使肌肉形成条件反射,俗称肌肉记忆;同时提升患者功能锻炼的主动性,确保术后早期主动、正确进行功能锻炼。
3.2 老年全髋关节置换术患者术前行术后功能锻炼的效果分析
功能锻炼是骨折康复中的一种很重要的措施,目的在于防止局部组织挛缩、黏连,改善机体感觉功能,增强股四头肌肌力,提高行走能力[10]。其最重要的特点是必须由患者积极参加,其训练效果与患者的主观努力紧密相关[11]。一旦在术前确定了正确的治疗方案或干预措施,患者功能锻炼的掌握程度对疾病的预后或康复效果起着决定性作用。因此术前提前进行术后功能锻炼能为术后早期、系统的功能锻炼打下基础。本研究自制功能锻炼宣教单,内容清晰明了,术前开始由护士监督和指导患者按宣教进行锻炼,并每日评估反馈,结果显示试验组对功能锻炼内容的掌握程度优于对照组(P<0.05)。患者在术前就能正确的掌握功能锻炼的内容,在术后早期注意力和记忆减退的情况下通过肌肉记忆的作用保证功能锻炼的主动性和连续性,提高患者的依从性。术前开始功能锻炼组假体松动、假体脱位、关节粘连等人工髋关节置换术后常见并发症出现率均低于对照组[9],与本研究结果相同。术前开始功能锻炼可促进血液循环,防止血栓形成,同时也可改善患者因长期卧床休息导致的肌肉萎缩、下肢肿胀及再跌倒等并发症[12]。因此试验组患者术前行术后功能锻炼较对照组可减少老年患者术后并发症的发生率(P<0.05)。髋关节Harris评分标准是目前国内外最为常用的髋关节功能状态评价标准,该标准能准确地反应髋关节功能恢复状态[13]。试验组患者术前开始功能锻炼,可促进患者关节功能早日恢复,维持髋关节稳定性,降低松动率,加速局部代谢,减轻水肿,加强关节周围肌群肌力,从而保证了重建关节的稳定性[14]。患者对功能锻炼方法的掌握较好,依从性提高,术前开始能遵医嘱进行系统化、科学化的功能锻炼,使关节功能准备较好。研究表明[15],阶段性、连续性的功能锻炼也是患者康复过程中不可或缺的重要组成部分。因此,将功能锻炼指导前移到术前完成,能使患者提前掌握锻炼的方法和适应锻炼强度,在围手术期均可自行锻炼,既能促进早日康复,亦能节省宣教时间,提高工作效率。
4 结论
功能锻炼前移到术前对人工全髋关节置换术的功能恢复有较好的临床效果,值得推广应用。

