基于行动研究法的质量改进对妇科腔镜术后患者早期活动管理的研究*
丁永艳,张水蓉,张正娥,阮晓旭
(湖北省荆州市中心医院妇科 434020)
妇科腔镜手术指妇科腹腔镜和宫腔镜的手术,包括腹腔镜及宫腔镜下或联合进行的器官良性和恶性肿瘤的手术。随着微创手术技术日趋完善[1],妇科腔镜手术占90%以上。腔镜术后早期下床活动能促进肠功能恢复、伤口愈合且术后舒适[2],此外,能预防肠粘连、肺部感染、下肢静脉血栓发生。目前,在国家统编的护理教材及原国家卫生和计划生育委员会制定的《临床护理实践指南(2016版)》中,没有针对促进患者早期活动的标准化路径和详细指南,缺乏早期活动时机、流程、评判标准及量化方案[3]。因此,有必要构建妇科腔镜术后早期活动实践的标准。行动研究法是一种探索性的研究方法,强调理论与实践相结合,重视实践过程[4]。临床研究者和临床实践者共同参与行动研究,评判性分析问题、解决问题,使护理研究更贴近临床,贴近患者需求。本研究运用行动研究法以规范妇科腔镜术后早期活动标准,并运用到临床,取得了良好的效果,现报道如下。
1 资料与方法
1.1一般资料 采取整群抽样的方法抽取本院2017年9-11月妇科腔镜术后患者共175例实施早期活动实践的干预研究,所有患者均行妇科腹腔镜及宫腔镜手术,且均知情同意。排出标准:(1)神志不清楚;(2)生命体征不平稳;(3)有活动性出血或腹腔引流液超过600 mL/24 h;(4)肌力小于4级;(5)深静脉血栓形成。抽取基于行动研究法进行早期活动实践前(2017年3-5月)妇科腔镜术后共168例患者作为质量改进前的基线资料。本研究经本院医学伦理会论证通过。改进前后在年龄、疾病种类、美国麻醉医师协会(ASA)分级、手术方式等一般资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
1.2方法
1.2.1研究类型 采用行动研究法,首先对问题进行识别,明确护士在护理妇科腔镜术后患者早期活动中存在的问题,通过“计划- 行动- 观察- 反思”的两个螺旋过程,改善患者术后早期活动护理实践。在问题识别阶段,由护士进行早期调查和全程跟踪,发现影响患者早期活动的具体问题,包括4个方面:(1)患者术后疼痛;(2)早期活动相关护理工作标准缺失;(3)医务人员不知晓或不认同加速康复外科(enhanced recovery after surgery,ERAS)相关理念;(4)患者知识缺乏。将问题提交质量改进小组。质量改进小组参考国内外文献,进行循证,制订早期活动管理方案。通过亲自实践和预试验,不断修订完善妇科腔镜术后患者早期活动护理实践标准。患者及家属作为研究的参与者和实践者,及时反馈结果。通过行动研究的两个螺旋循环过程不断完善,并验证临床效果。质量改进小组成员及职责见表2。
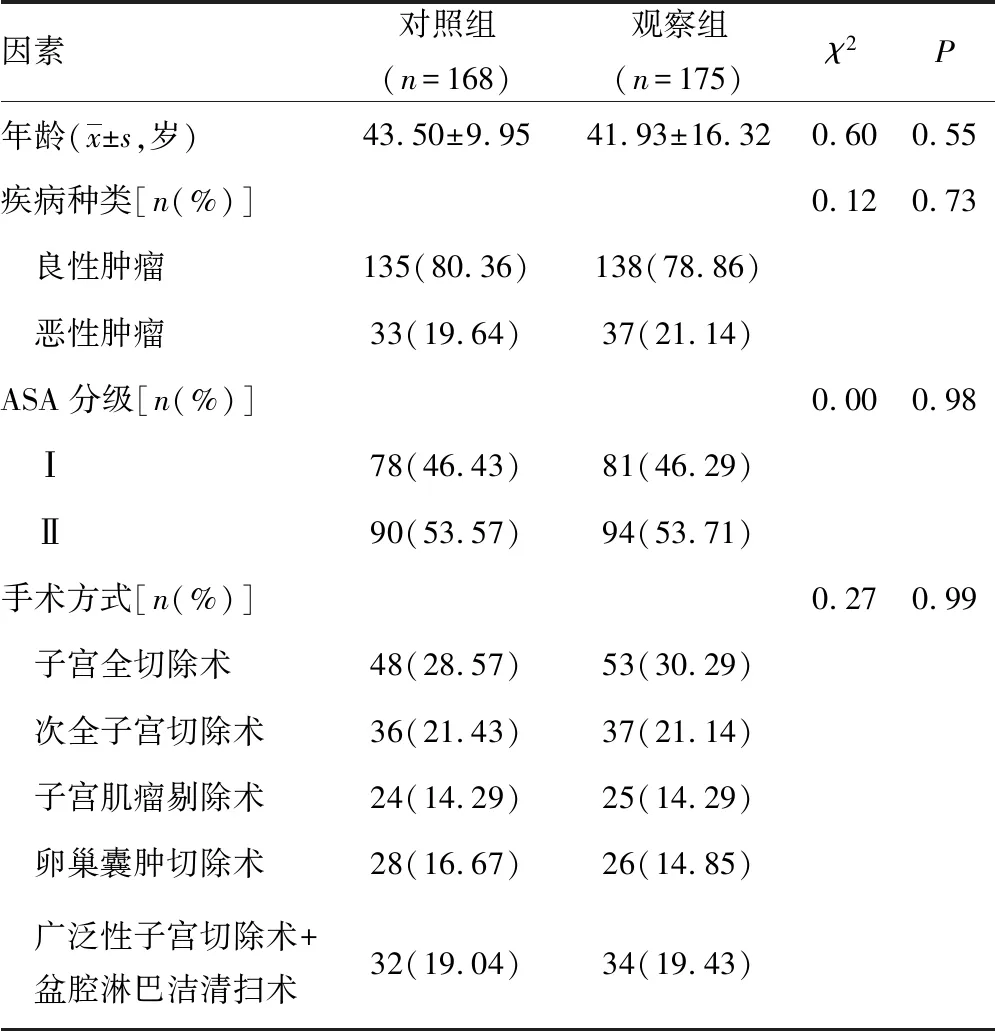
表1 两组患者的一般情况比较

表2 质量改进小组成员情况
a:含护士长1名
1.2.2建立早期活动护理实践标准 引入ERAS理念,以行动研究方法为导向,对妇科腔镜手术进行活动管理。
1.2.2.1围手术期疼痛的管理 实施多模式镇痛,确保患者疼痛最小化。(1)制订疼痛控制目标:指南表明,用视觉模拟评分法,疼痛评分小于或等于3分,不影响下床活动。(2)确定疼痛评估时机:行定时评估及实时评估,定时评估每4小时评估1次,实时评估是护士接收到患者疼痛相关主诉时即时评估。(3)实行超前镇痛:手术前30 min、手术后当日、术后3 d,行0.9%氯化钠溶液10 mL+氯诺昔康8 mg,静脉推注,2次/天,每次间隔8 h。(4)实行多模式镇痛:超前镇痛、疼痛评分大于3分时即时镇痛及镇痛泵的使用相结合,保证效果。(5)加强疼痛教育:教会患者疼痛评估方法及目标,患者知晓疼痛控制与早期活动的相关性及下床活动的重要性。
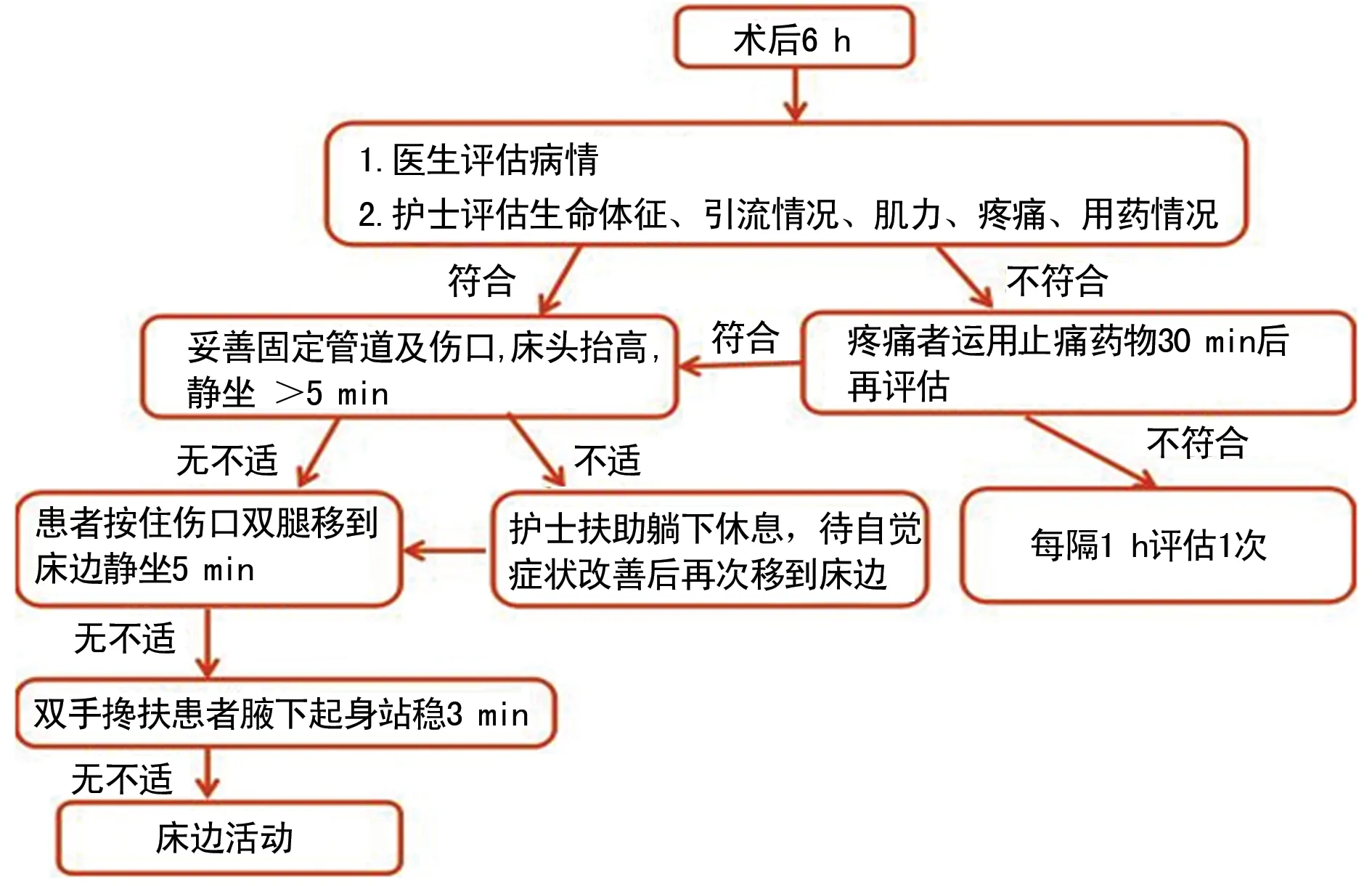
图1 患者早期下床工作流程
1.2.2.2规范活动管理护理实践标准及流程 指导临床工作:(1)制订早期下床活动评估标准。①意识清楚,生命体征平稳;②肌力评分大于4级分;③疼痛评分小于或等于3分;④无活动性出血;⑤未使用易嗜睡的药物,可以指导下床活动。(2)制作早期下床工作流程。应用改良式三步法,减少因体位改变引起的大脑供血不足。具体流程见图1。(3)修订活动方案,制订路径表。患者术后6 h内床上活动,麻醉清醒后枕枕头,床头渐近式抬高,每2小时循环“握拳- 举手- 抬臂- 扩胸- 勾踝- 屈膝- 抬腿”,每个动作5次;每2小时翻身1次。术后6 h在护士指导下床边活动,至少3圈;术后1 d病房内活动,3次/天;术后2 d病区内活动,3次/天;术后3天及以上在病区内自由活动,并按时间制成路径表,挂床尾,督促患者活动。
1.3观察指标
1.3.1妇科腔镜术后早期活动依从率 按照方案,能遵从者为依从,依从率=观察期间依从例数/观察期妇科腔镜术后总例数×100%。
1.3.2早期活动效果评价 (1)镇痛效果评价:用视觉模拟评分,评价手术当天至术后3 d患者疼痛评分大于3分的人次;(2)首次肛门排气时间:术后返回病房至首次肛门排气时间;(3)首次下床活动时间:术后返回病房至首次下床活动时间;(4)舒适状况:分别于术后24、72 h调查,用Kolcaba汉化版,共28项,每项用1~4 Likert Scale评分,总分28~112分,分数越高,患者越舒适。
1.3.3质量改进小组成员能力的评价 设计调查表,包括质量改进手法运用、专业知识、团队合作能力、创新思维能力、沟通能力、护患关系融洽6个维度,用1~5 Likert Scale评分,由成员在质量改进前后进行自我评价。

2 结 果
2.1两组患者早期活动依从率比较 观察组早期活动的依从率为91.42%(160/175),高于对照组[33.93%(57/168)],差异有统计学意义(P<0.05)。
2.2两组患者早期活动效果比较 观察组术后疼痛评分大于3分者占6.29%,明显低于对照组(41.07%),差异有统计学意义(P<0.05);观察组首次排气时间、首次下床时间明显短于对照组,观察组术后24 h舒适度、术后72 h舒适度明显高于对照组,差异均有统计学意义(P<0.05),见表3。
2.3质量改进前后成员能力比较 质量改进后小组成员的质量改进手法、专业知识、团队合作能力、创新思维能力、沟通能力、护患关系融洽评分均高于质量改进前,差异均有统计学意义(P<0.05),见表4。
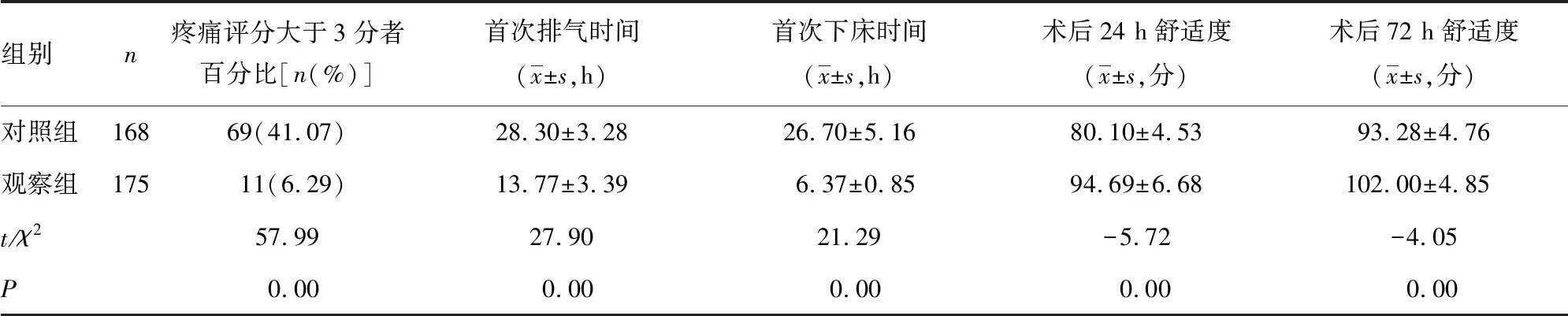
表3 两组患者早期活动效果比较

表4 质量改进前后成员能力比较分)
3 讨 论
腹部手术后大多数患者担心活动会导致伤口裂开、跌倒、引流管脱落而不敢活动,且患者缺乏术后早期活动的意识,亦不了解如何活动及安排活动量[5- 6]。KALISCH[7]研究显示,协助患者活动缺失率达83%,医护人员知识缺乏是其原因。这些都导致首次下床时间延迟、活动量不足。本研究由质量改进小组参考国内外文献,进行循证,制订早期活动管理方案。研究者通过亲自实践和预试验,不断修订完善。通过患者及家属的参与,在行动中逐步完善,保证了活动方案的可行,避免了盲目活动导致的不安全事件发生,也给临床护士提供实证支持[8]。质量改进小组每周进行特殊案例分析,提高了个案护理能力。床尾挂活动路径表,护士全程指导、督促。以上措施,都提高了妇科腔镜术后患者早期活动的依从率。本研究显示,观察组早期活动的依从率(91.42%)明显高于对照组(33.93%)。
本研究结果显示,妇科腔镜术后早期活动,可增强镇痛效果,促进肠蠕动恢复,增加舒适度,与相关研究结果一致[9- 10]。妇科腔镜手术为微创手术,疼痛等级为轻中度疼痛[11]。相关研究表明,早期、及时、定时镇痛可减少术后疼痛[12]。本研究选用氯诺昔康在术前进行超前镇痛,术后进行定时镇痛,在疼痛前给予药物干预,防止痛觉过敏的发生,减轻疼痛。腹部术后排气量与活动时间相关,即活动越早,排气越早[13]。通过镇痛控制疼痛评分不超过3分,有利于患者活动,通过行动研究法保证了活动管理的可行性。首次下床活动,在医护人员指导下进行,保证安全。床尾挂活动路径表,任务明确,医护患家属共同进行督促;将首次下床活动时间提前至术后6 h,更早地活动,促进肠功能恢复。患者术后不适的原因主要是疼痛和疲乏[14]。本研究中镇痛能降低疼痛和疲乏的发生,增加舒适感;早期活动可促进肠功能恢复,减少腹胀,增加舒适感;每名患者有固定的个案管理师,随时关注解决患者需求,这些都增加了术后的舒适度。
本次质量改进历时9个月,成员们参加系列培训、定期特殊案例分析、健教视频及处方的制作,提高了专业知识及技能;多学科团队的参与,开阔了视野,提高了创新思维能力;在工作中获得满足感与成就感[15],激发了工作热情,使护患关系更融洽;主动参与科室管理,增强了科室凝聚力及团队合作能力,提高了沟通能力。
综上所述,本研究应用行动研究法对妇科腔镜术后患者早期活动实践进行实证和完善,让临床护士和研究小组人员一起参与到整个研究过程中,通过临床实证来修订完善早期活动的护理实践,对妇科腔镜术后患者早期活动的护理具有临床指导意义。

