多导睡眠图对脑卒中后疲劳和抑郁的评估
脑卒中是致死致残的最重要疾病之一,不仅会导致病人机体残疾,且对认知、情感等有明显损害[1]。脑卒中后疲劳(post-stroke fatigue,PSF)、脑卒中后抑郁(post-stroke depression,PSD)是脑卒中后的常见症状[2]。流行病学资料显示,PSD在脑卒中后5年内的发生率为31%[3],PSF的发病率为16%~74%[4],80%~95%脑卒中病人有失眠及睡眠结构的变化。多导睡眠图能够客观反映睡眠质量,本研究对伴有卒中后疲劳及卒中后抑郁的病人进行多导睡眠图监测,以了解睡眠紊乱与脑卒中后疲劳及脑卒中后抑郁的相关性。
1 资料与方法
1.1 临床资料 选取2016年9月—2017年11月河北北方学院附属第一医院神经内科收治的首次就诊的急性脑梗死住院病人64例,男35例,女29例;年龄(54.4±17.8)岁。其中伴有脑卒中后疲劳者(卒中后疲劳组)20例,伴有脑卒中后抑郁者(卒中后抑郁组)21例,不伴有卒中后抑郁、疲劳者(对照组)23例。卒中后抑郁组,男9例,女12例;年龄(53.7±12.8)岁。卒中后疲劳组,男10例,女10例;年龄(52.9±13.3)岁;对照组,男11例,女12例;年龄(51.4±12.4)岁。3组年龄、性别、梗死部位等一般资料比较,差异无统计学意义(P>0.05)。所有病人均符合全国第4届脑血管病会议诊断标准,并经磁共振成像(MRI)证实为新发脑梗死,发病时间<72 h。排除标准:①存在交流障碍,不能配合完成调查及量表的评定;②既往有脑卒中病史及帕金森病等已知疲劳高发疾病者;③简易智力状况检查<27分;④存在卒中前疲劳(病人在卒中发病前疲劳感持续超过3个月);⑤发病前已有抑郁等情感障碍者;⑥伴有严重心肺疾病者;⑦除外既往呼吸道梗阻疾病者。
1.2 方法 ①发病后2周、3个月,评价脑卒中后疲劳及脑卒中后抑郁情况,经预适应后行多导睡眠仪监测,检查前6 h不得服用相关药物及含咖啡因的食物,受试者均于晚间21:00在单独监测病房监测,监测时间>8 h。②脑卒中后疲劳评价:采用疲劳严重度量表(fatigue severity scale,FSS)对卒中后疲劳程度进行评价,量表由9个条目组成,7个分值点,1 ~7分依次为非常不同意到非常同意,9个条目评价分数的平均数即为总分。③卒中后抑郁评价:采用贝克抑郁量表第2版(BDⅠ-Ⅱ),包含21个问题,每个问题分值0~3分。0~13分为无抑郁,14~19分为轻度抑郁,20~28分为中度抑郁,29~63分为严重抑郁,分数越高,抑郁越严重。④多导睡眠监测:包括睡眠结构[非快速眼球运动期(NREM)1+2期、NREM 3+4期、快速眼球运动期(REM)]、低通气指数(AHI)、氧减指数(ODI)、夜间平均血氧饱和度、夜间最低血氧饱和度、觉醒时间等睡眠呼吸参数。⑤入组病人给予口服波立维或阿司匹林,每日1次;阿托伐他汀每日1次;静脉给予依达拉奉治疗。⑥FSS评分≥4分者诊断为卒中后疲劳。BDⅠ-Ⅱ评分≥14分者诊断为卒中后抑郁。所涉及的评分项目由经过培训的同一名医师评分。询问病人本人,了解病人情况,独立填写,完成评价。若病人不识字或书写困难,则由陪同家属帮助其填写。由调查员逐条询问,依据病人的回答如实填写。
1.3 统计学处理 选用SPSS 19.0软件进行数据分析。计量资料采用独立样本t检验;计数资料采用χ2检验。采用Spearman相关分析检验二者是否有相关性。以P<0.05为差异有统计学意义。
2 结 果
2.1 卒中后疲劳组与对照组多导睡眠图参数比较(见表1)

表1 卒中后疲劳组与对照组多导睡眠图参数比较(±s)
2.2 卒中后抑郁组与对照组多导睡眠图参数比较(见表2)
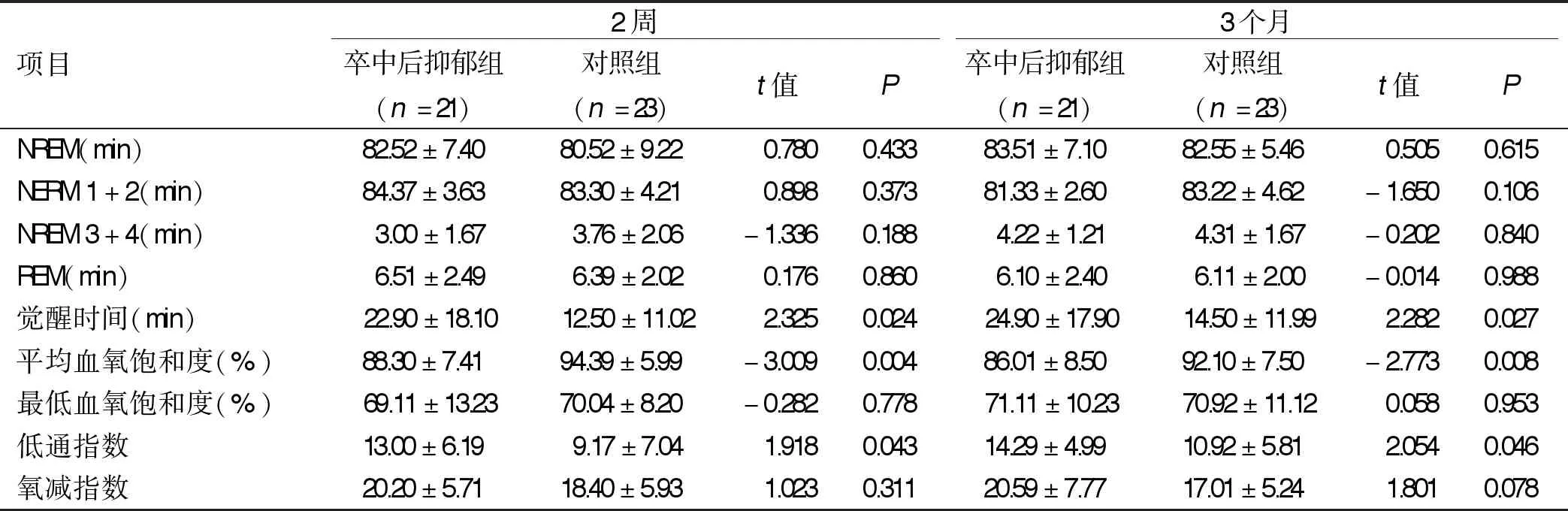
表2 卒中后抑郁组与对照组多导睡眠图参数比较
2.3 Spearman相关分析 卒中后疲劳组2周、3个月时FSS评分与觉醒时间呈正相关性,与平均血氧饱和度呈负相关。卒中后抑郁组2周、3个月时BDI-Ⅱ评分与觉醒时间呈正相关,与平均血氧饱和度呈负相关。详见表3。

表3 脑卒中后疲劳和脑卒中后抑郁相关分析(r值)
注:均P<0.05
3 讨 论
近年来,许多学者意识到卒中后并发症管理可能更为重要,不仅要关注病人肢体的功能恢复,更要把注意力集中在脑卒中后抑郁、脑卒中后疲劳等卒中后情感失禁问题上,其已严重影响到卒中病人的预后及生活质量[5]。同时,脑卒中后睡眠障碍临床较为多见,76%~82%的脑卒中病人伴发脑卒中后睡眠障碍[6]。因此,应该重视脑卒中后的康复治疗。本研究发现,脑卒中后抑郁和疲劳病人多导睡眠图监测均有异常,与对照相比较,觉醒时间、平均血氧饱和度、低通气指数差异均有统计学意义(P<0.05)。提示伴有脑卒中后抑郁和脑卒中后疲劳病人的睡眠质量可能较差,存在明显的低氧血症。进一步分析其相关性,结果发现,脑卒中后抑郁BDⅠ-Ⅱ评分和脑卒中后疲劳FSS评分与觉醒时间呈正相关,而与平均血氧饱和度呈负相关。认为脑卒中后病人的夜间觉醒时间和平均血氧饱和度能够反映脑卒中后抑郁和脑卒中后疲劳的程度,可能是预测指标之一。
脑卒中后疲劳被认为是病理性疲劳的一种[7]。脑卒中后疲劳和睡眠障碍有密切关系。脑卒中特定的损害部位会对睡眠有关的结构系统等产生影响,导致睡眠障碍。脑卒中后疲劳与下丘脑-垂体-肾上腺轴有一定相关性[8]。脑卒中后抑郁与睡眠障碍密切相关。脑卒中后抑郁多伴有睡眠障碍,如入睡困难、眠浅多梦、易惊醒和早醒。由于脑卒中导致病人神经功能缺损,生活能力降低,社会和经济环境发生改变,导致病人心理应激障碍,从而影响睡眠,反之长期睡眠质量下降能加重病人心理平衡失调。40%脑卒中病人有严重的异常睡眠,常同时伴发焦虑和抑郁[9],睡眠障碍是最常见的脑卒中后抑郁非特异性症状[10],且夜间睡眠结构表现异常。在脑卒中后抑郁的致病机制中,生物-心理-社会模式被广泛接受[11]。其神经生物学基础主要是因为脑内某些与胺类递质相关部位的损伤导致神经递质的失衡,去甲肾上腺素和多巴胺系统数量减少或生物活性降低,最后导致抑郁症状的发生。已有研究表明,脑卒中后疲劳和脑卒中后抑郁之间存在着密切联系[12]。脑卒中后病人由于机体残疾和功能缺失导致心理负面反应,从而出现疲劳及抑郁。分泌5-羟色胺、去甲肾上腺素的神经元及其通路的破坏导致脑卒中后抑郁的出现,此途径中,星形胶质细胞的代谢降低而发生疲劳[13]。有研究证实,血清白细胞介素1β(IL-1β)、白细胞介素-6(IL-6)、肿瘤坏死因子α(TNF-α)等细胞因子可能在抑郁的发病过程中发挥着重要的作用[14]。有研究报道,脑卒中后疲劳病人体内白介素、肿瘤坏死因子等生物学因子发生改变,其可以激活下丘脑-垂体-肾上腺素轴并减弱神经胶质细胞对谷氨酸的清除,从而导致疲劳[15]。下丘脑-垂体-肾上腺素轴的失衡是另一个潜在原因[16]。有研究显示,在中风后的3个月内,肢体残疾严重程度是与脑卒中后疲劳和脑卒中后抑郁相关的独立因素[17]。
脑卒中后并发症严重影响病人的康复与生活质量,影响病人重返社会,并且可能增加脑卒中幸存者的死亡率[18]。本研究认为,睡眠障碍与脑卒中后疲劳及抑郁之间相互影响,互为因果。应关注脑卒中病人的后续问题,这不仅有利于更加深入了解脑卒中的临床发展过程,更有利于判断病情及指导治疗。

