骨水泥强化椎体再压缩骨折的相关因素研究
尹自龙 张啓维 王晓滨 薛庆云 张华俦
北京医院 国家老年医学中心,北京 100730
随着脊柱压缩骨折通过PKP手术治疗的普及,PKP术后相关的并发症也越来越多,PKP术后出现的强化椎体再骨折、椎体塌陷及骨折块压迫脊髓等是其中最灾难性的并发症,这种并发症的处理相当的棘手,PKP术后出现的强化椎体再压缩的相关因素引起部分学者关注,国内研究主要关注为PKP术后相邻椎体再骨折,本文通过病例回顾性分析PKP术后强化椎体再骨折的病例,进一步完善PKP术后强化椎体再骨折的相关因素研究。
1 材料和方法
1.1 分组
入组标准:①轻微暴力导致的脊柱压缩骨折,骨密度检查:T<-1.0,诊断为骨质疏松椎体压缩骨折,②手术方式为椎体球囊扩张脊柱后凸成形术。排除标准:①非轻微暴力导致的脊柱骨折,②为肿瘤转移或原发肿瘤导致的病理骨折,③手术方式为椎体成形术,④患者OVCF伴有凝血功能障碍或感染性疾病。强化椎体再压缩骨折诊断标准:①PKP术后疼痛缓解,之后再次出现胸腰疼痛,②患者强化椎体再压缩标准为最后随访脊柱X线侧位片显示强化椎体前缘高度相比术后第一次复查X线侧位片上的椎体前缘高度下降超过1 mm,③核磁显示手术椎体信号呈新鲜骨折信号。
1.2 一般资料
2011年1月至2015年12月在北京医院骨科行PKP治疗的OVCF患者131例,其中19例失访,失访率为14.5%。共纳入112例患者,男35例,女77例,年龄59~92岁,平均70.4±9.2岁,伤椎总数123个,胸椎45个,腰椎78个,其中双椎体骨折11例。全部患者术前均行X线、MRI或者CT检查,并行双光能X线骨密度检测仪测量腰椎和髋关节骨密度。随访6~35个月,平均20.5±8.8个月。根据椎体强化术后随访是否有再发骨折分为RC(recompression)组(强化椎体再压缩组)5例和NRC(non-recompression)组(强化椎体未再压缩组)107例。
1.3 治疗方法
患者取俯卧位(患者俯卧在脊柱体位架上或者胸部及双髂骨处垫适当高度软枕。使脊柱呈过伸位以利于体位复位),通过C型臂X线机透视定位骨折椎体,并标记其双侧椎弓根的对应背部皮肤对应位置,常规消毒铺无菌巾,局部1%利多卡因浸润麻醉。通过正位透视,将带针芯工作通道置于椎弓根影的外上缘双侧穿刺(通常左侧在9~10点钟、右侧在2~3点钟位置)。将C型臂X线机调至侧位,于侧位透视监视下继续沿椎弓根方向钻入,当侧位显示针尖到达椎体后缘时,正位显示针尖应不超过椎弓根投影内侧壁,再加深穿刺针至针尖超过椎体后缘5 mm,骨钻通过工作通道钻入2 cm,椎体球囊通过工作通道插入椎体中,注入欧乃派克造影剂撑开
球囊压力至120~300psi,注入造影剂容量(胸椎注入量为2.0~3.5 mL,腰椎为2.5~5.5 mL)。调配骨水泥(聚甲基丙烯酸甲酯),通过骨填充器注入骨水泥至椎体中,在持续X线监视下将比造影剂容量更大的骨水泥量推注入椎体内(胸椎注入量为2.5~4.0 mL,腰椎为3.0~6.0 mL),当发现骨水泥靠近椎体后壁时即停止骨水泥注入,骨水泥完全固化后拔出骨填充器和工作通道。所有患者首先考虑双侧穿刺,如果术中穿刺时,其中一侧穿刺不理想或者一侧透视显示不清时,可仅用单侧穿刺。对于再发邻近椎体或者跨跃式椎体骨折.以上述同样的方法再次进行治疗。
1.4 观察指标
统计两组患者的年龄、性别、手术前后及末次随访时的VAS评分、骨水泥量、骨水泥正位片上的宽和侧位片上的长高,并计算出骨水泥的分布体积、术前骨密度值、骨水泥分布部位。
1.5 统计学处理
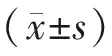
2 结果
PKP术后骨水泥加强椎体再骨折的发生率为4.5%。骨水泥量/骨水泥分布体积越大,强化椎体再压缩发生率更高,骨水泥与上下终板接触的椎体再骨折发生率明显低于骨水泥只接触上终板或者下终板的椎体(P<0.05)(见图1)。强化椎体再骨折组(骨密度T值-3.7±0.2)的骨密度值明显低于非强化椎体再骨折组(骨密度T值-3.0±0.4),强化椎体再骨折组(椎体高度恢复5.2±2.3 mm)的椎体高度恢复值明显高于非强化椎体再骨折组(椎体高度恢复2.3±1.1 mm),强化椎体再骨折组(骨水泥注入量3.7±2.4 mL)的骨水泥注入量和非强化椎体再骨折组(骨水泥注入量4.5±1.9 mL)无明显差别。强化椎体再骨折组(术后VAS评分3.5±0.8,末次随访VAS评分3.2±1.3)的疼痛评分明显高于非强化椎体再骨折组(术后VAS评分2.3±1.2,末次随访VAS评分2.1±0.9)。见表1。
表1患者的一般资料和观察结果在RC组和NRC组间的对比
Table1Comparison of general data and observations of patients between RC and NRC groups

项目RC组NRC组年龄/岁71.5±5.4 69.8±6.9 性别/男/女1/434/73骨水泥量/mL3.7±2.44.5±1.9术前VAS评分6.5±3.46.2±2.5术后VAS评分3.5±0.82.3±1.2∗末次随访VAS评分3.2±1.32.1±0.9∗强化椎术前骨密度T值-3.7±0.2-3.0±0.4∗椎体前缘恢复/mm5.2±2.32.3±1.1∗骨水泥量/分布体积0.4±0.210.2±0.41∗上下终板接触/n167∗
注:两组间比较,*P<0.05。

图1 骨水泥未与椎体下终板接触的强化椎体再骨折Fig.1 Re-fracture of augmentated vertebra without contact between bone cement and inferior vertebral endplate
图1显示病人女性,68岁,骨密度T<-2.5。A为患者PKP术后1 d的复查腰椎侧位片,B为患者2个月复查时腰椎侧位片,患者L1椎体PKP术后骨水泥未与椎体下终板接触,强化的椎体下缘出现再次骨折。

图2 骨水泥呈团块状的强化椎体再骨折Fig.2 Re-fracture of augmentated vertebra with massive bone cement
图2显示病人女性,68岁,骨密度T<-2.5。患者T11椎体骨水泥呈树根样嵌插,T12椎体骨水泥呈团块状,在术后三个月时出现了骨水泥的移位,椎体再压缩骨折,局部后凸畸形。
3 讨论
椎体球囊扩张脊柱后凸成形术后骨水泥椎体再骨折的发生率为4.5%,文献中的再骨折率各不相同,从0%到60%发生率都有报道,但是本文中的再骨折诊断标准严格,和文献中只有影像学上的椎体再压缩就诊断骨水泥椎体再骨折不同,因此符合诊断标准的骨水泥椎体再骨折才是我们需要探讨研究的。
3.1 强化椎体再骨折与骨质疏松程度
脊柱球囊扩张后凸成形术后手术椎体再次骨折与骨质疏松严重程度有关。患者骨质疏松严重,骨折椎体在脊柱球囊扩张后凸成形术后椎体强化,但是骨水泥周围骨质仍然有骨松质骨,上下终板皮质骨也较薄。T值较低预示强化椎体再骨折发生率高[1],T值从-2.2到-2.6强化椎体再骨折发生率逐渐增高[2]。因此PKP术后应该严格的抗骨质疏松治疗,高代谢性骨质疏松症患者尤其适合唑来膦酸等药物治疗[3]。低代谢性骨质疏松伴椎体压缩骨折的患者通过甲状旁腺素能够获得满意的治疗效果[4]。
3.2 强化椎体再骨折和骨折特点的关系
骨折椎体裂隙或椎体内真空征都是强化椎体再骨折的危险因素[5-8],本文研究中骨水泥与上下终板接触能明显减少强化椎体的再骨折[9],而椎体内裂隙或者真空征的病例,在注入骨水泥时,骨水泥会进入椎体裂隙内,往往骨水泥呈团块状(见图2),也不能在骨质中形成树根样嵌插骨水泥,树根样嵌插式骨水泥能够维持正常的椎体力量传导,团块状骨水泥不能正常传导椎体的力量。骨坏死或者假关节形成的椎体压缩骨折病例中经常出现椎体裂隙或真空征,也是强化椎体再骨折的原因,椎体骨坏死后骨折是强化椎体再骨折的相关危险因素[10]。创伤性的椎体压缩骨折则不是强化椎体再骨折的危险因素。因此骨坏死或者假关节形成的椎体压缩骨折可能是椎体球囊扩张脊柱后凸成形术的相对禁忌症。
3.3 强化椎体再骨折和骨水泥注入量、骨水泥弥散、骨水泥分布
压缩骨折椎体注入骨水泥后椎体得到强化,稳固。骨水泥注入的分布对椎体的强化效果有明显差异,也有文献报道如果骨水泥填充不足,椎体的强度得不到很好的恢复,那么术后极易发生再次塌陷。本研究发现强化椎体再骨折与骨水泥注入量无明显相关性,可能与本研究的病例椎体骨水泥注入量足够有关,没有出现因为骨水泥注入量不足导致的强化椎体再骨折。
骨水泥填充的不足可使椎体内空腔塌陷或骨水泥的松动[11]。目前,在椎体成形术中注射骨水泥的量还没有达成共识。Belkoff等报道2 mL的骨水泥足以恢复脊椎骨折的强度。在用尸体进行的生物力学研究中,注射少量的骨水泥使骨折和邻近椎骨上的压缩应力分布正常。其他研究人员还报告发现骨水泥注射量、疼痛缓解[12]程度之间没有相关性。此外,骨折椎体内注射大量的骨水泥会增加邻近椎体再骨折和骨水泥渗漏风险,导致硬膜外出血,脊髓损伤,急性呼吸窘迫等并发症[13]。也有文献报道骨水泥注入量超过4 mL会导致PKP术后强化椎体再压缩[14],然而,也有学者建议使用较大剂量的骨水泥,He等[15]对椎体成形术后持续疼痛的15名患者进行再次椎体成形术,并总结注射足量的骨水泥是决定患者预后的最重要因素。Kim等[16]报道骨水泥的注入量与相邻椎体压缩骨折无明显相关性,并推荐注射最大量的骨水泥。我们认为填补椎体空隙的足够剂量(3~6 mL)骨水泥并不出现渗漏且更加能改善患者的预后,注入骨水泥量的不足或者骨水泥不能完全充满椎体内空腔,PKP术后仍然残留骨水泥周围液体的,强化椎体出现椎体再压缩可能性很大,发现PKP术后椎体内或者骨水泥周围有液体,佩戴围腰保护3个月和积极的抗骨质疏松治疗是很有必要的[17]。因此骨水泥注入的量不能过多,也不能不足,注入适当的骨水泥量的同时更加应该注意骨水泥在椎体内的分布。椎体内骨水泥分布不均是手术椎体再次塌陷的危险因素。椎体内骨水泥分布不均,导致应力分布不均,引起无骨水泥强化区发生塌陷。Chevalier等[18]使用尸体标本进行生物力学试验,发现PKP手术中扩张的球囊将松质骨向周围挤压,形成空腔,注入的骨水泥被周边紧密的骨小梁所阻,不能充分弥散,只能局限于空腔内,反复遭受应力作用后,骨水泥只与椎体的上终板或者下终板接触时,椎体的强度仅仅增加2倍。而骨水泥与上下终板接触,椎体刚度增加1到8倍和椎体强度增加1到12倍。骨水泥桥接上下终板,减少压缩的应力,增加足够的强度。不能和椎体上下终板形成良好的接触,上下终板临近的未强化的骨质容易再次出现骨折(见图1),因此在特殊的骨折类型病例中如能尽量做到骨水泥与上下终板密切的接触,能明显减少强化椎体再骨折。
综上所述,骨水泥的注入适当的量同时能在椎体内达到很好的分布,目前文献中没有客观的测量指标研究骨水泥的分布,本文通过平片测量计算骨水泥的分布体积来评价骨水泥的弥散,从总体评价骨水泥各个方向的弥散,上下的弥散决定骨水泥与上下终板的接触,骨水泥前后左右的弥散决定骨水泥承受压力的面积,综合评价骨水泥的受力方式,同时间接反映出骨水泥与椎体骨质间是否呈树根样连接,形成良好的嵌合关系。本文的结果也证明骨水泥量及骨水泥分布体积与强化椎体再压缩骨折呈负相关。骨水泥在椎体内分布对椎体的生物力学有显著的影响,骨水泥分布均匀则强化椎体再骨折发生率明显降低。骨水泥弥散不良,呈团块状[19],和周围骨质无明显呈树根样嵌插,强化椎体再骨折发生率高[20]。这种方法是测量骨水泥弥散程度比较客观的指标,而且操作简单,临床上可操作性强。
3.4 强化椎体再骨折和椎体高度恢复
椎体高度恢复与椎体成形术后椎体再骨折显著相关,显著的椎体前高度恢复,增加了再骨折的风险[21]。通过扩大椎体球囊扩张的椎体高度恢复,所创建的空腔周围的小梁骨被显著地压实,并可能阻碍注入的水泥的充分渗透。压缩骨折的椎体高度恢复越多,再骨折的发生率就越高。因此PKP手术不要强求椎体高度的恢复,有限的高度恢复,达到止痛的效果更重要。
4 结论
压缩骨折椎体高度恢复越高,强化椎体再骨折的发生率越高。骨质疏松严重的强化椎体也更加容易发生再骨折,发生强化椎体再骨折的患者VAS评分增加,预后更差,在临床工作中应该尽量减少强化椎体再骨折的发生因素,减少强化椎体再骨折的几率,改善骨质疏松患者OVCF行PKP术的预后。骨水泥弥散程度越好,强化椎体再骨折的发生率更低,本文提出的骨水泥量及分布体积来评价骨水泥弥散程度的方法能在一定程度上能起到很好的评价作用,但是病例数有限,待增加病例后进一步验证。

