TCT联合HR-HPV 检测在宫颈癌及癌前病变早期筛查中的应用价值
李丽娟,张秋菊,樊素珍
郑州大学第三附属医院1检验科,2妇瘤科,郑州 450052
宫颈癌是临床上较为常见的肿瘤,其发病率在中年女性人群中较高,近年来,随着社会经济快速发展,人们生活方式和饮食习惯发生了较大改变,宫颈癌的发病率也在逐年升高,且趋于年轻化[1-2]。宫颈癌及癌前病变患者的无特异性临床症状和阴道感染、月经异常等相似,易发生漏诊或误诊现象,若及时发现宫颈癌及癌前病变并给予治疗,患者五年生存率达90%。目前研究认为人乳头状瘤病毒(human papilloma virus,HPV)感染会导致宫颈癌发生,其中高危型人乳头状瘤病毒(high risk human papilloma virus,HR-HPV)感染和宫颈癌发生密切相关,因此在宫颈癌筛查中监测患者HRHPV具有重要意义[3-4]。薄层液基细胞学检测(thinprep cytologic test,TCT)为直观检测方法,显微镜下能够直观显示发生癌变的宫颈细胞,若取样准确则筛查结果也较为准确。因此,本研究探讨TCT联合HR-HPV检测在宫颈癌及癌前病变早期筛查中的应用价值,为临床诊断提供借鉴,现报道如下。
1 对象与方法
1.1 研究对象
选取2015年12月至2017年12月在郑州大学第三附属医院进行宫颈病变筛查的女性,就诊原因包含阴道感染、白带异常、外阴瘙痒及常规体检等。纳入标准:①无盆腔放疗史;②未进行子宫切除或宫颈锥切术治疗;③无宫颈上皮内瘤变宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)史及细胞学检测异常;④已婚女性。排除标准:①已出现宫颈癌相关临床症状,如接触性出血等;②合并其他恶性肿瘤;③处女膜完好无法进行取样者。根据纳入和排除标准,本研究共纳入434例女性,年龄23~60岁,平均年龄为(46.18±6.29)岁。本研究经医院伦理委员会审批通过,所有研究对象及家属均对本研究知情同意并签署知情同意书。
1.2 检测方法
所有研究对象均进行TCT和HR-HPV检测。受检者72 h内禁止性生活、阴道冲洗及阴道内用药。正在月经期的女性应该在月经结束后72 h再进行检查,检查前24 h内无性行为。采用窥阴器暴露宫颈,将宫颈及宫颈周围黏液擦拭干净。
TCT检测:检查者将宫颈表层黏液擦去,将液基细胞采集专用毛刷置入宫颈内,于宫颈口1 cm位置顺时针旋转5圈,立即放入细胞保存液中漂洗。应用新柏氏全自动细胞制片机制片,使用Prep2000系统行涂片染色,TCT制片后由经验丰富的医师进行阅片。细胞学异常诊断包括[5],意义不明确的宫颈不典型鳞状细胞、不能排除高级别上皮内病变的不典型鳞状细胞、高级别鳞状细胞上皮内病变、低级别鳞状细胞上皮内病变、非典型腺细胞等。TCT检查结果为未见上皮内病变细胞或恶性细胞则判定为阴性,其余均判定为阳性。
HR-HPV检测:采用美国Digene公司第2代杂交捕获试验进行检测,将取样器置入宫颈口1.0~1.5 cm,顺时针方向旋转3~5圈后置入专用试管中,进行细胞裂解、捕获、杂交与检测等,可检测出13种HR-HPV。
TCT检测阳性和(或)HR-HPV检测阳性者均进行阴道镜下宫颈活检组织病理学检查,阴道镜下对宫颈可疑病变区域进行宫颈管搔刮术或多点活检,诊断结果分为宫颈癌、CIN 1~3级和正常。病理检查结果为宫颈癌或CIN判定为阳性,TCT检测和HR-HPV检测均为阴性或病理检查正常判定为阴性。
1.3 诊断标准
以病理学诊断结果为金标准,分析TCT、HRHPV单独及联合检测对宫颈癌及癌前病变的诊断价值。灵敏度=真阳性例数(/真阳性例数+假阴性例数)×100%,特异度=真阴性例数(/真阴性例数+假阳性例数)×100%,阳性预测值=真阳性例数(/真阳性例数+假阳性例数)×100%,阴性预测值=真阴性例数(/真阴性例数+假阴性例数)×100%。
1.4 统计学分析
采用SPSS 19.0软件对数据进行统计学分析。计量资料以均数±标准差(±s)表示;计数资料以例数和率(%)表示,组间比较采用采用χ2检验和Fisher确切概率法。以P<0.05为差异有统计学意义。
2 结果
2.1 TCT、HR-HPV 单独或联合检测对宫颈癌及癌前病变的诊断价值
TCT检测宫颈癌及癌前病变的灵敏度、特异度、阳性预测值、阴性预测值分别为63.41%(52/82)、94.89%(334/352)、74.29%(52/70)、91.76%(334/364);HR-HPV检测宫颈癌及癌前病变的灵敏度、特异度、阳性预测值、阴性预测值分别为82.93%(68/82)、93.18%(328/352)、73.91%(68/92)、95.91%(328/342)。TCT和HR-HPV联合检测宫颈癌及癌前病变的灵敏度、特异度、阳性预测值、阴性预测值分别为91.46%(75/82)、98.86%(348/352)、94.94%(75/79)、98.03%(348/355)。(表1、表2)
2.2 TCT与HR-HPV阳性率的比较
病理检测结果显示,宫颈癌18例(宫颈癌组)、CIN1级25例(CIN1组)、CIN2级22例(CIN2组)、CIN3级为17例(CIN3组),正常352例(正常组)。宫颈癌组、CIN1组、CIN2组、CIN3组患者及正常组受试者的TCT阳性率和HR-HPV阳性率比较,差异均有统计学意义(P<0.05)。宫颈癌组、CIN1组、CIN2组、CIN3组患者的TCT阳性率和HRHPV阳性率均高于正常组受试者,差异均有统计学意义(P<0.05);宫颈癌组、CIN3组、CIN2组患者的HR-HPV阳性率均高于TCT阳性率,差异均有统计学意义(P<0.05)。(表3)
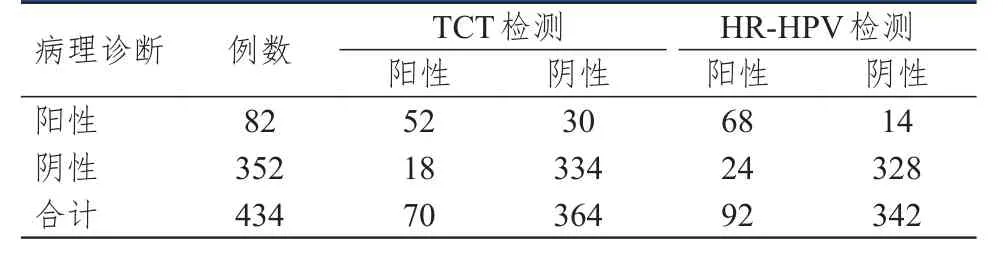
表1 TCT、HR-HPV单独检测宫颈癌及癌前病变的结果与病理诊断结果的对照

表2 TCT和HR-HPV联合检测宫颈癌及癌前病变的结果与病理诊断结果的对照
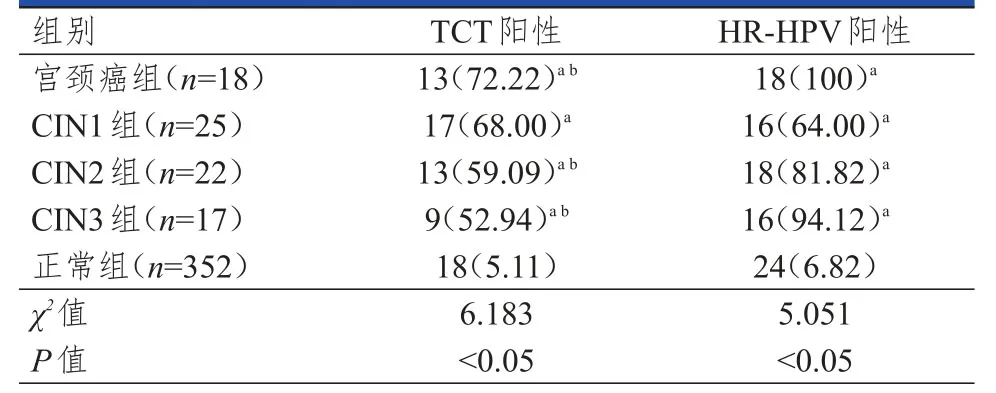
表3 不同病理诊断结果受检者TCT和HR-HPV阳性率的比较[n(%)]
3 讨论
临床上,宫颈癌的发生、发展是一个长期过程,早期筛查可以降低宫颈癌的发生率与病死率。目前对宫颈癌的筛查主要采用TCT检测,相对于巴氏涂片,TCT检测提高了检测灵敏度与涂片满意度。巴氏涂片假阴性率较高,主要是涂片时无法去除其他细胞与杂质,如白细胞、红细胞及黏液等遮盖了病变细胞,影响医务工作人员正确判断[6-8]。但当宫颈组织在刮取范围外或病灶局限而无法获取异常细胞时,TCT检测会出现假阴性;而制片中不同因素导致细胞损伤,也会引发假阳性[9-12]。本研究结果显示,TCT检测宫颈癌及癌前病变的灵敏度、特异度、阳性预测值、阴性预测值分别为63.41%、94.89%、74.29%、91.76%。研究显示,HR-HPV检测为病因检测,HR-HPV阳性者发生CIN与宫颈癌概率是HR-HPV阴性者的20倍以上,HR-HPV可以筛选出宫颈癌或CIN患者[13-14]。本研究结果显示,HR-HPV检测宫颈癌及癌前病变的灵敏度、特异度、阳性预测值、阴性预测值分别为82.93%、93.18%、73.91%、95.91%。表明TCT与HR-HPV检测对宫颈癌与癌前病变检查有着重要意义;而TCT和HR-HPV联合检测的灵敏度、特异度、阳性预测值、阴性预测值分别为91.46%、98.86%、94.94%、98.03%,表明联合检测临床价值更高。
病理检测结果显示,宫颈癌18例(宫颈癌组)、CIN1级25例(CIN1组)、CIN2级22例(CIN2组)、CIN3级为17例(CIN3组),正常352例(正常组)。TCT与HR-HPV阳性率的比较,宫颈癌组、CIN1组、CIN2组、CIN3组患者的TCT阳性率和HRHPV阳性率均高于正常组受试者,差异均有统计学意义(P<0.05);宫颈癌组、CIN3组、CIN2组患者的HR-HPV阳性率均高于TCT阳性率,差异均有统计学意义(P<0.05),表明HR-HPV在宫颈癌、CIN3级、CIN2级患者中的阳性率较高,并且HRHPV联合TCT检测可以更好地筛查高危群体,进行早治疗,提高患者预后。对于HR-HPV与TCT检测均为阴性者,可3年后再进行复查;TCT为阴性而HR-HPV为阳性者或HR-HPV阴性但TCT为阳性者,进行病理组织检测排除后,仍需要每6~12个月定期复查[15-16]。
综上所述,HR-HPV联合TCT对宫颈癌及癌前病变的诊断价值高于单独检测,HR-HPV在宫颈癌及CIN2、3级患者中的阳性率较高。

