2015至2018年中国25家医院新生儿重症监护室早产儿中心导管相关性血流感染发生率的横断面调查
中国新生儿重症监护室协作性质量改进研究协作组
中心导管(CLs)是NICU中为危重新生儿提供液体、药物和营养的重要血管通路,具有避免反复穿刺、可靠等优点。但CLs作为侵入性操作,可能伴发多种并发症,其中CLs相关血流感染(CLABSI)是最常见且严重的感染性并发症,可导致新生儿死亡[1]、住院时间延长及不良神经系统预后。
目前关于CLABSI的大多数流行病学研究均来自于发达国家,且基于现行针对性质量改进,在控制和预防CLABSI上成效显著[2-4]。近年来随着NICU收治极低和超低出生体重早产儿数量的增加,CLs在中国NICU应用迅速增加[5-7]。但国内针对CLABSI的相关研究有限,仅有几项单中心或小样本区域性多中心研究[8-10],缺乏大样本多中心的临床研究来对中国NICU的CLABSI特征进行描述。本研究旨在调查2015年5月至2018年4月的3年间中国25家NICU的中心置管率、CLABSI发生率、病原菌的分布情况以及不同单位之间的差异,为今后中国进一步对新生儿CLABSI进行相关研究以及质量改进提供参考基线数据。
1 方法
1.1 研究方案 本研究数据来源于整群随机对照研究“应用以循证为基础的质量改进方法降低新生儿重症监护病房感染发生率(Reduction of Infection in Neonatal Intensive Care Units using the Evidence-based Practice for Improving Quality, REIN-EPIQ)”所建立的早产儿临床数据库。REIN-EPIQ研究方案及伦理见已发表文献[11]。研究现场为来自于全国19个省份、直辖市和自治区的25家三级NICU(见文后附共同第一作者单位)。分析人群的纳入和排除标准:2015年5月1日至2018年4月30日期间收入NICU治疗、出生胎龄<34周并在生后7 d内入院的早产儿,排除放弃治疗自动出院的患儿。
1.2 研究定义
1.2.1 CLs 本研究CLs包括经外周静脉穿刺中心静脉置管(PICC)、脐静脉置管(UVC)、脐动脉置管(UAC)以及外科置管(SurgCLs)。
1.2.2 晚发型败血症(LOS) 生后72 h后血培养阳性的败血症。
1.2.3 凝固酶阴性葡萄球菌(CONS)败血症 ①与感染有关的临床表现;②2 d内2次血培养阳性,或者2 d内1次血培养阳性同时合并WBC、CRP或PCT异常;③给予或计划给予≥5 d的抗生素。
1.2.4 CLABSI 指置管48 h后或撤管48 h内发生血培养阳性的LOS。如果在14 d内多次血培养显示同一病原菌,则计为1次CLABSI。如2次血培养阳性间隔时间>14 d,则计为2次CLABSI。
1.2.5 CLs置管率 放置上述任何类型CLs的患儿数/分析人群。
1.2.6 CLABSI的发生率 以发生CLABSI例次数/1 000导管日表示。
1.2.7 CLABSI相关性死亡 CLABSI发生后48 h内发生的死亡,不甄别CLABSI死亡是否直接由CLABSI导致。
1.3 统计学处理 采用描述性统计方法对分析数据人群的基本特征、置管率、CLABSI发生率(若一个患儿发生CLABSI时同时存在多根CLs,则在每一类CLs的CLABSI发生次数计算中均纳入)、CLABSI相关病死率、病原分布进行描述,同时行多中心CLABSI发生率等指标的比较。计数资料采用频数和率表示,计量资料采用M(P25, P75)。采用STATA 15.1统计软件进行统计分析。
2 结果
2.1 一般情况 研究期间符合本文分析人群的有27 532例胎龄<34周的住院患儿,排除2 648例自动出院患儿,进入本文分析24 884例,9 537例(38.3%)放置了CLs。PICC 7 532例(79.0%),UVC 4 349例(45.7%),UAC 683例(7.2%),SurgCLs 138例(1.4%)。表1显示,基于9 537例放置CLs患儿,平均胎龄30.3周,平均出生体重1 350 g,留置置管时间20 d;9 537例放置CLs患儿总置管天数为221 509个置管日,中位置管天数23 d,置管天数超过3周4 438 例(46.5%),PICC置管时间最长,中位置管时间21 d。
图1显示,基于24 884例早产儿不同胎龄和出生体重的置管比例,置管率随胎龄和出生体重的上升而下降。

表1 基于9 537例放置CLs患儿的一般情况[n(%)]
2.2 CLABSI的发生率 9 537例放置CLs患儿中共发生了542例次CLABSI(涉及526例患儿,16例患儿发生2次CLABSI),CLABSI的总发生率为2.4(542/221 509)/1 000导管日,图2显示,CLABSI的发生率随着胎龄及出生体重增大而降低。
2.3 与CLABSI相关性死亡情况 CLABSI相关性死亡35例(7.4%),其中29例与PICC相关。图3显示,CLABSI相关性病死率随胎龄和出生体重的上升而下降。
2.4 CLABSI的病原菌分布 CLs患儿542例次CLABSI共培养出573种病原菌。
2.4.1 革兰阳性菌 194例(33.9%),其中凝固酶阴性葡萄球菌129例(22.5%),金黄色葡萄球菌22例(3.8%),粪肠球菌20例(3.5%),屎肠球菌14例(2.4%),乳球菌4例(0.7%)。

图1 基于24 884例早产儿不同胎龄和出生体重的置管率
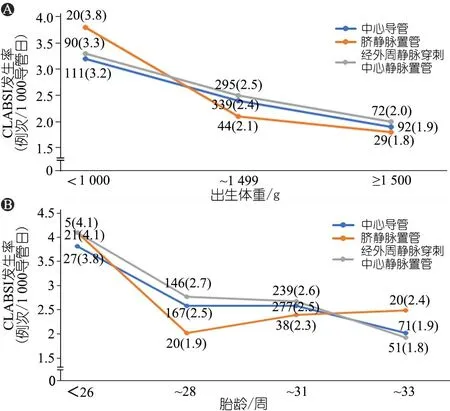
图2 不同胎龄及出生体重CLABSI的发生率

图3 不同胎龄和出生体重CLABSI相关的死亡情况
2.4.2 革兰阴性菌 265例(46.2%),其中肺炎克雷伯菌132例(23.0%),大肠埃希菌40例(7.0%),粘质沙雷菌29例(5.1%),阴沟肠杆菌18例(3.1%),鲍氏不动杆菌8例(1.4%),产气肠杆菌8例(1.4%)。
2.4.3 真菌 114例(19.9%),其中白色念珠菌36例(6.3%),近平滑假丝酵母菌32例(5.6%),光滑假丝酵母菌14例(2.4%),希木龙假丝酵母菌8例(1.4%)。图4显示,随着置管天数的增加,CLABSI致病病原中真菌所占的比例升高明显(从1~10 d的15.6%上升至>30 d的26.8%)。
2.5 不同中心CLABSI发生率、置管总天数和病原菌比较 图5A显示,25家NICU中CLABSI发生率最低为0,最高9.8/1 000置管日,置管总天数最低505 d,最高27 980 d,有PICC置管的单位中最短和最长的中位置管时间分别为7(8,17) d和35.5(24.5,51.2) d。图5B显示,25家NICU的CLABSI病原菌分布,基于不同单位CLABSI培养出真菌的比例>10%有17/25家(68%)。
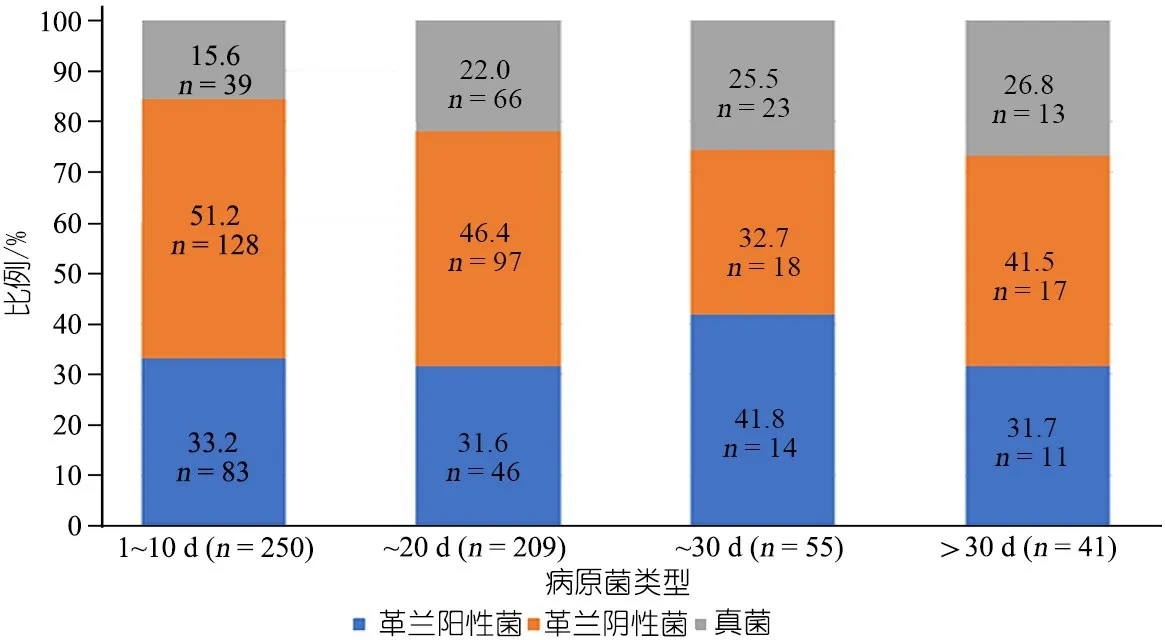
图4 不同置管天数下CLABSI致病菌比例
3 讨论
本项研究是迄今为止国内最大规模描述NICU早产儿CLs置管情况及CLABSI发生情况的多中心研究。研究发现中国NICU早产儿CLs置管率高,CLABSI发生率与发达国家相近但单位间差异极大,同时中国NICU中CLABSI病原菌与发达国家存在显著不同,较高的真菌和革兰阴性菌感染比例需要引起重视。
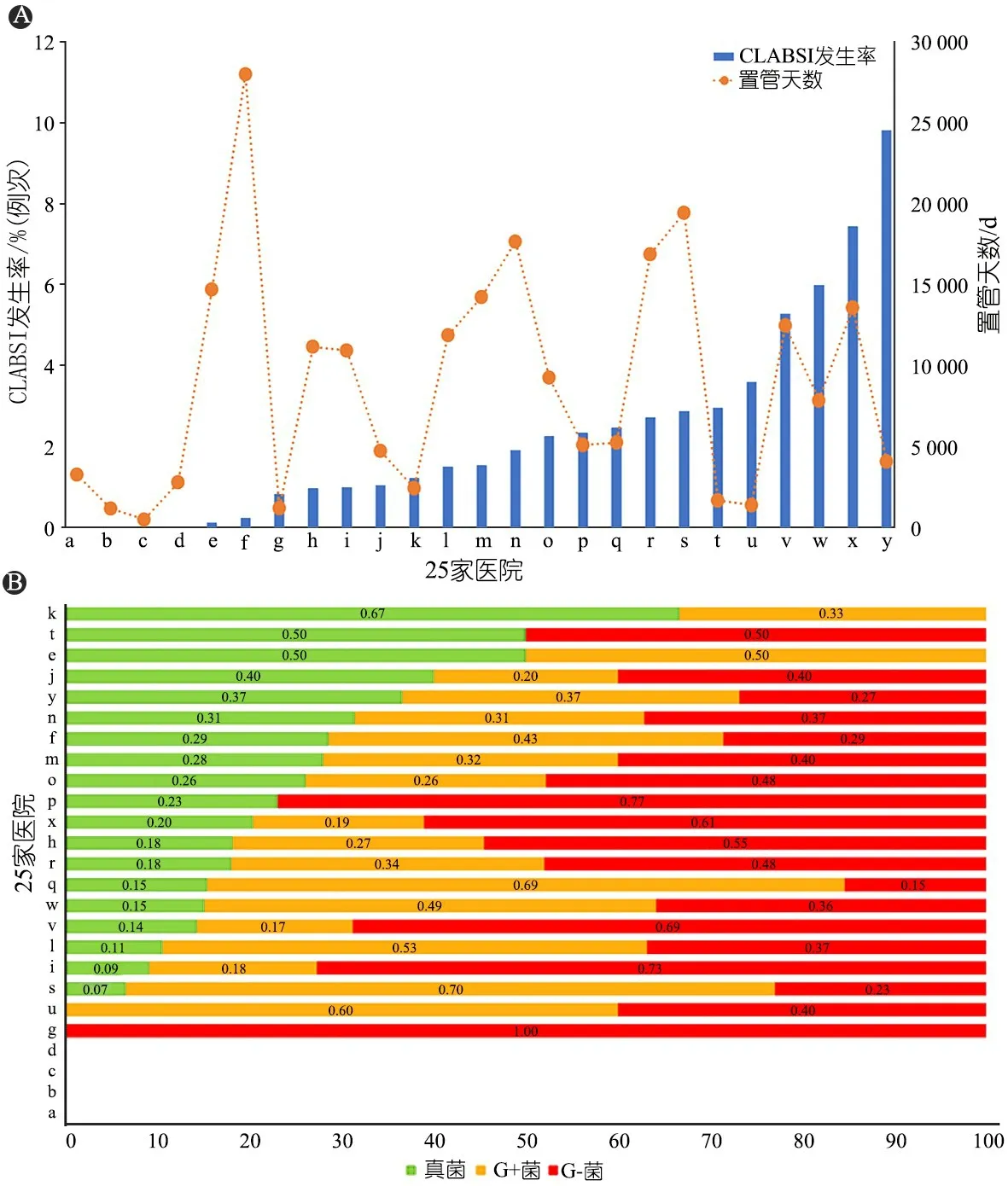
图5 25家NICU中CLABSI发生率、置管天数和病原菌比较
随着我国低胎龄和低出生体重儿数量的逐渐增加,CLs的需求也迅速增长。一项单中心研究[8]显示,2014至2015年NICU纳入的出生体重<1 500 g的早产儿CLs置管率为59.1%,本研究纳入的出生体重<1 500 g的患儿CLs置管率为71.3%。一项单中心研究[12]显示,2009至2011年NICU纳入的早产儿PICC仅为6.2%,本研究中早产儿PICC为30.3%。我国NICU中CLs的置管需求增加,因此作为严重的置管相关的并发症,CLABSI需要得到重视。
在NICU住院治疗的新生儿多病情危重,可能接受更多的侵袭性操作和监测手段,加上新生儿尤其是早产儿本身机体防御系统尚未成熟,导致其发生CLABSI的危险性升高。研究显示发展中国家NICU中的新生儿发生CLABSI的风险较发达国家更高。一项关于发展中国家的综述显示,NICU中CLABSI发生率为(2.6~60.0)/1 000导管日[13];晚近印度的一项大规模国家医疗保健安全网研究显示,NICU中CLABSI发生率高达36.2/1 000导管日[14];而根据美国国家医疗保健安全网(NHSN)最新报告显示,三级NICU中CLABSI发生率仅为(0.6~2.1)/1 000导管日[15],发展中国家和发达国家差异明显。一项纳入24个研究的Meta分析显示,国外在进行基于证据的质量改进后,目前NICU中CLABSI发生率为0~14.9/1 000导管日[4],本研究CLABSI发生率为2.4(0.0~9.8)/1 000导管日,在发展中国家的发生率处于很低的水平[16-18],并且低于许多发达国家(如澳大利亚、德国等)[19, 20]。但我国CLABSI的发生率与美国等发达国家相比仍较高,中国NICU过渡拥挤、新生儿病房护士与患儿人数比较低和置管维护水平相对较差等可以解释这种差异。而相较于欧洲一些发达国家,本研究的结果处于较低水平可能是由于以下原因造成的:①血培养阳性率较低,符合本研究纳入标准的CLABSI患儿可能较少,②欧洲一些发达国家相关报道的研究对于CLABSI采用的定义不同(如NEO-KISS、NNAP、CDC),不同定义的CLABSI的患儿例数可能造成影响,③本文研究对象的胎龄设定范围为<34周,欧洲等发达国家相关研究的人群胎龄较小,更易发生感染。
虽然参与本研究的25家单位的总体发生率较低,但是单位差距较大。不同单位之间的在置管置管及维护上的操作差异可能造成CLABSI发生率的差异。发达国家有多项研究显示,单中心及协作性质量改进项目可以有效降低CLABSI发生率、缩小单位间差异。国内一家NICU的单中心研究显示,实施质量改进项目后,CLABSI的发生率从16.7/1 000导管日下降至5.2/1 000导管日[5],且后续存在持续降低的可能。其结果提示针对CLABSI防控的质量改进在中国NICU中同样有效。
在绝大多数的发达国家文献报道中,革兰阳性菌占CLABSI病原菌的一半以上,特别是凝固酶阴性葡萄球菌,而真菌占比较小[3, 21, 22]。本研究革兰氏阴性菌占比最多,同时真菌占比较高,与发达国家的CLABSI致病菌谱有明显区别。一项南非的单中心研究[23]显示,CLABSI病原菌中革兰氏阴性菌的比例占54%,显示83%为耐药菌;一项针对发展中国家的CLABSI质量改进研究[16]同样显示,无论是第一还是第二阶段,革兰阴性菌都是CLABSI的主要致病菌。本研究结果与多数发展中国家的研究结果相一致。发展中国家医疗卫生条件相对落后可能是造成其CLABSI病原菌中革兰氏阴性菌较多的原因。真菌感染可由广谱抗生素的应用以及长时间的静脉营养造成[24,25],由于我国NICU中对于抗生素使用的指征不明确,某些地区抗生素使用率极高,广谱抗生素的过度使用导致早产儿肠道菌群失调而诱发二重感染,可能是我国NICU中CLABSI病原菌中真菌占比较多的原因。在不同单位间,病原菌的分布差异明显,可能提示不同单位病原菌定植情况,同时个别单位的真菌比例特别高,这些医院需要更密切的监测与针对性防治。在后续CLABSI防治质量改进中,需要充分考虑到中国NICU中的特殊病原菌分布情况,针对性调查可能造成革兰阴性菌及真菌感染比例增高的原因,并采取相应的预防措施。
本研究对CLABSI特征的描述为中国未来的进一步相关研究提供基础信息。CLABSI主要以革兰阴性菌为主以及真菌占比较多的情况,也为中国NICU的CLABSI预防工作以及抗生素的限制使用提供了重要的依据。目前发达国家已经大规模广泛展开了多维的基于证据的集束化感染控制与预防策略来降低CLABSI的发生并卓有成效,进一步的防治措施应当在中国及发展中国家中应用以降低CLABSI的发生。
附:本文共同第一作者:卞一丁、蒋思远(复旦大学附属儿科医院),冀涌(山西省儿童医院省妇幼保健院),韩树萍(南京医科大学附属妇产医院),王三南(南京医科大学附属苏州医院),李占魁(西北妇女儿童医院),夏世文(湖北省妇幼保健院),杨长仪(福建医科大学附属福建省妇幼保健院),杨传忠(南方医科大学附属深圳市妇幼保健院),陈玲(华中科技大学同济医学院附属同济医院),单若冰(青岛市妇女儿童医院),刘玲(贵阳市妇幼保健院贵阳市儿童医院),易彬(甘肃省妇幼保健院),林振浪(温州医科大学附属第二医院),王杨(安徽医科大学第一附属医院),刘江勤(同济大学附属第一妇婴保健院),何玲(江西省儿童医院),李明霞(新疆医科大学第一附属医院),潘新年(广西壮族自治区妇幼保健院),郭艳(南京医科大学附属儿童医院),刘翠青(河北省儿童医院),周勤(南京医科大学附属无锡妇幼保健院),李晓莺(山东大学齐鲁儿童医院济南市儿童医院),孙慧清(郑州大学附属儿童医院河南省儿童医院),齐宇洁(首都医科大学附属北京儿童医院),黑明燕(中南大学湘雅三医院),其他作者:Shoo K. Lee(加拿大多伦多大学),杨毅、严卫丽、曹云(复旦大学附属儿科医院)

