腹腔镜胆管探查术Ⅰ期缝合与T管引流治疗胆总管结石的疗效比较
乔 刚,杜庆云,韩恩崑,赵宏志,杨连营
胆总管结石是肝胆外科常见疾病,可出现胆道梗阻特有的Charcot 三联征表现,即上腹部疼痛、寒战高热、黄疸,随着微创手术的发展和人们对生活质量要求的提高,传统的开腹手术已经被腹腔镜手术取代,目前应用最广的两种术式分别是腹腔镜胆管探查取石+胆管Ⅰ期缝合和腹腔镜胆管探查取石+T管引流术,相关研究表明[1],其手术成功率可达到95%,并发症发生率仅为4%,两种术式的临床安全性均得到肯定,但如何选择更合适的手术方式目前尚无统一意见,本研究回顾分析了77例经腹腔镜治疗的胆总管结石患者的临床疗效。
1 材料和方法
1.1 材料 选择2015年5月—2017年5月就诊于天津市宝坻区人民医院普外科功进行腹腔镜手术治疗胆总管结石患者81例,并进行随访,随访日期截止至2018年5月31日,随访时间为1~12个月。其中I 期缝合组40例,获得完整随访资料39例(随访率97.5%),T管引流组41例,获得完整随访资料38例(随访率92.6%)。两组具体一般资料见表1,两组一般资料并无统计学差异(P>0.05),其中胆管直径及结石直径均由MRCP确定。

表1 研究对象一般资料
1.2 纳入标准 (1)以腹部B超、CT、MRCP等影像学检查证实结石部位位于肝外胆管,即肝总管结石、胆总管结石,以上两种单独存在或者同时存在;(2)既往无肝胆系统手术史;(3)胆总管直径≥10mm,术中胆道镜证实无残余结石,无胆道黏膜出血及水肿等情况;(4)获得完整随访资料(包括首次及以后各次胆道手术临床资料、一般状况、生活质量等)。排除各种原因造成的失访者及资料不完整者,排除憩室旁乳头及胆管炎性狭窄等情况。
1.3 研究方法 所有患者均采用静吸复合全身麻醉,取左倾头高足低平卧位,建立二氧化碳气腹,气腹压控制在14 mmHg左右,四孔法入腹(主操作孔为剑突下10 mm Trocar,辅助操作孔为右腋前线肋缘下切口、右锁骨中线肋缘下切口,观察孔为脐下 1.0 cm Trocar),分离Calot 三角并使用Hem-O-lock 结扎锁结扎胆囊管及胆囊动脉,切断胆囊动脉,牵拉胆囊颈部暴露胆总管,利用剪刀纵行切开胆总管前壁1.0~1.5 cm,进入胆道镜,以取石网篮取出肝外胆管结石,镜下证实无残余结石,实施I期缝合或T管引流干预,以5-0 PDS-II缝线间断缝合胆总管前壁,注水无胆汁渗漏,切除胆囊,均于文氏孔放置引流。
1.4 观察指标 分析两组患者的手术时间、术后胃肠道恢复时间、术后住院时间、术后并发症发生率、残余结石率等相关指标。术后并发症主要为胆漏、出血、胆道感染、胰腺炎。
1.5 统计学方法 应用SPSS 21.0软件处理数据,计量资料采用均数±标准差表达,两组数据的比较采用t检验;两组并发症的发生率比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术情况及相关并发症的比较 两组患者手术均顺利完成,其中I期缝合组手术时间、术后胃肠道功能恢复时间及术后住院时间分别 为(109.22±23.10) min、(10.65±3.32) h、(5.12±2.73) d,均显著低于T管引流组(125.28±28.38) min、(14.05±3.52) h、(11.23±3.18) d,差异具有统计学意义(P<0.05),两组术后并发症发生率无统计学差异(P>0.05)。见表2。
2.2 两组患者术后并发症发生情况及相关处理 本研究中,发生胆漏2例,均为I期缝合组,2例均行十二指肠镜治疗放置内引流,并结合腹腔穿刺外引流后治愈。发生胆道感染3例,其中I期缝合组1例,T管引流组2例,均给予抗感染治疗后治愈。本研究中并无出血发生。术后发生胰腺炎1例,为I期缝合组,属轻度水肿型胰腺炎,给予药物治疗后治愈。术后随访残余结石6例,I期缝合组3例,采用十二指肠镜取石均成功,T管引流组3例,均采用二次胆道镜取石成功,见表3。
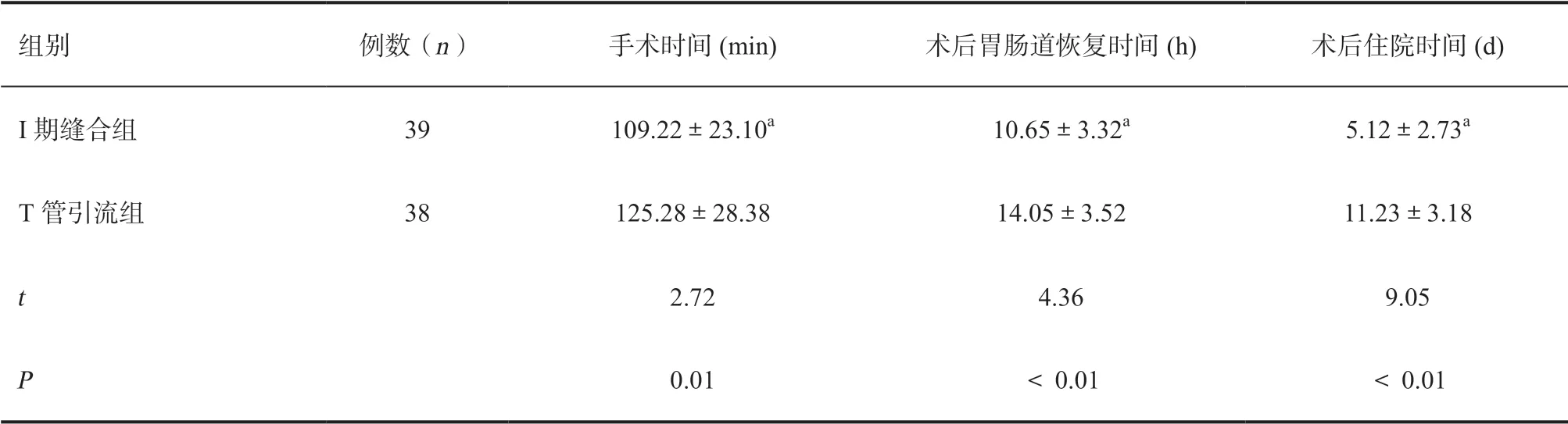
表2 两组患者手术情况的比较
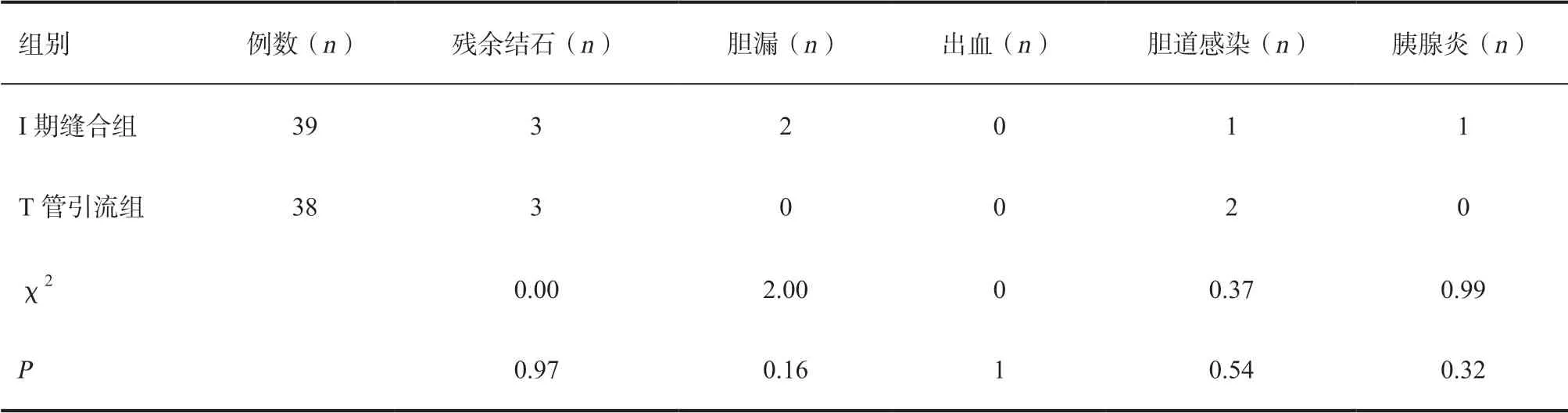
表3 两组患者术后并发症发生率的比较
3 讨论
1991 年, Phillips首次成功完成腹腔镜下胆管探查术(laparoscopic common bile duct exploration,LCBDE)[2],随着微创手术技术、手术器械及缝线的发展,传统的开放式手术已经被微创手术取代,2004年,秦鸣放等[3]提出了三镜联合治疗肝外胆管结石阶梯性方案,并指出目前70%~90%的肝外胆管结石患者均可通过微创的方式达到治愈效果。
近年来,腹腔镜胆管探查术已得到广泛开展,被认为是治疗胆总管结石的重要方法,特别是联合胆总管I期缝合术逐渐得到推广[4-6]。与腹腔镜胆管探查取石+T管引流术比较,其更具有优势,但其适应证仍存在争议。Zhang[7]的一项研究表明,术后放置T管,不仅可出现T管滑脱、胆管炎、胆汁大量丢失所致的消化不良、电解质紊乱等相关并发症,而且增加住院时间,降低患者术后生活质量,建议术后不放置T管,而行I期缝合,并且相关研究表明,与T管相关的并发症发生率可达 4%~16.4%[8-9],在本研究中,手术时间、术后胃肠道功能恢复时间及术后住院时间,I期缝合组均优于T管引流组,与以往研究结果相同,其临床治疗效果可以被肯定[10-11]。同时,T管引流术已存在一个多世纪,笔者认为,对于胆总管结石的治疗,并不能固定单一的术式,如存在以下情况:(1)胆管直径<1 cm伴有胆管炎,(2)胆总管下段残余结石,(3)急症手术合并胆源性胰腺炎,(4)胆管炎性狭窄,(5)术中胆道镜操作时间过长等,T管引流术应该作为一种必要术式,以减少术后并发症的发生[12]。
国内已有部分中心研究表明腹腔镜胆总管切开取石I期缝合相对于 T 管引流具有手术时间短、疗效确切、并发症少等诸多优点,具有安全可靠性[13]。本研究中,两组的并发症发生率并无显著差异, T管引流组并无胆漏发生,I 期缝合组中出现胆漏2例,均为早期开展的病例,考虑为胆道镜取石不顺利及胆道镜探查胆管下端开口是否通畅采用的方法为镜身通过十二指肠乳头,Oddi氏括约肌痉挛所致的胆道高压,后期则改为注水方法减少了对十二指肠乳头的刺激。术后胰腺炎发生1例,考虑为胆总管下端结石嵌顿,术中胆道镜过度取石造成的十二指肠乳头水肿,胆汁及胰液反流所致。两组均有残余结石病例发生,相关研究表明[14],腹腔镜联合胆道镜取石术结石清除率可达98%,进一步为腹腔镜胆管I期缝合提供了保证。并发症的发生是影响I 期缝合术后效果的主要因素,由于患者的个体差异,I期缝合术并不能解决所有的胆道疾病,手术适应证的选择尤为重要,根据笔者经验及相关文献,总结胆管I期缝合适应证如下:(1)胆总管直径≥1 cm,无胆道狭窄、Oddi氏括约肌功能障碍及十二指肠乳头旁憩室等情况[16];(2)排除肝内胆管结石及泥沙样结石情况;(3)术中胆道镜探查无残余结石,结石数目并无限制,取石过程顺利,并无过度的胆道刺激性操作[15];(4)无近期急性胆管炎及胆源性胰腺炎发作。经验丰富的胆道外科医师可适当扩大I期缝合的适应证,对于以上适应证的把控仍需要多中心的前瞻性的临床研究进一步证实。
综上所述,腹腔镜胆管探查取石+I期缝合术与T管引流术均具有临床安全有效性,在相对的适应证下,I期缝合术具有恢复快,住院时间短等优点,临床治疗效果由于T管引流术,值得推广。但在个体化治疗的医疗模式下,应根据疾病特点及手术医师的个人经验、技术水平选择合理的治疗方案。

