妊娠合并子宫瘢痕二次剖宫产术后护理模式探究
徐月莲 王剑英 王春霞

[摘要]目的 探討整体护理在妊娠合并子宫瘢痕二次剖宫产术后的应用效果。方法 选取我院2018年1~12月收治的60例妊娠合并子宫瘢痕二次剖宫产产妇,利用随机数字表法分为两组,每组各30例。对照组采取常规护理,试验组在对照组基础上采取整体护理模式。比较两组产妇的心理状态、母乳喂养率、母乳喂养开始时间、术中出血量、住院时间、新生儿Apgar评分、并发症发生情况及护理满意度。结果 两组护理前的焦虑自评量表(SAS)、抑郁自评量表(SDS)评分比较,差异无统计学意义(P>0.05);两组护理后的SAS、SDS评分均较护理前降低,且试验组护理后的焦虑自评量表(SAS)、抑郁自评量表(SDS)评分低于对照组,差异有统计学意义(P<0.05);试验组的母乳喂养开始时间及住院时间短于对照组,术中出血量少于对照组,新生儿Apgar评分高于对照组,差异有统计学意义(P<0.05);试验组产后4 d的母乳喂养率高于对照组,护理满意度评分高于对照组,差异有统计学意义(P<0.05);两组产妇术后均未出现并发症。结论 整体护理在妊娠合并子宫瘢痕二次剖宫产术后的应用效果显著,可有效改善产妇的心理状态,促进母乳喂养,提升母乳喂养率,改善母婴预后,且安全性较高。
[关键词]妊娠;子宫瘢痕;二次剖宫产术;护理模式
[中图分类号] R473.71 [文献标识码] A [文章编号] 1674-4721(2019)10(b)-0203-04
[Abstract] Objective To investigate the application effect of holistic nursing after repeated cesarean section of pregnancy complicated with uterine scar. Methods All of 60 puerperae with pregnancy complicated with uterine scar after repeated cesarean section treated in our hospital from January to December 2018 were selected and they were divided into the two groups using the random number table method, with 30 cases in each group. The control group was given the routine nursing, while the experimental group was given holistic nursing mode based on the control group. The mental state, breastfeeding rate, start time of breastfeeding, intraoperative bleeding volume, hospital stay, neonatal Apgar score, the incidence of complications, nursing satisfaction degree were compared in puerperae between two groups. Results Before nursing, there were no statistical differences in the scores of self-rating anxiety scale (SAS) and self-rating depression scale (SDS) between two groups (P>0.05); after nursing, the scores of SAS and SDS in two groups were lower than those before nursing, and the scores of SAS and SDS in experimental group were lower than those in control group, and the differences were statistically significant (P<0.05). The start time of breastfeeding and hospital stay in experimental group were shorter than those in control group, the intraoperative bleeding volume in experimental group was less than that in control group, the neonatal Apgar score in experimental group was higher than that in control group, and the differences were statistically significant (P<0.05). The postpartum 4 d breastfeeding rate of experimental group was higher than that of control group, and the score of nursing satisfaction in experimental group was higher than that in control group, and the differences were statistically significant (P<0.05). There were no postoperative complications in two groups. Conclusion Holistic nursing in puerperae with pregnancy complicated with uterine scar after repeated cesarean section has a significant application effect, it can effectively improve mental state, promote the breastfeeding, increase the breastfeeding rate, and improve mother-infant prognosis, which has higher safety.
[Key words] Pregnancy; Uterine scar; Repeated cesarean section; Nursing mode
瘢痕子宫主要指经剖宫产术及肌壁间肌瘤剥离术手的子宫,其中以剖宫产术为主要形成原因[1]。近年来,随着剖宫产率不断增高,瘢痕子宫再次妊娠率也在不断增高,若处理不当,极易引发产后出血、子宫破裂等异常情况,且由于产妇既往有过剖宫产史,对术后不适感及疼痛感具有深刻体会,剖宫产术前极易产生紧张、恐惧、焦虑等负面心理,加上对自身子宫瘢痕过度担心,害怕对母婴结局产生不良影响,直接对母乳分泌及产妇术后恢复造成影响,还可能增高术中及术后并发症发生率,甚至危及产妇生命[2-3]。因此,采取科学、有效的护理模式,关注瘢痕子宫再次妊娠产妇的心理健康十分关键。整体护理主要指为患者提供全方位、具有针对性的护理干预方法,在临床应用中受到广泛认可[4]。基于此,本研究主要探讨探讨整体护理在妊娠合并子宫瘢痕二次剖宫产术后的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2018年1~12月收治的60例妊娠合并子宫瘢痕二次剖宫产产妇,利用随机数字表法分为两组,每组各30例。对照组:年龄23~40岁,平均(31.26±4.17)岁;孕龄37~39+6周,平均(38.52±1.01)周。试验组:年龄24~41岁,平均(31.48±4.27)岁;孕龄37+1~40+6周,平均(39.02±1.13)周。两组的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已经院内医学伦理委员会批准。
1.2 纳入及排除标准
纳入标准:①既往存在剖宫产史;②均确诊为妊娠合并子宫瘢痕;③均为第二胎及以上;④均签署知情同意书。排除标准:①合并妊娠期合并症者,包括高血压、糖尿病等;②合并其他器质性病变者;③凝血功能异常者;④孕囊位于宫腔、宫颈管内者;⑤依从性较差者。
1.3 方法
对照组采取常规护理,具体包括以下几个方面。①术前护理:做好充分的术前准备,协助产妇完成各项检查,做好入院评估,了解产妇的具体情况;同时还需及时解答产妇提出的疑问,告知其可能出现的并发症、预防措施、处理措施等。②术中护理:告知产妇麻醉及手术配合注意事项,告知产妇护理人员全程陪同,减轻其负面心理。③术后护理:术后密切监测产妇的生命体征,并为产妇提供安静、舒适的室内环境,确保其充分休息;待产妇排气后,可加强饮食护理,可进食高蛋白、高热量及易消化的食物,适当进食高纤维食物,改善肠道功能;做好皮肤护理、切口护理,定期检查导尿管,避免发生感染;加强对母乳喂养及相关育儿知识的宣教,促进母乳喂养。
在此基础上,试验组同时采取整体护理模式,具体包括以下内容。①认知干预。术前收集产妇信息,正确评估产妇情况,根据产妇情况采用通俗易懂的语言及温和的语气与产妇沟通及交流,向产妇详细讲解剖宫产的具体方法、效果、目的、预后情况、可能产生的不适情况及应对方法,提升其认知水平。②心理干预。剖宫产产妇,尤其是存在剖宫产史的产妇,多存在紧张、恐惧、焦虑等负面心理,将影响剖宫产术效果。术前,护理人员应向产妇详细讲解剖宫产术的安全性及注意事项等,减轻产妇内心的疑虑及担忧,手术前后全程陪伴产妇,并积极与产妇沟通,及时给予关心、鼓励及安抚,缓解其负面心理。③行为干预。其包括以下3个方面。a产妇护理:术前叮嘱产妇保持外阴清洁,护垫及时更换;术前1 d需对皮肤进行彻底清洁;术中尽可能减少手术室内人员流动,尽可能配合医生操作,缩短手术时间;术后指导产妇取半卧位,密切关注产妇腹部切口情况,严格按照无菌操作要求换药,缩短尿管留置时间,确保外阴清洁;术后常规进行抗感染;加强生活护理,叮嘱产妇注意保暖,加强营养。b乳房护理:术后早期指导产妇尽早与新生儿接触,做到早吮吸、早哺乳。c新生儿护理:新生儿若出现缺氧现象,应及时采用面罩吸氧;对于存在吞咽功能不健全的新生儿应采用侧卧位喂奶,采用头高脚低体位,保持胸部与产妇皮肤紧贴;喂奶结束后,应竖抱婴儿,轻轻拍打背部,再采取侧卧位,避免发生呛咳,导致窒息。
1.4 观察指标及评价标准
①心理状态:分别于护理前(住院第1天)及护理后(术后3 d)采用焦虑自评量表(SAS)、抑郁自评量表(SDS)[5]判定,分值均以50分為界,分值越高,代表心理状态越差;②记录产后4 d两组的母乳喂养率;③记录两组母乳喂养开始时间;④记录两组术中出血量及住院时间;⑤新生儿Apgar评分:主要对新生儿皮肤颜色、运动反射状态、生命体征等方面进行评估,分值0~10分,分值越高,代表新生儿状况越好,其中0~3分:重度窒息;4~7分:轻度窒息;8~10分:无窒息[6];⑥记录两组的并发症发生情况;⑦护理满意度:采用本院自制的护理满意度问卷调查表判定,包括护理服务、护理态度、护士技术、责任心、护理及时性等,其Cronbach′s α系数为0.791,重测信度为0.812,总分值100分,分值越高,代表产妇越满意。
1.5 统计学方法
采用统计学软件SPSS 25.0分析数据,计量资料以均数±标准差(x±s)表示,采用t检验;计数资料以率表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组护理前后SAS、SDS评分的比较
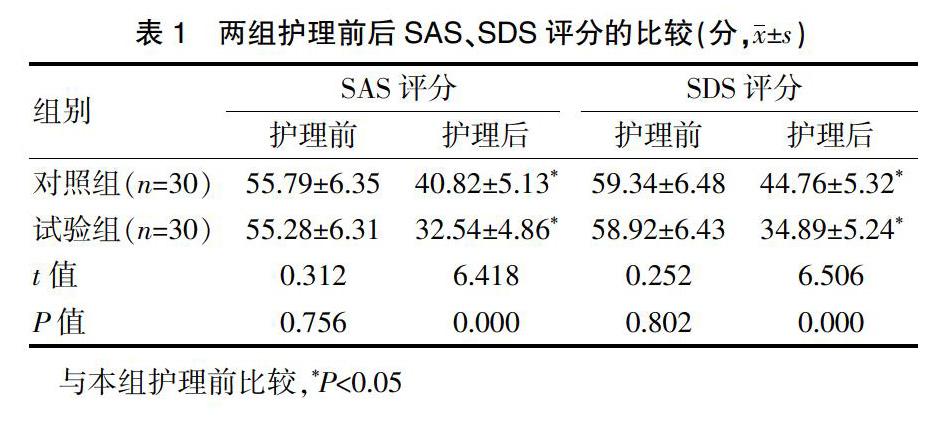
两组护理前的SAS、SDS评分比较,差异无统计学意义(P>0.05);两组护理后的SAS、SDS评分均较护理前降低,且试验组护理后的SAS、SDS评分低于对照组,差异有统计学意义(P<0.05)(表1)。
2.2 两组母乳喂养开始时间、术中出血量、住院时间及新生儿Apgar评分的比较
试验组母乳喂养开始时间、住院时间短于对照组,术中出血量少于对照组,新生儿Apgar评分高于对照组,差异有统计学意义(P<0.05)(表2)。
2.3 两组母乳喂养率的比较
试验组产后4 d的母乳喂养率为93.33%(28/30),高于对照组的73.33%(22/30),差异有统计学意义(χ2=4.320,P=0.038)。
2.4 两组的并发症发生情况
两组产妇术后均未出现并发症。
2.5 两组护理满意度评分的比较
试验组的护理满意度评分为(92.69±5.24)分,高于对照组的(87.35±5.18)分,差异有统计学意义(t=3.970,P=0.000)。
3讨论
剖宫产瘢痕妊娠属于特殊的妊娠类型,其发生与产妇前次剖宫产术后子宫切口愈合不良、子宫内膜修复不全、瘢痕开裂、血供少等密切相关,主要指受精卵于既往剖宫产切口瘢痕处着床,胚胎绒毛发生粘连,且植入子宫肌层内生长,若继续妊娠可能引发胎盘植入、出血、子宫破裂等严重后果,甚至危及产妇生命[7-8]。近年来,随着剖宫产率不断增高及“二孩”政策的开放,瘢痕子宫再次妊娠率也在不断增高,若处理不当将对母婴健康造成严重影响[9]。因此,加强对妊娠合并子宫瘢痕二次剖宫产术产妇的护理干预在改善产妇心理状态、降低分娩风险及并发症发生率等方面具有重要意义。
以往,临床对妊娠合并子宫瘢痕二次剖宫产术产妇仅采取常规护理,通常只考虑产妇的临床症状及剖宫产术的常规需求展开护理,往往缺乏具有针对性的护理干预措施,且忽略了对产妇心理状态的干预,负面心理的存在不仅影响手术进程,还可能引发产后出血,影响产妇术后恢复[10-11]。随着护理技术的不断提升,护理模式也更加多样化,且针对性也更强。整体护理干预属于较为新型的护理干预模式,充分考虑了产妇的认知、心理及行为等方面,通过认知干预可有效提升产妇的认知水平,使其更加了解剖宫产术的目的、效果及预后,遇到不适情况时可自主应对,进而有效减轻其紧张、恐惧、焦虑负面心理[12-13]。由于存在剖宫产史的产妇再次行剖宫产术更易产生负面心理,通过心理干预及时与产妇沟通,向其强调剖宫产术的安全性,及时给予关心、鼓励及安抚,胎儿娩出时,可及时告知产妇新生儿情况,包括新生儿性别、健康状况等,避免其过度担忧,进一步缓解其负面心理[14]。通过行为干预加强对产妇的护理,密切关注腹部切口、导尿管及外阴的护理,降低感染发生率;术后加强乳房护理,做到早吮吸、早哺乳,促进产妇早期哺乳,缩短母乳喂养开始时间;加强新生儿护理,改善新生儿情况,降低呛咳、窒息等发生率[15]。本研究结果显示,试验组护理后的SAS、SDS评分低于对照组,母乳喂养开始时间、住院时间短于对照组,术中出血量少于对照组,新生儿Apgar评分、护理满意度评分高于对照组,产后4 d母乳喂养率高于对照组,差异有统计学意义(P<0.05),提示整体护理模式用于妊娠合并子宫瘢痕二次剖宫产术产妇的效果显著。本研究结果显示,两组产妇术后均未出现并发症,提示妊娠合并子宫瘢痕二次剖宫产术产妇行整体护理干预安全可靠。
综上所述,整体护理在妊娠合并子宫瘢痕二次剖宫产术后的应用效果显著,可有效改善产妇的心理状态,促进母乳喂养,提升母乳喂养率,改善母婴预后,且安全性较高。
[参考文献]
[1]邹红梅.瘢痕子宫再次妊娠二次剖宫产与非瘢痕子宫剖宫产临床比较[J].中国妇幼保健,2017,32(3):475-476.
[2]王小亚,秦利.瘢痕子宫二次妊娠剖宫产术后并发症发生情况研究[J].中国性科学,2017,26(11):127-129.
[3]陈丽英,瘳月容,李少芳.瘢痕子宫产妇-再次妊娠的分娩方式及新生儿状况分析[J].海南医学,2015,32(17):2606-2608.
[4]杨晓巍,刘瑶.优质护理对瘢痕子宫再次妊娠早产经阴道分娩产妇的护理研究[J].中国预防医学杂志,2018,19(6):475-477.
[5]余喜红,高永军,高瑞,等.围术期细节护理联合认知干预对子宫瘢痕妊娠患者介入治疗负性情绪及护理质量的影响[J].护士进修杂志,2018,33(3):262-264.
[6]宋佳轶.瘢痕子宫再次妊娠早产产妇经阴道分娩的临床护理[J].实用临床医药杂志,2016,20(18):144-146.
[7]郝晓丽,侯萍丽,宁国芳,等.瘢痕子宫妊娠阴道分娩的观察与护理体会[J].山西医药杂志,2015,44(2):232-234.
[8]聂芹.瘢痕子宫再次足月妊娠分娩应用综合护理干预的临床研究[J].实用临床医药杂志,2017,21(4):135-137.
[9]谢卫洁.瘢痕子宫妊娠的围生期护理干预[J].实用临床医药杂志,2017,21(21):205.
[10]杜静.综合护理干预在瘢痕子宫妊娠分娩中的应用效果研究[J].现代中西医结合杂志,2016,25(26):2956-2958.
[11]刘亚辉,董秀英,杨秋英,等.综合护理干预对瘢痕子宫再次足月妊娠分娩结局的影响[J].河北醫学,2015,21(11):1897-1900.
[12]文安笑,周丽华.健康教育干预对瘢痕子宫再次妊娠的影响[J].中国当代医药,2016,23(5):183-185.
[13]朱宏蛟.产前强化健康教育在改善剖宫产产妇产后心理状态中的效果观察[J].实用临床医药杂志,2015,19(6):98-100.
[14]彭婉平.不同心理干预对剖宫产术后妇女缓解疼痛的效果观察[J].中国计划生育学杂志,2015,23(7):483.
[15]陆英.规范化全程护理干预对产妇分娩结局及产时认知行为的干预效果[J].山西医药杂志,2016,45(3):365-367.
(收稿日期:2019-05-24 本文编辑:许俊琴)

