肥胖与非肥胖高脂血症病人中医证型特点分析
贾 萌,杨惠民
血脂异常(dyslipidemia)通常指血浆中总胆固醇(TC)和(或)三酰甘油(TG)升高,也包括高密度脂蛋白胆固醇(HDL-C)降低、低密度脂蛋白胆固醇(LDL-C)升高。而血脂异常可引发和加速动脉硬化进展的危险因素,是心脑血管疾病发生的重要危险因素。由于血脂异常具有隐匿性,是长期、缓慢的病理过程,又无明显症状,有些人不能尽早发现或发现后不以为然,未采取任何防治措施,为心脑血管疾病的发生埋下了隐患。众所周知,肥胖是血脂异常的一个重要因素。而在实际临床工作中发现,很多非肥胖病人同样存在着血脂异常的问题。而无论是对于非肥胖病人,还是临床工作者,都容易忽视血脂异常的防治。本研究通过对高脂血症病人进行流行病学调查和四诊信息收集,探讨肥胖与非肥胖高脂血症病人中医证型分布规律及其差异,为中医辨证治疗高脂血症提供依据。
1 资料与方法
1.1 研究对象 选取2015年3月6日—2016年1月19日北京中医药大学东直门医院收治的高脂血症病人160例,其中男77例,女83例。
1.2 诊断标准
1.2.1 高脂血症诊断标准 参考2007年中国成人血脂异常防治指南制订联合委员会《中国成人血脂异常防治指南》标准制定。在正常饮食情况下,病人2周内2次测血脂符合以下情况之一者,即可确诊: TC>5.18 mmol/L;TG>1.70 mmol/L;HDL-C<1.04 mmol/L,LDL-C>4.14 mmol/L。
1.2.2 肥胖诊断标准 参考2016年中国成人血脂异常防治指南制订联合委员会《中国成人血脂异常防治指南》标准制定。世界卫生组织(WHO)西太区和国际肥胖工作组(IOTF)建议在亚洲人群以体质指数(BMI)≥25 kg/m2为肥胖。
1.2.3 中医诊断标准 参考《中药新药临床研究指导原则》(2002)制定。
1.3 纳入标准 ①符合西医血脂异常诊断标准和中医证候诊断标准;②生命体征平稳,意识清晰,有一定表达能力;③愿意受试并能合作的病人;④病人知情同意并签署知情同意书。
1.4 排除标准 ①有脑血管疾病失语不能清晰回答问题者或不能配合伸舌者;②精神异常,不能正常回答问题者;③合并急性感染性疾病或机体由于其他原因处于应激状态者(如急性心肌梗死、急性脑血管病等);④伴有严重的或不稳定的心、肝、肾、内分泌、甲状腺、血液等内科疾病者;⑤拒绝签署知情同意书者。
1.5 中医证候类型判定 中医证候类型判定釆用量表方法。量表积分参考《中药新药临床研究指导原则》(2002)中血脂异常的临床研究指导原则制定临床研究表(CRF),包括病人基本情况证候类型、主证积分、次证积分等。
1.6 资料釆集 由检验科工作人员于清晨采集病人空腹静脉血,检测病人血清TG、TC、HDL-C和LDL-C。
1.7 质量控制 ①对调查员进行调查量表填写培训,由3名副高级及以上职称专家指导;②向调查对象讲解本研究相关事项,调查对象确认知情并签署知情同意书后方可调查;③填写调查问卷时尽量完善各条目,尽量避免漏填项目;④调查问卷使用签字笔填写,字迹要求工整、清晰;⑤双数据录入。
1.8 统计学处理
1.8.1 样本量估算 按等级资料多因素分析的一般规则,样本量为因子的20倍,本研究5种中医证型加上4个主要研究指标,研究病例数为(5+2-1)×20=120例。综合考虑研究实际情况,本研究纳入病例160例。

2 结 果
2.1 血脂异常病人证型分布 纳入的160例病人5种中医证型分布,痰浊阻遏>肝肾阴虚>脾肾阳虚>阴虚阳亢>气滞血瘀。详见表1。
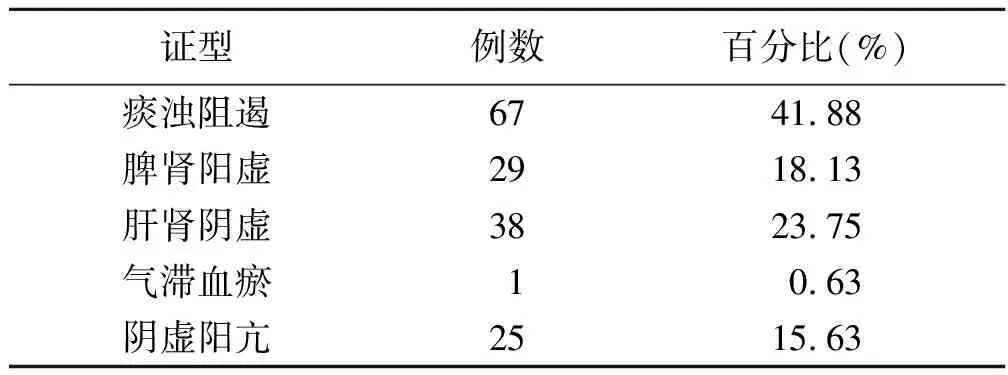
表1 160例病人中医证型分布
2.2 血脂异常病人BMI分组 按BMI进行分组,其中BMI≥25 kg/m2为肥胖组,共95例(59.37%);BMI<25 kg/m2为非肥胖组,共65例(40.62%)。经检验两组病人BMI分布差异有统计学意义(P<0.05)。
2.3 两组病人不同中医证型分布 肥胖组:痰浊阻遏>肝肾阴虚>脾肾阳虚>阴虚阳亢>气滞血瘀;非肥胖组:肝肾阴虚>脾肾阳虚>阴虚阳亢>痰浊阻遏>气滞血瘀。两组痰浊阻遏、肝肾阴虚、脾肾阳虚、阴虚阳亢所占百分率比较差异有统计学意义(P<0.05)。详见表2。

表2 两组病人中医证型分布 例(%)
与非肥胖组比较,1)P<0.05
3 讨 论
本研究发现痰浊阻遏、肝肾阴虚、脾肾阳虚、阴虚阳亢是血脂异常病人4个常见证型,其中以痰浊阻遏证型最为常见。与其他研究[1]相类似。痰饮是导致高脂血症发生的重要病理因素,痰饮来源于不能充分运化的水谷津液,若不能排出,则以痰浊的形式滞留体内。张景岳在《景岳全书》中就曾提出:“痰涎本皆气血,水谷津液化得其正则为津血,化失其正,则为痰浊”。《诸病源候论·诸候论》也提出:“诸痰者,此由血脉壅塞,饮水积聚而不消散,故成痰也”。本研究中气滞血瘀病人人数最少,这与部分研究结果[2]不完全相同。中医传统理论认为久病多瘀,瘀血主要出现在疾病后期,血液运行受阻,出现离经之血,瘀于体内,多存在其他病理基础,如气滞、痰浊、气血阴阳虚损等,常以其他证型的伴随症状出现,因而典型气滞血瘀证型病人人数较少。
血脂异常病人中肥胖病人所占比例明显高于非肥胖病人(P<0.05)。《2010年全球疾病负担》研究报告中追踪了67个疾病负担相关危险因素,结果显示,BMI升高已由1990年的第10位上升为2010年的第6位,并提示其是心血管病、糖尿病等疾病的重要危险因素[3]。超重和肥胖是血脂异常的主要危险因素,并且超重和肥胖人群中血脂异常的发病率较正常体重者显著升高。有研究表明,肥胖人群TG、TC水平均高于BMI正常人群,肥胖人群血脂异常率为69.1%,中心性肥胖人群血脂异常率为61.5%[4]。与此同时,血脂异常者超重或肥胖患病率也明显高于BMI正常人群[5]。
本研究显示,肥胖组病人以痰浊阻遏证型最多,占58.95%,其次分别为肝肾阴虚(17.89%)、脾肾阳虚(12.63%)、阴虚阳亢(10.53%)、气滞血瘀(0.00%);非肥胖组病人以肝肾阴虚(32.31%)、脾肾阳虚(26.15%)、阴虚阳亢(23.08%)为主,其次是痰浊阻遏(16.92%)与气滞血瘀(1.54%)。两组病人痰浊阻遏、脾肾阳虚、肝肾阴虚、阴虚阳亢4个证型比例差异有统计学意义,肥胖病人中以痰浊阻遏实证证型病人为主,而非肥胖病人以肝肾阴虚、脾肾阳虚、阴虚阳亢虚损型证型为主。《灵枢·卫气失常论》将人之肥瘦形体分为脂人、肉人、膏人、众人。其中对膏人的描述与现代西医所认识的肥胖相类似。《丹溪治法心要》首次提出“肥白人多痰湿”。痰湿是发生肥胖的重要病机,而多食则是形成肥胖痰湿证的主要病因[6]。《本草经疏》记载“饮啖过度,好食油面猪脂,浓厚胶固,以致脾气不利,壅滞为患,皆痰所为”。《临证指南医案》也认为“湿从内生,必其人膏粱酒醴过度,或嗜饮茶汤太多,或食生冷瓜果及甜腻之物,其人色白而肥,肌肉柔软”。而高能量饮食可直接影响高脂血症的发生。金·李东垣在《脾胃论》认为“至于五味,口嗜而欲食之,必自裁制,勿使过焉,过则伤其正也”。凡病起于过食膏粱厚味,导致脾胃负荷过重,以至于虚损,运化功能减退,不能完全转化和输布水谷精微,化为痰瘀,壅滞肢体脏腑形成“浊脂”“痰脂”等病理产物。有研究表明,高脂血症病人膳食具有高能量、高蛋白、高脂肪、高饱和脂肪酸和胆固醇及低食物纤维等特点[7]。与此同时,缺乏运动,久坐的生活方式使人体气机不得流转,壅滞于内。而脾胃为气血化生之源,外合肌肉,肢体不勤内使气机散逸郁滞,使相应脏腑虚损,难以消磨转化水谷精微,使清浊混淆,血液浑浊。王孟英在《温热经纬》就曾提出:“过逸则脾滞,脾气困滞而少健运,则饮停湿聚也”。因此,痰浊阻遏成为肥胖型高脂血症病人的主要临床证型。本研究还发现,大量非肥胖病人同样存在着血脂异常的问题。脾主升清,胃主降浊,化生气血津液而奉养周身,被称为“生化之源”“后天之本”。脾胃虚弱运化失健,则机体不能正常升清降浊,水谷精微不能正常生成和转输至脏腑、经络、百骸,停滞于血脉之中,生成痰浊瘀血,变生它病。王绵之曾提出,脾虚气弱,气血生化紊乱,转运、输布失常,膏脂滞于营中,可出现血脂异常[8]。肾为先天之本,是人体生长发育的原动力,人体气血、津液、膏脂的输布和转化都依赖肾脏的气化,特别是老年人,五脏六腑皆虚,各脏腑功能衰减,加之老年人活动量减少,肠胃蠕动减慢,食物运化不及,堆积体内,阻滞气血又加重正气虚损。因此血脂异常发病率随着年龄的增长而加剧[9]。即便BMI处于正常范围内,脏腑功能低下的病人依然受到血脂异常的威胁。

