共焦显微镜观察慢性角膜水肿患者角膜各层形态特点
苏云娟,陈铁红,申海静,陈 雪,刘冰洋,韩 旭,李 峥
0引言
角膜水肿是一种临床症状,其特征是由于多余的水积聚到基质层而导致角膜厚度增加,通常继发于角膜内皮功能下降等疾病,包括Fuchs角膜内皮营养不良(FED)晚期和手术创伤(通常与白内障手术有关)。大泡性角膜病变是慢性角膜水肿的晚期,在此阶段,角膜上皮受到影响,并出现多个大小不等的水泡,称为大泡。积聚的水可以在上皮内,也可以在上皮下,位于上皮下的可以导致基底细胞层与Bowman膜(BZ)分离。虽然对于角膜内皮功能失代偿引起角膜水肿的治疗方法很多,但是角膜移植仍然是大多数患者的最佳选择[1]。目前常用的手术方式有穿透性角膜移植术(PRK)、角膜后弹力层内皮移植术(DMEK)、飞秒激光制备内皮植片的深板层角膜内皮移植术(DLEK)等[2-7]。角膜内皮移植手术目的是恢复角膜内皮的功能,功能正常的角膜内皮可以去除角膜基质层中多余的水分。有研究表明,角膜内皮移植术的临床效果优于PRK[8-9]。PRK是将角膜基质、BZ和角膜上皮及角膜内皮全部替换。与PRK相比,角膜内皮移植术后引起的角膜不规则散光小,患者视力较好[10-11]。另外,Descemet膜去除的角膜内皮移植术(DSAEK)后角膜排斥率低于PRK[12]。角膜内皮移植术是假设通过恢复角膜内皮功能改善角膜基质水肿后角膜会变得清晰,然而,部分慢性角膜水肿的患者角膜内皮移植术后患者视力恢复不理想,角膜介质不透明被认为是导致手术失败的原因[13]。我们关注慢性角膜水肿的临床过程,特别是基质水肿的持续时间,试图确定角膜内皮移植术后可能影响视力的因素。因此,观察慢性角膜水肿引起的角膜各层变化是很重要的。共焦显微镜(IVCM)是一种非侵入性成像工具,用于研究各种角膜疾病中的细胞变化。在这项研究中,我们利用IVCM观察水肿角膜的各层,确定和记录角膜各层的具体变化,这些变化将为进一步研究奠定基础。

图1慢性角膜水肿患者前节照相及IVCM图像A:前节照相;B、C:上皮层可见大泡;D:上皮细胞出现高反射的无细胞结构的片状区域和瘢痕;E:可见上皮下神经密度显著降低;F、G:可见BZ呈分支状的、细的、黑线状;H:可见前基质表现为细颗粒或粗颗粒;I:可见角膜基质细胞密度降低;J:角膜内皮正常六边形结构消失,细胞边界不清。
1对象和方法
1.1对象选取2017-03/2018-02到我院就诊的慢性角膜水肿的患者21例21眼,其中女14例14眼,男7例7眼,年龄48~85(平均68.75±13.15) 岁,根据病史、裂隙灯和角膜厚度检查确诊为慢性角膜水肿,其中FED患者5眼和内眼手术患者16眼(白内障术后11眼,青光眼联合白内障术后5眼),病程2~12mo。对照组为拟行白内障手术的角膜正常的患者5例5眼,其中男4例4眼,女1例1眼,年龄56~81岁。
1.2方法所有的患者术前均进行常规的视力检查、裂隙灯、角膜厚度及共焦显微镜检查。本研究使用的共焦显微镜为HRT3激光IVCM,激光波长670nm,放大倍率为800倍,横向与纵向分辨率均为1μm,观察视野400μm×400μm角膜的面积。检查方法:待检眼用5g/L盐酸丙美卡因表面麻醉3次;在显微镜头的前表面滴一大滴卡波姆滴眼液,将一次性无菌角膜接触帽盖于物镜上,使接触帽内表面与物镜表面通过凝胶相贴附。转动角膜显微物镜,直到左边的屏幕中出现明亮的激光反射,设此时焦点位置的深度为0μm。通过调整共焦镜下颌托和前额托的位置,将受检者的下颌与前额分别固定在下颌托与前额托上,并使受检眼外眦与检查标记线对齐。之后旋转调钮前移物镜,在前进至靠近角膜表面时,调整物镜位置,使扫描头对准角膜中心,嘱受检者尽量睁大眼,前移物镜至角膜接触帽触及到受检者的角膜,通过前后及水平转动物镜探头位置,以获得不同深度和不同层次的角膜细胞和神经的图像,共焦显微镜扫描角膜中央3~4mm范围,然后移动到上、下、颞侧和鼻侧象限,同时踩下按钮,将图像进行保存。
2结果
慢性角膜水肿患者表现为视力逐渐下降,晨起时视物模糊最明显。其中5例患者表现为有疼痛症状的慢性角膜水肿,其余患者无明显的疼痛症状。所有患者术前最佳矫正视力为0.5~指数/眼前,角膜厚度为559~763(平均655±57)μm。裂隙灯显微镜观察仅4例患者有角膜瘢痕,其余患者未见明显角膜瘢痕。
IVCM表现:(1)所有患者上皮层均可见大泡,上皮大泡表现为黑色、圆形、边缘清晰,位于上皮层间及上皮下。13眼(62%)中可见基底细胞层完整,偶可见上皮层与BZ分离。(2)18眼(86%)患者上皮细胞出现高反射的无细胞结构的片状区域和瘢痕。(3)12眼(57%)患者中央区角膜上皮下未发现神经纤维,9眼(43%)患者平均中央角膜上皮下神经密度显著降低。当水肿呈扇形时,非水肿部位可见上皮下神经,而水肿部位未见上皮下神经。(4)IVCM上所有患者BZ表现为明显的异常,除了上述相关的瘢痕外,BZ呈分支状的、细的、黑线状。此外,在21眼中有13眼(62%)患者前基质表现为细颗粒或粗颗粒,且反光不同。(5)在IVCM上,全部患者角膜基质细胞密度降低。(6)全部患者角膜内皮正常的形态不能在IVCM上看到,表现为正常六边形结构消失,细胞边界不清。对照组IVCM表现为形态正常的角膜上皮细胞、上皮下神经纤维、BZ、基质细胞和内皮细胞,见图1,2。
3讨论
IVCM的应用可以对活体角膜进行无损伤的光学断层扫描成像,不需要切片、固定、染色等过程就能观察到角膜内各层细胞的形态结构和动态变化,得到类似于病理切片的图像。近年国内有一些关于应用IVCM观察水肿角膜的文献报道[14-15]。本研究是应用IVCM观察持续的角膜水肿对角膜各层的病理学影响。
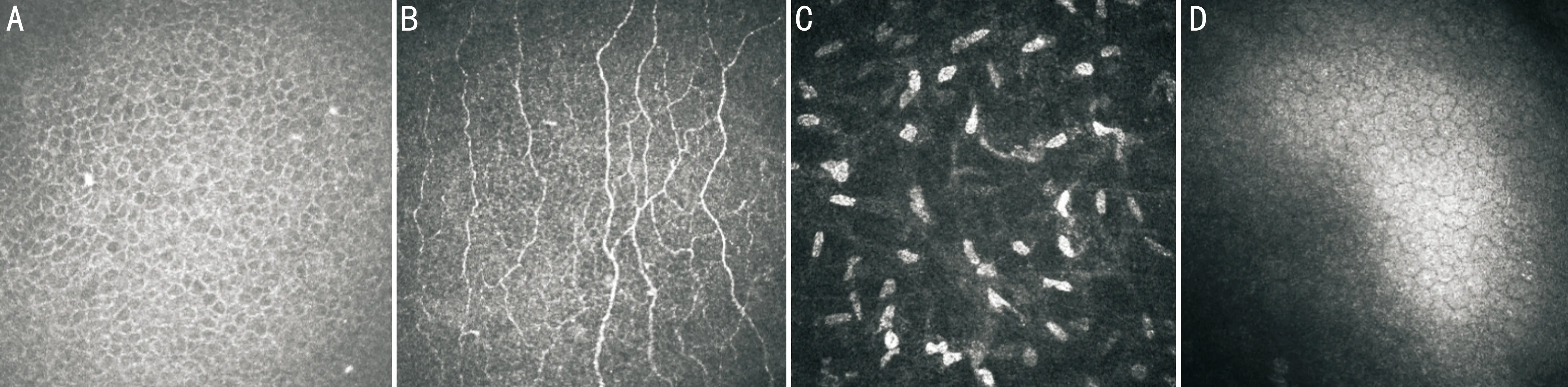
图2对照组IVCM图像A:角膜上皮细胞;B:上皮下神经纤维;C:基质细胞;D:内皮细胞。
3.1角膜上皮的改变我们通过IVCM观察到慢性角膜水肿的患者上皮可见大泡,表现为黑色、圆形、边缘清晰,大多数是上皮内的,位于上皮层间。这在以往的文献中有过报道,Alomar等[16]应用IVCM在FED晚期可以观察到角膜上皮的改变,大泡可以被观察到,类似大的黑环,这些发现与本研究结果一致。另外,Alomar等[16]应用IVCM发现在慢性角膜水肿患者的基底细胞层和BZ之间发现了角化细胞源性细胞(KDCs),确切的说是位于BZ内或上皮内延伸的纤维组织间隔内,并组织学上也证实了共焦显微镜的观察,并猜测这些细胞极有可能是上皮下成纤维细胞。另外,本研究发现角膜上皮细胞出现高反射的无细胞结构的片状区域,这在以往的文献中也曾有报道。在晚期Fuchs角膜内皮细胞营养不良患者中通常被发现上皮下高反光[16],光学显微镜观察角膜移植后切除的角膜组织证实在上皮细胞层和BZ之间有纤维结缔组织的存在[17],提示上皮下高反光为纤维结缔组织,瘢痕形成。慢性角膜水肿与上皮下瘢痕形成有关[18]。Morishige等[13]报道虽然大泡性角膜病变的致病因素不会直接损伤角膜上皮,但是患者常表现为角膜上皮糜烂,这种上皮损伤可能是大泡性角膜病变角膜前部病变发展的关键因素,因为它导致BZ和前基质暴露在包括泪液在内的外部环境中。泪液中含有多种细胞因子和生长因子(包括β-转化生长因子)[19],它们促进大泡性角膜病变前部角膜的结构改变。Morishige等[13]发现有上皮糜烂病史的大泡性角膜病变患者前基质细胞成纤维化早于无此病史者。然而,上皮糜烂引起的角膜前部结构的改变是可以被预测的,因此,慢性角膜水肿角膜上皮的及时治疗对角膜内皮移植术后的视力恢复是很重要[13]。
3.2角膜上皮下神经丛的改变本研究发现慢性角膜水肿的角膜上皮下神经纤维密度明显减少或消失。之前的文献有报道,轻度Fuchs患者角膜上皮下神经纤维密度比对照组相比显著降低[20];一般来说,角膜厚度增加越多,上皮下神经密度降低越大,神经总长度就越短[20]。晚期Fuchs角膜内皮细胞营养不良患者上皮下神经可能完全缺失(占病例的0~40%)[16,21]。这些研究与本研究结果相一致。另外,有研究发现,慢性角膜水肿的患者,中央角膜敏感度明显低于年龄相仿的对照组,角膜神经表现为有异常分支的细小且稀疏的神经片段[21]。据推测,内皮细胞丢失可导致血管活性肠肽(VIP)或者其他神经肽水平下降,从而影响角膜神经密度或功能[20]。反之,角膜神经的缺失可导致包括VIP在内的神经肽水平降低,进而又导致内皮细胞凋亡[20]。
3.3角膜基质的改变本研究发现前基质细胞密度明显减少。Hecker等[22]通过IVCM及组织学观察发现,与正常对照组相比,需要行穿透性角膜移植的晚期FECD患者前基质细胞密度显著降低,然而后基质细胞密度无显著差异。引起前部基质细胞减少的确切机制尚不清楚,但是基质细胞的凋亡有可能是上皮细胞因子释放引起的。上皮细胞因子的释放是一种已知的上皮对机械或病毒损伤后的反应[23]。同样,慢性角膜水肿中,上皮细胞破坏或大泡形成可导致上皮细胞因子的释放,导致基质细胞凋亡[22]。有证据表明,FED患者角膜各层细胞均凋亡[24-25]。Li等[24]认为基质细胞对凋亡刺激高度敏感,基质细胞的变化可能先于内皮细胞和上皮细胞的变化。Szentmary等[25]在水肿角膜各层均发现凋亡细胞,提示基质细胞凋亡可能是基质细胞对任何原因引起基质水肿的反应。
3.4角膜内皮的改变本研究正常的角膜内皮细胞形态不能在IVCM上看到。这与之前的文献报道一致。Alomar等[16]发现在光学显微镜下,所有FED角膜样本中,Descemet膜(DM)均出现增厚和层叠,并伴有赘疣,内皮细胞减少;在IVCM下,所有FED患者角膜内皮细胞边界完全模糊;在非FED患者,观察到内皮细胞的改变,包括特征性增生和明显的高反射核,以及细胞密度降低。
Morishige等[13]研究发现大泡性角膜病变角膜水肿持续12mo以上患者角膜胶原结构发生改变,以及角膜基质细胞向成纤维细胞转化,角膜发生不可逆的改变;另外,这些变化可能影响DSAEK术后患者的视力。同时,他们观察了术前基质水肿持续的时间与术后视力的关系,他们发现术前基质水肿小于12mo的患者术后视力较好,他们提出大泡性角膜病变是一种进行性疾病。
总之,大泡性角膜病变是一种临床及病理上均进展的疾病。这一概念对于DSAEK术前慢性角膜水肿患者的治疗具有重要意义,值得进一步研究。另外,不同病因引起的慢性角膜水肿的IVCM表现有何不同,目前尚无相关文献报道,需要进一步研究。

