环境污染的代价
——饮用水污染对居民医疗费用和医保基金支出的影响
方黎明,郭 静,彭宅文
(1. 对外经济贸易大学 保险学院,北京 100029;2. 北京大学 公共卫生学院,北京 100191;3. 中山大学 政治与公共事务管理学院 广东 广州 510275)
一、问题的提出
改善生态环境实现全民健康,从而减轻政府和居民的医疗支出负担是健康中国和生态文明建设等国家重大战略布局提出的时代命题。近年来,中国的医疗费用,无论是总费用,还是政府、社会医疗保险基金和居民等分项支出的医疗费用均有较大幅度的增长。①在2007-2016年10年期间,全国卫生总费用从11 574亿元增长到46 345亿元,增长了约4倍。同期,我国的GDP增长了约2.78倍,卫生总费用占同年GDP的比重从4.3%增长至6.2%;在卫生总费用中,政府卫生支出、社会卫生支出(主要是医保支出)和个人卫生支出分别增长了约5.4倍、4.9倍和2.6倍。上述数字根据2017年《中国卫生和计划生育统计年鉴》第91页和第353页数据计算。尽管中国的社会医疗保险已经基本实现了全民覆盖,但个人和家庭仍然需要承担较高的自付费用。②在新农合和城镇居民参保者中,住院患者自付次均住院费用占家庭人均年收入的30%,约40%的住院参保者因医疗费用过高对住院服务不满意(参见2013年《第五次国家卫生服务调查》,第125-140页)。可以预见,随着人口老龄化的日趋严重,中国政府、医保基金和居民的医疗支出负担将日趋沉重。因此,控制不合理因素导致的医疗费用尤为关键。
近年来,环境污染导致的医疗支出引起了学者们的广泛关注。环境污染不仅严重损害了居民的身心健康(Ebenstein等,2015;Zhang等,2017;方黎明和刘贺邦,2019),而且导致了沉重的医疗成本。有研究揭示,中国二氧化硫排放导致的相关治疗费用超过3 000亿元(陈硕和陈婷,2014);每年接触的PM2.5每增加1%将导致中国家庭医疗支出增加2.94%(Yang和Zhang,2018);中国农村居民因生活能源消费结构不合理产生的室内空气污染导致的医疗总支出高达1 000亿元(方黎明,2019)。然而,国内外现有关于环境污染导致医疗支出的研究主要针对的是空气污染,而鲜有文献考察水污染对居民医疗支出的影响。
近年来,尽管我国政府在水污染防治上投入了大量资源,但水环境形势仍然十分严峻。第一,水环境总体形势仍然堪忧。《2017年中国生态环境状况公报》揭示,截至2017年,全国地表水中人体不能直接接触的Ⅳ类和Ⅴ类占比高达23.8%;劣质Ⅴ类占比8.3%;全国地下水检测的结果也表明,水质为较差级和极差级的占比分别为51.8%和14.8%。第二,饮用水水质还有待改善。尽管自来水已经覆盖了中国城乡大部分居民,《2016年中国水资源公报》揭示,在监测的集中式饮用水水源地,即自来水主要水源地,2016年全年水质合格率在80%的水源地约占80.6%,这意味着约有20%的自来水水源地全年水质合格率不达标;即使在城市地区,生活饮用水水源也有近10%不达标。同时,因为输送管道老化、水塔或蓄水池缺乏维护、家庭内部劣质水管和含铅水龙头常导致自来水杂质、细菌和铅等超标。第三,农村饮用水安全问题更为严重。在农村集中供水中,净水工艺简陋、消毒设备不完善且供水设备老化,特别是在农村广泛分布的小型供水设施基本上都没有水处理和消毒设施,导致农村水质保障程度不高;而且,随着农业面源污染、生活污水和工业废水的污染日趋严重,即使在水资源相对丰富的南方,农村饮水安全工程的兴建过程也出现了难以找到合格水源的现象(张汉松,2017)。
水环境污染导致了沉重的健康负担。针对中国的研究表明,水污染增加了中国农村中老年居民的健康风险(Wang和Yang,2016;王兵和聂欣,2016);饮用水质量每恶化一个等级(共六等级)将导致中国居民的消化系统癌症死亡率增加约9.7%(Ebenstein,2012);在中国约有11%的消化系统癌症是饮用水中化学污染物所导致的(Zhang等,2010)。也有一些经济学文献揭示了其他国家水环境与健康的关系(Currie等,2013;Alsan和Goldin,2019)。但目前鲜有研究进一步分析水污染对居民医疗支出的影响。已有研究揭示,社会经济地位较低的群体不仅缺乏环境污染规避的能力,而且环境污染暴露剂量更高,故他们遭受环境污染的危害更为严重(Banzhaf等,2019),但目前鲜有研究进一步揭示他们是否因此承担了更高的医疗支出负担。
本文的基本逻辑是饮用水污染导致城乡居民的健康风险上升,从而增加了城乡居民的医疗费用开支,并进一步增加了医保基金的支出负担;由于社会经济地位较低群体更易遭受饮用水污染,因而健康受损概率更高,故因饮用水污染导致的医疗费用更高。因此,提升城乡居民饮用水安全状况,更有利于减轻社会经济地位较低群体的医疗支出负担,促进医疗费用负担公平;同时将减轻医保基金支出负担。从研究主题看,本文拓展了现有文献关于环境污染导致的医疗成本的研究视域,将现有研究从主要考察空气污染导致的医疗费用,拓展至饮用水污染导致的医疗费用,并特别关注社会经济地位较低群体是否因为饮用水污染承担了更高的医疗支出负担,且在中英文文献中首次测算了中国饮用水污染导致的总医疗费用。在研究方法上,不同于此前文献一般使用地市级或流域工业污水排放情况来间接衡量居民水污染的暴露程度,本文使用了家庭饮用水污染数据,可以直接揭示饮用水污染暴露对不同特征居民的医疗支出的影响的差异。从政策价值看,本文将为健康中国和生态文明建设等国家重大战略布局提供实证依据。本文通过对饮用水污染导致的医疗总费用和不同群体归因于饮用水污染的医疗费用的测算,将为中国水环境治理、环境扶贫以及环境卫生等领域的政策干预措施提供决策参考。
二、研究方法
(一)两部模型。在医疗支出影响因素分析中,大量居民的医疗支出为0,导致样本数据出现了归并现象,违背了随机误差项需满足正态分布的假设,标准的普通最小二乘回归方法(OLS)也不适用。为了解决这一问题,Duan(1983)提出了两部模型(Two-part model,2PM)。其中,其一为选择模型(式(1)),使用probit模型估计医疗支出是否发生,即对医疗支出大于0的概率进行建模,这里,Φ(·)是标准正态分布函数,随机扰动项uit~N(0,1);其二为支出模型(式(2)),使用OLS估计正向的医疗支出(取自然对数),这里式(2)实际上反映了在医疗支出大于0的条件下,解释变量与医疗支出的条件期望间的关系。两部模型把0和正向的医疗支出进行分离,假设是否就医和医疗支出的决策相互独立,即Cov(μit,eit)= 0(黄枫和甘犁,2010)。
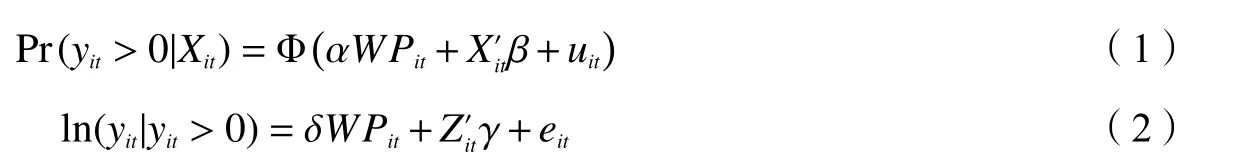
其中:yit为城乡居民发生的医疗费用,包括门诊支出、门诊报销支出、住院支出和住院报销支出;i为调查对象,t为调查年份。WPit是关键变量,是一个虚拟变量,当城乡居民家庭饮用水受污染时为1,否则为0;α和δ是最重要的参数,分别为饮用水污染对城乡居民发生正向医疗费用的概率和医疗费用支出额的影响。和是协变量向量集,含个体特征、家庭特征和社区特征等,根据文献传统和数据可得性,本文协变量有家庭是否安装自来水、是否是贫困户、收入、教育、社会地位、吸烟史、社区贫困率、是否有社区诊所或医院、性别、年龄、婚姻、家庭人口和所在省人均GDP等。
值得注意的是,本文使用了“中国劳动力动态调查”2014年和2016年两期调查数据,该数据采取轮换样本方式,2016年仅追踪约一半调查对象;同一调查对象在两年间,家庭饮用水污染情况基本没有变化;同时,由于水污染对健康的影响具有持续性,水质短期内提升对健康影响不大。由于在关键解释变量不随时间变化的情况下,难以通过固定效应模型估计其对因变量的影响(Wooldridge,2013),故我们未采用固定效应模型。我们进一步比较了随机效应模型与混合模型的预测值和样本原值的差异,结果表明使用混合模型时医疗费用的预测值的均值与样本原值的均值更接近。由于本文重点是对饮用水污染导致的医疗费用进行测算,故我们在使用两部模型的过程中,采用了混合模型方法(包括混合probit与混合OLS)。
在稳健性检验部分,考虑到可能存在内生性问题,本文还使用工具变量法进行了分析,结果表明,在本文使用的数据中,饮用水污染对医疗支出的影响受内生性严重威胁的可能性较低;针对饮用水污染并非随机分配的问题,我们使用了匹配法进行了分析,无论是系数大小还是显著性,也与上述两部模型结果非常接近;此外,我们还放松了是否就医和医疗支出的决策相互独立的假设,考虑是否就医和医疗支出的决策可能相关的一般情形,运用Heckman样本选择模型进行分析,结果也不能拒绝是否就医和医疗支出额的决策是相互独立的过程的原假设。现有医学文献也揭示了水污染损害了健康(Landrigan等,2018),而医疗支出是健康的引致需求(Grossman,1972),故我们认为家庭饮用水污染对居民医疗支出的因果效应的经济机理非常清晰,直接使用两部模型法就能揭示饮用水污染与医疗支出的因果关系。
(二)归因于饮用水污染的医疗费用:反事实框架。基于上述饮用水污染与医疗支出因果关系的认识,本文运用反事实框架来估算归因于饮用水污染的医疗费用。上文公式中系数α和δ仅反映了饮用水受污染和未受污染的群体在正向医疗费用的发生概率和医疗费用发生额上的差异,而并非归因于饮用水污染导致的平均处理效应。要获得这一效应,需要分别计算调查对象在饮用水受污染和未受污染两种状态下的医疗支出情况,两者之差即为归因于饮用水污染带来的平均处理效应,但无法同时观察到同一调查对象上述两种状态的医疗支出情况。为此,通常需要构建反事实框架(Counterfactual Framework),即假设现有饮用水受污染的群体的饮用水未受污染,预测其医疗费用,并将其与饮用水受污染情况下的医疗费用的预测值进行比较,后者与前者的差值即为归因于饮用水污染带来的医疗支出(medical expenditure attributable towater pollution)。上述方法广泛应用于医疗费用的归因测算领域。已有文献使用了该方法测算了归因于肥胖的医疗费用(Qin和Pan,2016)和归因于抑郁症状的医疗费用(Hsieh和Qin,2018)。
本文的具体计算步骤如下:(1)在通过两部模型估算参数α和δ后,将医疗费用发生的概率模型和医疗费用支出模型的拟合值代入式(3),计算出每个调查对象的医疗费用的预测值。其中:式(3)中第一部分基于式(1)计算医疗费用发生概率的拟合值,第二部分基于式(2)计算医疗费用的条件期望值,由于医疗费用采用了自然对数的方式,为了获得无偏一致估计,需要基于Duan(1983)的方法还原为原始测量单位,在本文中即为人民币元;将上述概率拟合值和转换后的医疗支出条件均值相乘,即可以生成每个调查对象医疗费用的预测值(Cameron和Trivedi,2009);(2)运用式(4)估算饮用水受污染的城乡居民的医疗费用的反事实期望值,即假设现有饮用水受污染的居民的饮用水未受污染,再次运用上述方法计算医疗费用的预测值,并运用上述同样的办法转换为原始测量单位;(3)式(3)和式(4)之差即为饮用水污染导致的医疗费用的期望值(式(5)),即归因于饮用水污染的医疗费用。
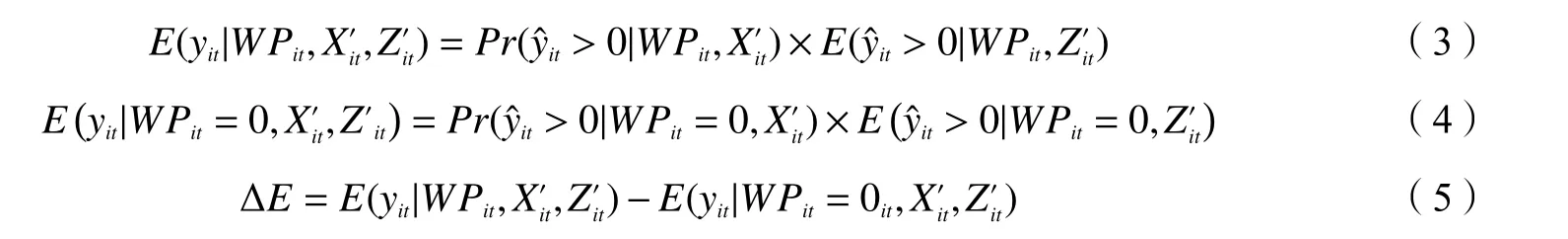
三、数据来源和变量测量
(一)数据来源。本文数据来源于中山大学社会科学调查中心2014年和2016年“中国劳动力动态调查(China Labor-force Dynamics Survey,CLDS)”,CLDS采用了轮换样本追踪方式,2016年数据既包括部分2014年访问过的劳动力个体,又包括2014年未访问过的新个体,是非平衡面板数据。该数据的样本覆盖了中国29个省市(除港澳台、西藏、海南外),具有较好的全国代表性,调查对象为15-64岁劳动年龄阶段城乡居民以及超过64岁但仍然在工作的居民。考虑到65岁以上居民存在样本选择问题,本文选择了处于15-64岁的城乡居民;通过数据清理,最终获得的有效样本量为40 269份,其中:2014年的样本量为21 309份,2016年样本量为18 960份,8 033个城乡居民是追踪调查对象。
(二)主要变量测量。因变量涉及8个医疗服务利用指标,包括过去两周是否发生门诊费用(1=是;0=否)、门诊费用是否得到报销(1=是;0=否)、过去两周门诊费用支出总额(元)、门诊费用报销额(元)、过去一年是否发生住院费用(1=是;0=否)、住院费用是否得到报销(1=是;0=否)、过去一年住院费用支出总额(元)以及住院费用报销额(元)。
核心自变量为家庭饮用水是否受污染。CLDS对家庭饮用水污染状况采取了感官测量的方法,如果家庭饮用水存在下列情况:包括闻起来有异味、喝起来有异味、颜色异常和有杂质等问题之一,则认为家庭饮用水受到污染,记为1,否则为0。在大规模住户调查中,感官测量方法能够简便快速地判断家庭饮用水是否遭受污染。尽管该变量并非使用仪器精确测量饮用水污染程度和具体污染物,但上述情况与饮用水实际污染程度密切相关,而且相对于仪器单次测量存在的误差,感官感受更能整体上反映长期饮用水质量。CLDS饮用水污染测量方法也与专家提出的判断家庭饮用水是否受污染的“看”、“闻”和“尝”的方法基本一致(刘桥斌等,2013)。
基于已有医疗费用影响因素的研究文献,本文控制变量包括家庭是否使用自来水、医疗保险的类型、是否有吸烟史、社会经济地位、人口特征和社区特征。其中,社会经济地位变量包括家庭人均收入的自然对数、是否是贫困户以及接受教育年数和主观社会阶层指标;人口特征包括是否有配偶、性别、年龄和家庭规模;社区特征包括社区贫困率(低保户和贫困户占社区总户数比例)和所在社区是否有医院或诊所,同时控制了省人均GDP(元)和调查年份。上述控制变量具体的样本特征及界定,因篇幅所限不予叙述,有兴趣者可向作者索取。
四、结果分析
(一)主要描述统计结果。我国饮用水安全状况堪忧。约有26.1%的调查对象认为家庭饮用水存在污染问题。从饮用水是否受污染的两组居民的医疗服务利用对比看,医疗服务利用的8个指标,饮用水受污染的居民均高于饮用水未受污染的居民(见表1)。可见,饮用水污染可能不仅增加了城乡居民门诊费用和住院费用支出负担,也增加了医保基金的支出负担。以住院费用为例,家庭饮用水未受污染的居民的人均住院费用为796.7元(包含医疗费用为0的居民,下同),而饮用水受污染的居民人均住院费用为1 178.1元,相当于前者的1.48倍;无论是在贫困居民还是在非贫困居民中,饮用水受污染的居民的人均住院支出均显著高于未受污染的居民。其中,在非贫困家庭中,饮用水受污染的居民的人均住院支出相当于非贫困居民的1.44倍,而在贫困家庭中,这一比值高达1.60倍。可见,贫困居民因为饮用水污染承担的住院费用负担更加沉重。

表1 主要变量定义和样本特征
(二)模型结果。表2基于两部模型考察了饮用水污染对发生门诊费用的概率、门诊费用、发生住院费用的概率和住院费用的影响。考虑到结果的直观性,对选择概率模型,文章均直接报告了边际效应。从结果可以看出,饮用水污染增加了城乡居民发生门诊费用和住院费用的概率。就边际效应而言,相对于饮用水未受污染的居民,饮用水受污染的城乡居民发生门诊费用的概率增加了0.018,由于城乡居民过去两周发生门诊费用概率的样本均值为0.051(见表1),故因饮用水污染增加的门诊概率相当于样本均值的35%(即0.018/0.051=0.35)。就住院而言,饮用水受污染导致城乡居民年发生住院费用的概率增加了0.012,这相当于住院概率样本均值0.062的19%(即0.012/0.062=0.19)。可见,饮用水污染导致城乡居民发生门诊费用的概率和住院费用的概率大幅度增加。在发生门诊费用和住院费用的条件下,饮用水是否受污染对医疗费用支出额没有显著影响。可见,饮用水污染主要是通过增加城乡居民使用门诊服务和住院服务的概率来影响最终的医疗费用的。
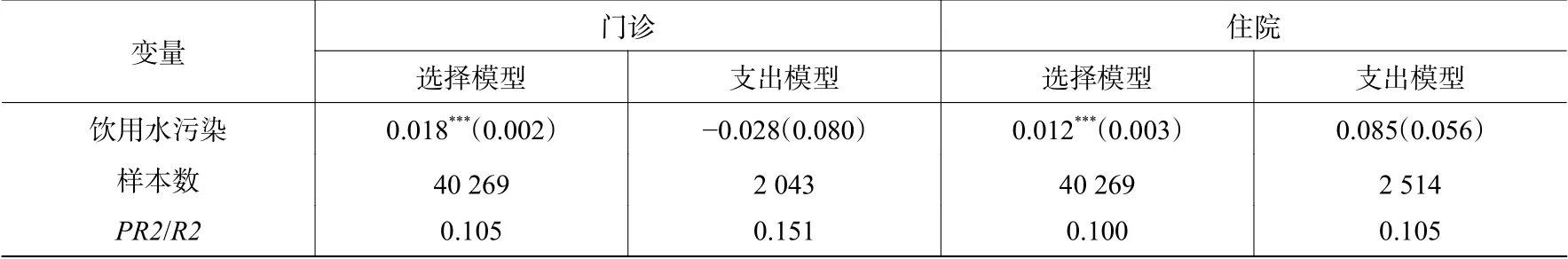
表2 饮用水污染对医疗费用的影响
与已有的医疗费用归因测算文献一样(Qin和Pan,2016;Hsieh和Qin,2018),我们并没有控制调查对象的健康状况。控制变量并非多多益善,如果把受关键自变量影响的变量纳入模型,会导致关键自变量的估计偏误(Angrist和Pischke,2009)。在表2模型中,饮用水污染通过影响健康状况这个中介因素从而影响医疗支出,如果把健康状况纳入模型,同样会导致无法正确估计出水污染对医疗费用的影响。实际上,当我们加入自评健康状态(包括非常健康、健康、一般、不健康、非常不健康5种状态)后,在门诊和住院概率模型中,饮用水污染的系数的点估计值分别为0.012和0.005,分别在现有点估计值的基础上下降了33%和58%;但对门诊费用和住院费用支出额的影响仍然不显著。可见,如果加入自评健康,将造成因饮用水污染导致的门诊概率和住院概率的严重低估;同时,也揭示了饮用水污染主要是通过影响健康这个中介因素,从而间接影响医疗支出的。
表3进一步考察了饮用水污染对参加社会医疗保险,包括城镇职工基本医疗保险、城镇居民基本医疗保险以及新农合在内的城乡居民的门诊报销费用和住院报销费用的影响,因此表3不包括未参加社会医疗保险的城乡居民。与上述总费用模型结果基本一致,饮用水污染不仅显著增加了门诊费用和住院费用获得报销的概率,而且增加了住院后的住院费用的报销额。就边际效应而言,饮用水污染导致门诊费用和住院费用获得报销的概率分别增加了0.011和0.014,这分别相当于门诊报销和住院报销概率的样本均值(见表1)的34.7%(即0.11/0.03)和22.6%(即0.014/0.062)。入住医疗机构后,饮用水受污染的城乡居民的住院报销费用比未受污染的家庭高出12%。可见,饮用水污染不仅增加了城乡居民发生门诊费用和住院费用的概率,而且增加了门诊费用和住院费用获得报销的概率以及入住医疗机构后住院报销费用的支出,从而增加了医保基金支付的负担。

表3 饮用水污染对报销医疗费用的影响
(三)饮用水污染导致的医疗费用测算。在城乡居民发生的总医疗费用和获得报销的医疗费用中,因饮用水污染导致的医疗费用有多高?不同特征群体因饮用水污染发生的医疗费用和报销费用有何差异?在表4和表5中,我们将分别测算在不同特征群体的医疗费用和获得报销的医疗费用中,归因于饮用水污染的费用的均值,即归因费用,并在此基础上进一步测算了上述归因费用占相对应群体的医疗费用的预测值的比例,即为归因比。①基于公式(3)-(5)计算,stata15.0中详细计算过程略,感兴趣读者可向作者索取。总体而言,城乡居民因饮用水污染导致的医疗费用的归因比,以及饮用水污染导致的报销的医疗费用的归因比都较高,而且,从不同群体的人均医疗费用的对比看,社会经济地位较低的群体归因于饮用水污染的费用更高。
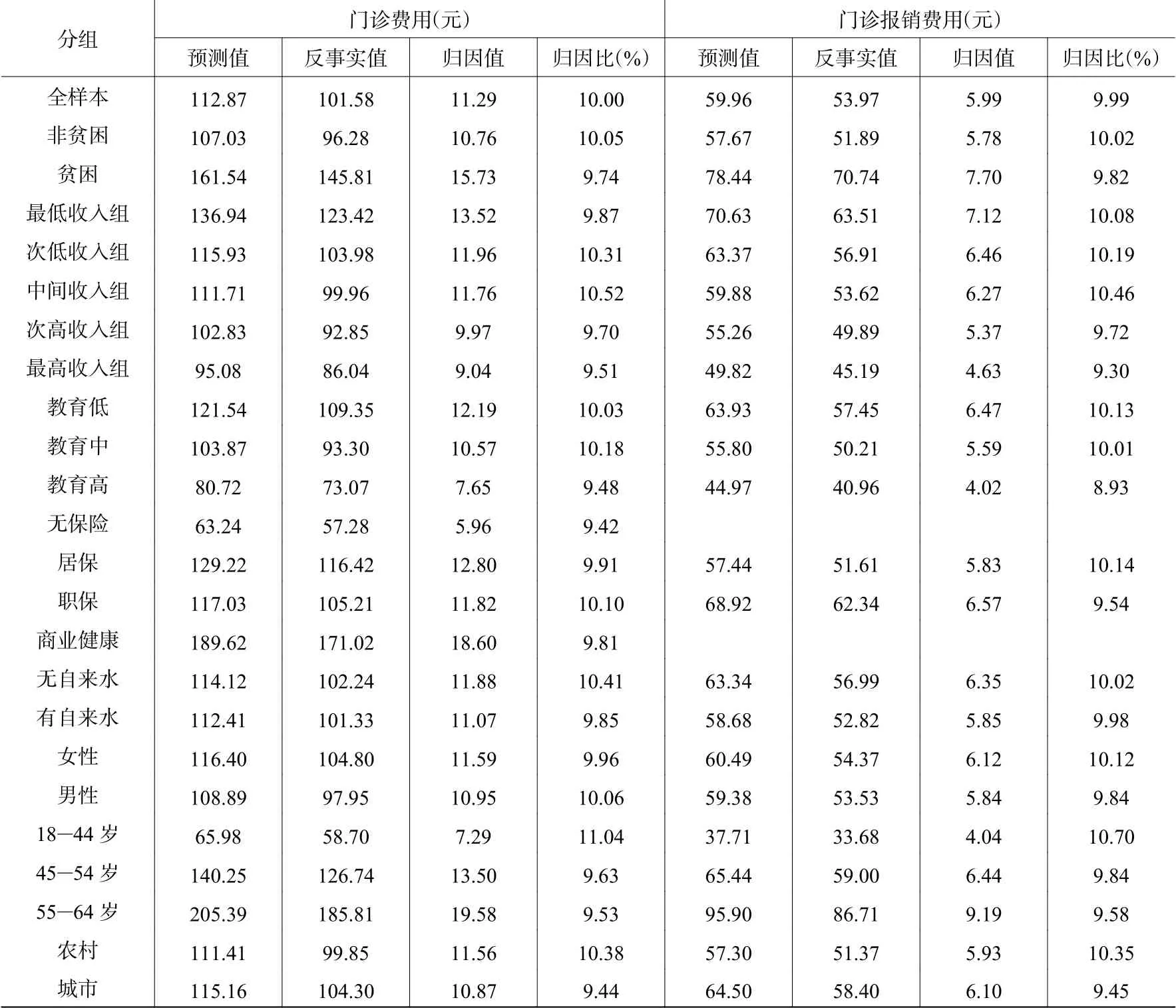
表4 饮用水污染导致的门诊费用

表5 饮用水污染导致的住院费用

续表5 饮用水污染导致的住院费用
从全样本结果看,在城乡居民的人均门诊费用中,归因于饮用水污染的费用约为11.29元,在人均报销的门诊费用中,归因于饮用水污染的费用约为5.99元,两者的归因比均约为10%,即在人均门诊费用和医保基金人均报销的门诊费用中,约有10%是由于饮用水污染所导致的。从不同社会经济地位群体对比看,社会经济地位较低的居民人均归因于饮用水污染的医疗费用更高。以贫困和非贫困居民为例,在城乡贫困居民的人均门诊费用和人均报销的门诊费用中,归因于饮用水污染的费用分别为15.73元和7.70元,而在非贫困居民中分别为10.76元和5.78元,贫困居民门诊费用中归因于饮用水污染的人均费用相当于非贫困居民的1.46倍。考虑到城乡和省份之间收入存在较大的差异,本文在分城乡和省的基础上对收入进行五等分,结果同样表明,随着收入等级的上升,城乡居民的门诊费用和报销的门诊费用中归因于饮用水污染的人均费用呈现下降趋势。教育也呈现同样的特征,在人均门诊费用中,低教育水平群体归因于饮用水污染的人均费用更高。如教育水平在初中及以下者,门诊支出中归因于饮用水污染的人均费用为12.19元,而大专及以上群体仅为7.65元,前者相当于后者的1.6倍。从不同医保类型的居民来看,相对于未参保者,参保者人均门诊费用中归因于饮用水污染的费用相对更高。从是否使用自来水看,在未使用和使用自来水的城乡居民的人均门诊支出中,归因于饮用水污染的费用分别为11.88元和11.07元,归因比均约为10%,两者相当接近。可见,即使使用自来水,但饮用水受污染仍然导致了较高的医疗支出。就城乡对比看,农村居民归因于饮用水污染的人均门诊费用和归因比均高出城市居民,但归因于饮用水污染的获得报销的人均门诊费用则少于城市居民,这意味农村居民因为饮用水污染遭受的门诊支出负担更重。
从全样本结果看,在城乡居民的人均住院费用和人均报销的住院费用中,归因于饮用水污染的费用分别约为60.69元和50.53元,归因比分别约为7.46%和8.89%,即在城乡居民的人均住院费用和人均报销的住院费用中,分别约有7.5%和9.0%是由饮用水污染所导致的。从不同社会经济地位群体对比看,与门诊费用的结果相一致,社会经济地位较低的居民的人均归因于饮用水污染的住院费用均相对更高。以贫困和非贫困居民为例,在城乡非贫困居民的人均住院费用和人均报销的住院费用中,归因于饮用水污染的费用分别约为62.4元和49元,归因比分别为7.44%和8.86%,而贫困居民分别为83.78元和64元,归因比分别为7.62%和9.08%;贫困居民人均归因于饮用水污染的住院费用相当于非贫困居民的1.34倍。从收入五等分结果看,随着收入的增加,在城乡居民人均住院费用和人均报销的住院费用中,归因于饮用水污染的费用也呈现下降趋势,其中:最低收入群体上述费用中归因于饮用水污染的人均费用分别为77.6元和62.1元,而最高收入群体分别约为52.3元和39.4元,前者分别相当于后者的1.48倍和1.57倍。教育也呈现同样的特征,在人均住院费用中,低教育水平群体归因于饮用水污染的人均费用相对更高。如在教育水平为初中及以下群体的人均住院费用中,归因于饮用水污染的费用约为68.3元,而大专及以上高教育群体约为48.2元,前者相当于后者的1.42倍。从是否使用自来水看,在未使用和使用自来水的城乡居民的人均住院费用中,归因于饮用水污染的费用分别约为65.7元和64.3元,归因于饮用水污染的获得报销的住院费用人均都约为50元,两个群体相应的归因比也相当接近。可见,与门诊归因医疗费用的结果相一致,即使使用自来水,但饮用水受污染仍然导致了较高的住院费用和住院报销支出。就城乡对比看,尽管城市居民归因于饮用水污染的人均住院支出和人均住院报销费用更高,这可能是因为城市医疗成本更高,但农村居民的归因比更高,这意味从归因比看,农村居民因饮用水污染承担的医疗支出负担更重。
(四)饮用水污染导致的全国总医疗费用。表4和表5测算结果表明,尽管不同特征的城乡居民因为饮用水污染导致的医疗费用的绝对值存在较大差异,但相对值,即归因比相对较为稳定。鉴于上文估算使用的数据不包括0-14岁以及65岁以上城乡居民,为了粗略估算我国城乡全年龄段居民因为饮用水污染导致的医疗费用,下文假设0-14岁以及65岁以上居民因饮用水污染导致的医疗费用的归因比与上述全样本归因比一致。表4和表5结果表明,样本门诊费用和住院费用分别约有10.0%和7.5%是由于饮用水污染导致的;2016年全国门诊总费用和住院总费用分别为19 552亿元和19 557亿元,将其与上述归因比相乘,我们就可以粗略估算出全国城乡居民因为饮用水污染导致的门诊总费用和住院总费用的点估计值分别约为1 955亿元和1 459亿元,两者合计约3 400亿元(见表6)。2016年全国卫生总费用为46 344.9亿元,故饮用水污染导致的医疗总费用约占全国卫生总费用的7.4%。根据样本数据,城乡参保居民门诊费用和住院费用补偿比例(报销总费用/医疗总费用)分别为29.2%和60.1%,我国社会医疗保险参保率95%(国务院新闻办公室,2017),据此我们可以进一步粗略估算出因为饮用水污染导致的全国门诊报销总费用和住院报销总费用的点估计值分别约为542亿元和993亿元,两者合计约1 534亿元,即2016年全国医保基金因为饮用水污染支出高达约1 500亿元。2016年中国新农合和城镇基本医疗保险基金合计支出约12 130亿元,①2016年中国新农合基金支出约1 363.6亿元,基本医疗保险支出约10 767.1亿元,两者合计约12 130亿元,分别来源于2017年《中国卫生与计划生育统计年鉴》和《中国统计年鉴》,并加总。这意味着中国约有12%的医保基金支出(即1500/12130)是由饮用水污染所导致的。
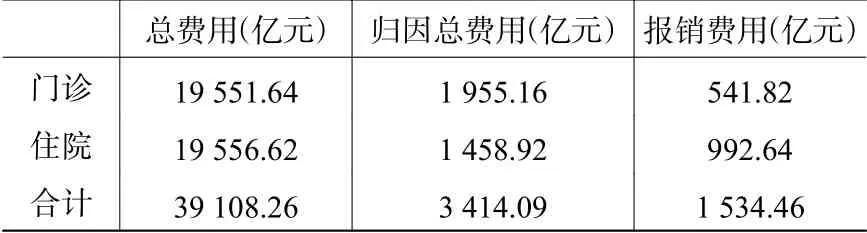
表6 饮用水污染导致的全国医疗总费用
(五)稳健性检验。针对可能存在的内生性、非随机性、样本选择和城乡异质性问题,我们分别采用了工具变量法、匹配法、样本选择模型和城乡分开分析等策略进行了稳健性检验。总体而言,上文对归因于饮用水污染的医疗费用的分析是可靠的。
1. 可能的内生性问题及其应对。首先,内生性问题可能源于居民医疗支出对饮用水污染存在反向影响:居民的医疗支出状况可能影响居民饮用水使用决策,如使用纯净水和加装净水设施等,从而改变了家庭饮用水污染的暴露风险。其次,内生性问题可能源于遗漏变量偏差。为此,在上文分析中我们控制了社区经济状况和省级人均GDP,以控制地方经济发展对环境污染及医疗支出的可能影响;并进一步控制了调查对象的社会经济状况和健康行为等诸多个体特征以及社区特征。但仍然可能存在一些不可观测的变量,如风险偏好、个人环境健康知识和水污染规避能力等,这些变量可能同时影响居民饮用水污染的风险暴露剂量和居民的医疗支出状况。
借鉴已有研究(王兵和聂欣,2016),我们将地区历史工业污水排放量作为居民遭受水污染的工具变量,即引入2011-2013年和2013-2015年各省年人均工业污水排放量分别作为2014年和2016年城乡居民饮用水污染的工具变量。第一,该变量与作为内生变量的家庭饮用水污染变量强相关:工业污水排放是导致我国水污染的主要原因之一(Ebenstein,2012),工业污水排放通过影响家庭水污染水平进而影响家庭医疗支出的经济机理是非常清晰的;工具变量的2SLS回归的第一阶段估计结果也显示,在控制协变量的情况下,省年人均污水排放量均在1%水平上与城乡居民饮用水受污染的概率显著正相关,且通过弱工具变量检验。①详细过程及下文Durbin-Wu-Hausman(DWH)的检验结果略,感兴趣的读者可向作者索取。第二,该变量具有外生性:人均工业污水排放量使用了过去3年的省级层面的平均值,可以认为其外生于居民当前的医疗消费决策;有研究指出,如果工具变量与原方程的扰动项不相关,则将工具变量引入原方程进行估计,工具变量的估计系数从理论上讲应该不显著,这在一定程度上能够佐证工具变量的外生性(孙圣民和陈强,2017),我们将上述工具变量放入文章涉及的选择模型和支出模型时,该工具变量均不显著(p>0.10),这进一步佐证了本文使用的工具变量外生于居民当前的医疗消费行为。
使用工具变量法的前提是饮用水污染是内生解释变量。我们将省级多年人均污水排放量作为工具变量,无论是在选择模型中还是在支出模型中,Durbin-Wu-Hausman(DWH)检验的p值均大于0.10,即检验结果不能拒绝饮用水污染是外生的原假设。这表明在本文使用的数据中,内生性问题并不严重。故表2和表3的分析结果受内生性问题严重影响的可能性较小。
2. 非随机性问题及应对。完全随机化实验是因果效应估计的黄金标准,但社会问题的研究通常难以达到完全随机的要求。在本文中饮用水是否受污染也不是随机分配的。匹配方法的基本原理就是针对处理组个体,在控制组中寻找与其特征相似的个体进行匹配,并用控制组个体的结果来估计处理组个体的反事实结果,匹配后处理组与反事实组的期望值的差异即为处理效应(Morgan和Winship,2015)。我们使用了倾向指数匹配、1∶2近邻匹配和aipw逆概加权三种常见的匹配方法对饮用水污染对医疗支出的影响再次进行分析。已有学者对上述方法的基本原理进行了详细介绍(赵西亮,2017)。从选择概率模型结果看,无论是系数大小还是显著程度均与表2和表3的结果基本一致,以门诊选择概率模型为例,倾向指数法和逆概加权法的系数的点估计值均为0.018,与表3相同。就费用模型而言,除了针对住院费用使用逆概加权法时具有弱显著性外(p=0.084),其他情况下饮用水污染对门诊费用、住院费用、门诊报销费用均无显著影响(p>0.30),这也与表2和表3结果基本一致;而在住院报销费用模型中,除了近邻匹配法仅具有边缘显著性外(p=0.144),在其他两种方法中,饮用水污染均显著增加了住院费用支出(p<0.05),这与表3中饮用水污染对住院报销费用具有弱显著性影响的结果基本一致。可见,表2和表3的结果受非随机分配问题的影响较小,这进一步佐证了其结果的稳健性(见表7)。

表7 匹配法结果
使用匹配方法需要满足条件独立性假设,在本文中即为控制一系列可观测协变量后,饮用水是否遭受污染独立于医疗支出行为。工具变量法估计的结果表明在本文使用的数据中,饮用水污染的内生性问题并不严重,我们可以认为其基本满足了条件独立性假设。我们还对协变量进行了平衡性检验,结果表明匹配后绝大部分协变量标准化平均值的差异基本接近0,方差比接近1,这意味着满足了使用匹配法对共同区间的要求。
3. 样本选择、异质性及应对。上文使用两部模型的前提是第一部分和第二部分是相互独立的,为了检验上述假设,我们进一步采用Heckman样本选择模型分析了饮用水污染对城乡居民医疗费用的影响。结果表明,在医疗费用及其报销费用模型中,lambda值均不显著(p>0.5),故我们不能拒绝上述两部模型中选择模型和支出模型是相互独立的假设,表2和表3采用的两部模型是合理的。考虑到中国城乡之间的饮用水污染状况和经济社会发展存在较大差异,饮用水污染对城乡居民医疗费用的影响机制可能存在较大的异质性,我们进一步分城乡考察了饮用水污染对医疗费用的影响,结果仍然与表2基本一致,在城市和农村饮用水污染均显著增加了发生门诊和住院费用的概率,仍然对城乡居民门诊费用和住院费用的发生额无显著影响。
五、结论与政策意义
本研究使用微观调查数据,实证考察了饮用水污染对中国城乡居民医疗费用和医保基金支出负担的影响,并测算了不同特征的城乡居民因为饮用水污染导致的医疗费用支出负担情况,结果发现:(1)饮用水污染主要是通过增加城乡居民门诊和住院的概率增加了其医疗费用支出;同时,饮用水污染也增加了城乡居民门诊报销和住院报销费用支出,从而增加了医保基金负担。(2)在城乡居民的门诊费用和门诊报销费用中,约有10%的费用是饮用水污染所导致的;在住院费用和住院报销费用中,分别约有7.5%和8.9%的费用是由饮用水污染所导致的。(3)相对于社会经济地位较高的城乡居民,社会经济地位较低的城乡居民,包括农村、低收入、低教育水平和贫困家庭承担的因饮用水污染导致的门诊费用和住院费用支出更高。其中:城乡贫困居民因饮用水污染导致的人均门诊费用和住院费用分别相当于非贫困居民的1.46倍和1.34倍。(4)2016年全国城乡居民因饮用水污染导致的总医疗费用合计约3 400亿元,相当于当年全国卫生总费用的7%;医保基金因为饮用水污染支出约1 500亿元,相当于当年全国医保基金总支出的12%。
本文研究结论具有多重价值。对城乡居民而言,过高的医疗支出是城乡居民贫困风险的主要来源之一,而由于贫困和低收入居民更容易遭受包括饮用水污染在内的环境污染,环境污染也使得他们面临着更为沉重的医疗支出负担。国外已有研究揭示,加强水环境治理,改善饮用水安全能够降低居民的健康风险,而且边缘群体获得了更高的健康回报(Alsan和Goldin,2019)。因此,在中国扶贫过程中,要重视改善城乡居民,尤其是贫困和低收入居民的饮用水安全,加强水环境治理,并进而加强整个生态环境治理,通过生态文明建设推动健康中国建设和精准扶贫,这不仅有助于巩固我国的扶贫成果,也有助于促进医疗费用负担的公平性,从而有助于推动我国生态文明、健康中国和精准扶贫等多个战略布局目标的实现。对医保基金和公共财政而言,城乡居民因饮用水污染导致的医保基金支出负担就高达1 500亿;同时,中国政府还承担了新农合、城镇居民基本医疗保险和城乡医疗救助等社会保障项目最主要的筹资责任。因此,可以考虑把部分排污费用和环境税作为专项资金划拨入医保基金中,以缓解医保基金可能出现的债务危机。对公共卫生和水利部门而言,要加强自来水水源地和自来水输送过程中的污染治理,维护和促进饮用水安全。

