椎旁神经阻滞麻醉对老年乳腺癌患者麻醉效果与免疫炎性反应影响
张华 靳红绪
(衡水市人民医院麻醉科,河北 衡水 053000)
乳腺癌根治术是乳腺恶性肿瘤的常见手术方法〔1〕。既往对于乳腺癌根治术常用麻醉方法有气管内全身麻醉、静脉复合麻醉、硬膜外阻滞麻醉等方法,但麻醉与手术创伤应激对患者机体影响较大。有研究〔2〕指出全麻方法下行乳腺癌根治术可以显著增加肿瘤患者的手术应激与免疫炎性反应,造成患者血流动力学稳定性下降,围术期不良临床事件发生率增加,继发性脏器炎性损伤程度增加,多发性脏器功能损伤概率升高。同时,对于机体免疫功能也影响显著,患者术后远隔脏器转移风险增加。胸椎旁神经阻滞与后间隙神经阻滞为乳腺肿块局部麻醉方法。胸椎旁神经阻滞麻醉多用于穿刺点周围单侧节段性神经阻滞,既往多用于乳腺局部肿块的切除或者胸腔镜等手术麻醉。本研究拟探讨椎旁神经阻滞麻醉对老年乳腺癌患者围术期血流动力学及免疫炎性反应水平的影响。
1 资料与方法
1.1对象 选择2016年1月至2018年1月衡水市人民医院诊治的老年乳腺癌患者160例。入选标准:乳腺癌诊断均经过术前穿刺病理诊断证实或术前患者有典型乳腺癌影像学证据。排除标准:①伴严重心肺慢性疾病病史;②伴严重肝肾功能不全;③既往有酗酒或吸毒,精神疾病史;④ 手术期间发生严重不良临床事件者,如休克、心搏骤停等。本研究符合医学伦理学标准,经医院伦理委员会批准,所有治疗获得患者及家属的知情同意。
1.2分组 入组患者按照入院先后顺序以信封法随机分为观察组与对照组,每组80例。对照组给予全麻,观察组在对照组基础上给予全麻复合胸椎旁神经阻滞麻醉,术后均采用静脉自控镇痛。两组一般临床资料差异无统计学意义(P>0.05),具有可比性,见表1。
1.3麻醉方法 入组患者均于术前给予右侧颈内静脉穿刺置管。行右侧桡动脉置管,术中给予有创血压监测。采用多功能监护仪监测心率(HR)、氧饱和度等参数变化。
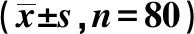
表1 两组基线资料比较
1.3.1全麻方法 采用气管内插管麻醉,两组患者均给予丙泊酚1 mg/kg、咪达唑仑0.05~0.10 mg/kg、舒芬太尼0.5 μg/kg、顺式阿曲库铵0.15~0.20 mg/kg进行麻醉诱导。呼吸机参数:潮气量6~12 ml/kg,呼吸频率12~14次/min,吸呼比1∶2,控制PetCO235~40 mmHg。麻醉维持采用静脉泵入丙泊酚50~75 μg/(kg·min)、顺式阿曲库铵2~3 μg/(kg·min),维持血压波动范围在术前±30%,间断静脉注射芬太尼0.05~0.10 mg进行麻醉维持,术后静脉自控镇痛泵采用舒芬太尼。
1.3.2胸椎旁神经阻滞麻醉 患者取侧卧位,选择患侧所在肋间距脊柱中线1.5~2.0 cm椎旁间隙为穿刺点,常规局部消毒,1%利多卡因局部浸润麻醉。超声引导下穿刺,采用美国GE A-200E型彩色超声多普勒诊断仪,探头频率7.5 MHz,超声探头与脊柱垂直,获得肋骨、横突、肋横突韧带组成的三角形椎旁间隙图像,使用20G局麻穿刺针在超声实时引导下进入椎旁间隙,回抽无血后,0.5%罗派卡因15~20 ml注射于指定区域中,15 min后开始全身麻醉。
1.4观察指标 观察两组围术期术前(T0)、麻醉后30 min(T1)、麻醉后1 h(T2)、气管插管拔管前10 min(T3)、拔管后10 min(T4)、拔管后2 h(T5)等不同时间点的收缩压(SBP)、舒张压(DBP)、HR变化。采用GE 380X型多功能监护仪检测HR,SBP与DBP检测采用深圳新诺BSM-3500有创血压监护仪。
1.5检测方法 手术前与术后2 h,抽取静脉血5 ml,置入抗凝管内混匀,3 000 r/min离心15 min,取上清液,置-20℃冰箱备用。采用免疫比浊法检测外周血超敏C-反应蛋白(hs-CRP),酶联免疫吸附试验检测血清白细胞介素(IL)-6,放射免疫法检测血清肾素活性、去甲肾上腺素水平,试剂盒由上海万迈生物技术公司提供,严格按照说明书进行操作。采用流式细胞仪分析外周血T淋巴细胞亚群CD4+、CD4+CD25+T淋巴细胞数量变化。
1.6统计学分析 采用SPSS21.0软件,计量资料采用t检验,计数资料使用χ2检验。
2 结 果
2.1两组围术期血流动力学变化 两组T0 SBP、DBP与HR水平差别无统计学意义(P>0.05);麻醉后30 min(T1)、1 h(T2)、拔管前10 min(T3)、拔管后10 min(T4)、拔管后2 h(T5)观察组SBP、DBP、HR变化较术前有所下降,但下降幅度较小,与对照组比较,同时间点两组差异有统计学意义(P<0.05),见表2。
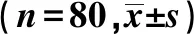
表2 两组围术期SBP、DBP与HR变化
与T0比较:1)P<0.05;与对照组比较:2)P<0.05
2.2两组血清IL-6与hs-CRP水平比较 术前,两组血清hs-CRP、IL-6水平差异无统计学意义(P>0.05)。术后,两组血清hs-CRP、IL-6水平明显上升,与术前比较差异有统计学意义(P<0.05);观察组变化幅度明显小于对照组,两组比较差异有统计学意义(P<0.05),见表3。
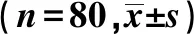
表3 两组血清IL-6与hs-CRP水平比较
2.3两组肾素与去甲肾上腺素水平比较 术前,两组血清肾素、去甲肾上腺素水平差异无统计学意义(P>0.05)。术后,两组血清肾素、去甲肾上腺素水平明显上升,与术前比较差异有统计学意义(P<0.05);观察组变化幅度明显小于对照组,两组比较差异有统计学意义(P<0.05),见表4。
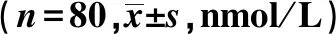
表4 两组肾素活性和去甲肾上腺素水平比较
2.4两组外周血T淋巴细胞亚群数量变化 术前,两组外周血CD4+、CD4+CD25+T淋巴细胞数量差异无统计学意义(P>0.05)。术后,两组外周血CD4+CD25+T淋巴细胞水平明显上升、CD4+水平明显下降,与术前比较差异有统计学意义(P<0.05);并且观察组变化幅度明显小于对照组,两组比较差异有统计学意义(P<0.05),见表5。
表5 两组外周血T淋巴细胞亚群数量变化
3 讨 论
全身麻醉或静脉复合麻醉下行乳腺癌根治术是目前常见的手术麻醉方法,但围术期患者多伴有剧烈的血流动力学波动,血流动力学紊乱导致相继出现术中补液量增多,脏器功能负荷增加,术后患者呼吸功能恢复不全及心、肾等脏器继发性炎性损伤程度增加,多发性脏器功能不全或衰竭发生率增高〔3〕。特别对于老年高龄乳腺癌患者,既往多伴有高血压、糖尿病、冠心病等程度不同的基础疾患,脏器功能储备负荷显著下降。在创伤、手术应激等刺激下,患者脏器功能水平显著减退,继发多脏器功能损伤或衰竭发生率增加,围术期临床不良事件风险加大。且围术期继发不良事件也显著影响了患者术后痊愈康复计划,导致后继的临床治疗计划受阻,严重影响预后。同时,也有研究〔4〕显示严重的手术应激与创伤也显著影响患者的免疫功能,部分患者术后存在暂时性免疫功能抑制状态,患者免疫调节失衡,机体免疫功能下降,恶性肿瘤细胞免疫逃匿现象增加,导致术后远隔脏器转移复发率上升。
局部麻醉多用于小范围内乳腺肿块切除,其局部止痛效果较好,对于机体干预影响程度较小,脏器功能负荷影响较轻。临床上常用的乳腺肿瘤切除局麻方法有乳腺后肋间神经阻滞与胸椎旁神经阻滞,两种方法均属于连续周围神经阻滞技术,对于患者生理干预较小、局部止痛效果较好,可显著减轻麻醉或手术创伤引起的应激反应。乳腺后肋间神经阻滞将麻醉药物推注到乳腺后间隙,迅速作用于乳腺支配神经,可以起到快速麻醉效果。其临床优点在于药物分布快、局部麻醉药物剂量较小、麻醉风险低等。椎旁神经阻滞是将麻醉药物局部注射,阻断脊髓背根神经节神经传导,迅速控制炎性反应,阻断痛觉传导的神经传导通路。既往研究〔5〕显示椎旁神经阻滞传导可迅速控制急性疼痛,用于腰椎间盘突出或带状疱疹后遗神经痛及癌性神经痛的治疗。胸椎旁间隙为肋骨头与颈之间的楔形间隙,内有脊神经、肋间神经背支与腹支及交感干。近年来,有研究〔6〕显示椎旁神经节阻滞复合静脉麻醉或硬膜外麻醉用于乳腺癌根治术可以有效防治手术应激,减少免疫炎性反应,但临床多应用于局部良性乳腺肿块切除或胸腔镜手术治疗等领域。椎旁神经阻滞复合全麻对于老年乳腺癌患者围术期免疫炎性应激损伤的影响尚缺乏研究。
手术应激、疼痛刺激可以导致围术期心率、血压显著波动,努力控制术中生命体征波动幅度在合理的±30%范围内是降低围术期不良临床事件风险的基本要求。乳腺癌术中牵拉、疼痛刺激等因素可以导致交感神经-醛固酮系统兴奋性增加,血清肾上腺素与去甲肾上腺素水平显著升高,引起围术期血流动力学显著变化〔7〕。本研究结果发现,术后观察组反映血清交感神经兴奋性的激素水平升高幅度减少,反映了术中手术应激创伤较小,表明椎旁神经阻滞复合全麻可以显著下调手术创伤应激,减少围术期血流动力学变化波动幅度,对于积极防治围术期临床不良事件具有重要意义。hs-CRP是机体非特异性蛋白,主要由肝脏分泌;IL-6是重要的促炎因子,二者的血清学水平一定程度上反映了机体氧化应激与炎性细胞介质水平,也是临床手术创伤造成继发性远隔脏器功能损伤的重要评价指标。既往研究〔8,9〕显示血清中hs-CRP与IL-6水平越高,机体炎性应激与细胞介质爆发程度越严重,继发远隔脏器功能损伤越显著。本研究结果显示椎旁神经阻滞复合全麻可以显著降低围术期炎性应激反应,减少继发性远隔脏器功能损伤,特别对于老年患者,显著提高了手术应激与脏器储备能力。既往有研究〔10,11〕显示,手术创伤与麻醉应激可以导致中晚期乳腺癌患者出现免疫机制失衡,表现为CD4+T淋巴细胞数量下降,CD4+CD25+T淋巴细胞数量上升,机体处于免疫抑制状态。而免疫抑制失衡可以导致肿瘤细胞出现免疫逃逸,造成远隔器官继发转移率升高。研究〔12〕显示椎旁神经阻滞复合全麻可以显著解除老年乳腺癌患者术后免疫抑制状态,可能在一定程度上减少肿瘤细胞转移复发率。既往椎旁神经阻滞麻醉多在盲探下操作,主要依靠术者手感与体表定位确定椎旁间隙,对于操作者个人技术动作要求较高,穿刺失败率约在15%,一定程度上限制了其临床应用。随着床旁超声引导麻醉操作技术的改进,超声引导技术已经广泛应用于区域神经阻滞领域,具有较好的直观性,缩短了麻醉时间,提高了阻滞效果。
综上所述,胸椎旁神经阻滞复合全麻用于老年乳腺癌根治术患者可以有效防治手术应激,减少免疫炎性损伤,保证围术期血流动力学稳定。

