H型高血压2.0 — 药物研发与脑卒中精准预防
张朝当,徐希平,
(1.深圳奥萨制药有限公司,广东 深圳518057;2.南方医科大学国家肾脏病临床研究中心,广东 广州 510515)
脑卒中是中国居民的第1死因,我国人群每16秒钟即有1人死于脑卒中,脑卒中具有高死亡率、高发病率、高复发率和高致残率等特性,存活人群大部分患有不同程度的残疾,是因病致贫和因病返贫的主要因素[1-2]。H型高血压是中国脑卒中高发的重要危险因素,针对此类疾病研发的依那普利叶酸片在控制H型高血压的同时可降低脑卒中的发病风险,2018年批准的氨氯地平叶酸片可克服依那普利叶酸片造成的干咳和降压效果一般的问题,丰富了H型高血压患者的用药选择。Zhao等[3]研究显示,亚甲基四氢叶酸还原酶(methylenetetrahydrofolate,MTHFR)677 CC/CT基因型人群脑卒中风险随血浆同型半胱氨酸(homocysteine,Hcy)的升高而升高,MTHFR677 TT基因型人群脑卒中风险高,但与Hcy水平无显著相关性;依那普利叶酸片显著降低MTHFR677 CC/CT基因型且基线Hcy高分位水平人群的脑卒中风险,但TT基因型人群中脑卒中风险降低主要体现在Hcy最低分位水平的受试者; TT基因型患者可能需要更高剂量的叶酸或需要联用Hcy代谢通路上的其他治疗药物以弥补MTHFR基因突变造成代谢酶活性低的不足,这是目前H型高血压领域有待研究的问题之一。目前,H型高血压定义为伴有血浆同型半胱氨酸升高(10 μmol·L-1)的原发性高血压,尚无按不同基因人群和老年人群进行精准化细分治疗的规范,同时围绕Hcy通路仍有挖掘新治疗方法的潜力,也是H型高血压亟待探索实现脑卒中精准预防的方向,即H型高血压2.0。鉴于目前脑卒中的预防形势严峻,而关注预防脑卒中,治疗H型高血压的药物研究甚少,本文就H型高血压的成因、研发历程、目前进展和未来有待研究探索的领域进行综述,以期为相关研究与临床诊治提供参考。
1 H型高血压与中国脑卒中高发的相关性
1.1 中国脑卒中的总体状况与危险因素
《柳叶刀》发表的数据显示,目前中国是全世界脑卒中发病率最高的国家[4-5]。自2008年发布《全国第3次死因回顾抽样调查报告》以来,脑卒中死亡率一直高居第1(见表1)[1,6]。目前,中国脑卒中发病率为345/100 000,且仍以每年8.3%的速度增长。截至2016年,40岁及以上中国脑卒中患者人数高达1 200多万,1年后脑卒中复发率高达17.1%,2017年约有196万人死于脑卒中[2]。

表1 1990、2004—2005、2017年中国居民前5位死因Table 1 Top 5 leading causes of death in China in 1990, 2004-2005 and 2017
中国的脑血管疾病各项防治指南与报告均指明,脑卒中的危险因素包括高血压、血脂异常、血浆Hcy升高、心脏病、糖尿病、颈动脉狭窄、吸烟、过量酒精摄入、肥胖、体力活动不足等,这些危险因素可以归因中国94.3%的脑卒中,分别归因95.2%的缺血性脑卒中和90.7%的出血性脑卒中[6-9]。其中,不可干预的因素有年龄、种族、性别、家族史等;可干预的危险因素有高血压、吸烟、糖尿病、房颤、心脏病、血脂异常、高Hcy和营养等。《中国脑卒中防治报告2018》指出,脑卒中的一级预防是降低脑卒中发病率的根本措施[6]。
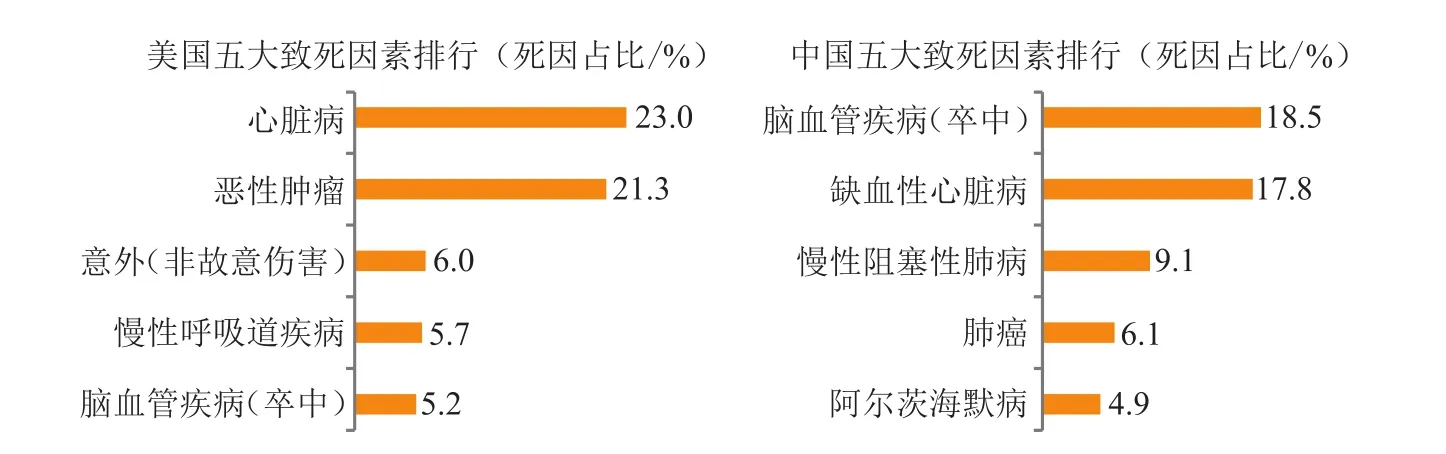
图1 美国与中国的前五大致死疾病因素Figure 1 Top 5 leading causes of death in the United States and China
我国心血管疾病总发病率和死亡率超过许多发达国家,其中脑卒中死亡率明显高于发达国家,而冠心病死亡率低于多数发达国家[10-11](见图1),脑卒中已成为居民首位死因,其发病率是冠心病的5倍[12]。相比之下,2017年美国致死疾病因素中,心脏病为首位死因,脑卒中为第5位死因[10],脑血管疾病死亡人数仅占总死亡人数的5.2%,过去30年中下降70%,而我国脑卒中死亡率在过去20年间呈持续上升趋势[13-14]。
1.2 中国人群脑卒中危险因素特点
脑卒中的发病具有人种差异。包括中国13个人群的亚太队列研究中,亚洲人群血压升高与脑卒中、冠心病事件的关系比澳大利亚与新西兰人群更强,收缩压每升高10 mmHg,亚洲人群脑卒中与致死性心肌梗死风险分别增加53%与31%,而大洋洲(澳大利亚与新西兰)人群只分别增加24%与21%[15]。类似的研究中,收缩压每升高10 mmHg,欧美人群脑卒中风险增加22%,中国人群脑卒中风险增加49%,同等血压升高,中国人群脑卒中风险约为欧美人群的2.2倍[9,16]。在11项全球高血压临床随机对照试验(RCT)中,欧美人群发生脑卒中和心肌梗死事件的比值为1.02 ~ 1.63,日本为5.0,而在中国进行的STONE、SYST-CHINA研究其比值分别为13.0 和 6.6[17]。
中西方脑卒中的差异状况,比较大程度源于中西方脑卒中危险因素的不同。美国在传统危险因素高血压、高血脂上“胜出”,而中国在低叶酸、高血压合并高Hcy(10 μmol·L-1)、MTHFR677 TT基因高频率上“领跑”,与两国疾病谱的差异表现相近(美国冠心病发病率高、中国脑卒中发病率高)(见表2)。
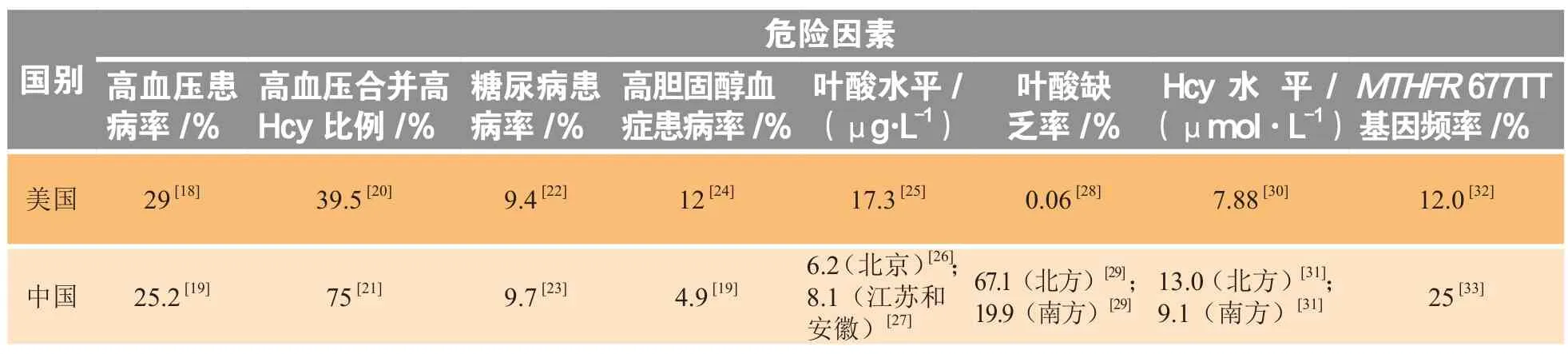
表2 美国与中国脑卒中危险因素对比Table 2 Comparison of risk factors for stroke in the United States and China
2 H型高血压1.0到2.0的转变
2006年美国心脏病协会和美国脑卒中协会(AHA/ASA)将血浆 Hcy 大于 10 μmol·L-1定义为高同型半胱氨酸血症或血浆Hcy水平升高[34],按此为标准,中国75%的原发性高血压人群伴有血浆Hcy水平升高[35]。2008年,有中国学者将原发性高血压合并血浆Hcy升高(10 μmol·L-1)定义为 H型高血压[36],此为H型高血压的1.0版本。其中,对Hcy作为心血管病理损害因子及其界值(cut-off值)确认源自大量的文献资料与早期研究。表3为将Hcy列为心脑血管疾病危险因素的各国指南。
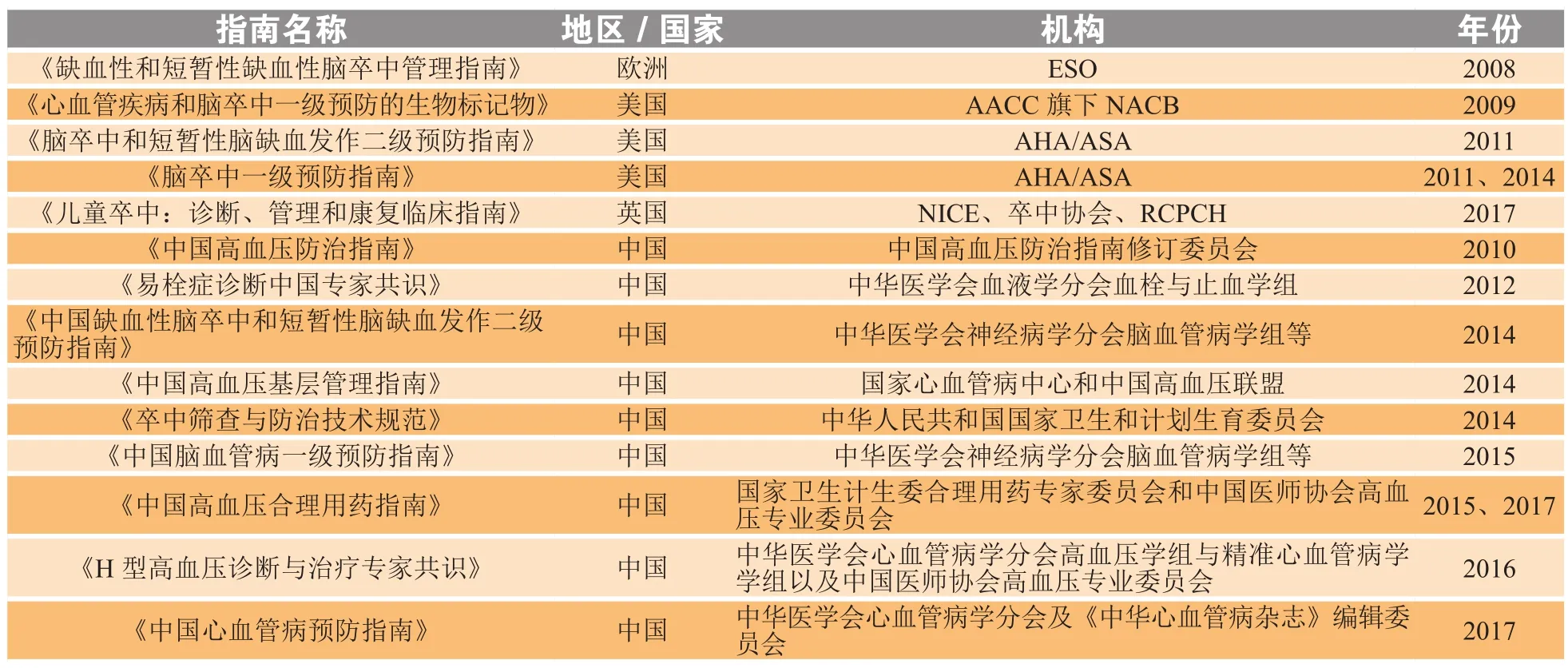
表3 Hcy列入心脑血管疾病危险因素的各国指南Table 3 Guidelines in different countries listing Hcy as a risk factor for cardiovascular & cerebrovascular diseases
欧洲9个国家19个中心1 500多例的研究显示,Hcy升高是心脑血管事件的独立风险因素,单纯Hcy升高者心脑血管事件风险相对较低,高血压合并Hcy升高的情况下协同增加血管事件的风险是单纯Hcy升高者的28倍[37]。美国1999—2004年一项涉及12 683例的研究表明,高血压合并Hcy升高(10 μmol·L-1)可以显著增加脑卒中的风险达12 ~ 17.3倍[38]。中国安徽巢式病例对照研究,共39 165例,随访6.2年,结果显示:高血压合并Hcy升高(10 μmol·L-1)显著增加脑卒中的发病率和死亡率[39]。美国国家健康和营养调查、加拿大营养调查(Nutrition Canada Survey,NCS)研究等多项前瞻性研究表明,体内叶酸水平和动脉粥样硬化性血管疾病的发生呈显著负相关。在上述欧洲9个国家的研究中,研究者其实是将750例心、脑及外周血管疾病患者与800例年龄、性别相近的健康对照者进行配对比较显示,叶酸、维生素B12及Hcy与血管疾病危险度密切相关,低水平叶酸和高水平Hcy均是心血管病的主要危险因素[37]。
此外,Hcy代谢过程中的关键酶基因MTHFRC677T位点纯合突变(TT)是导致人体叶酸利用率下降、血浆Hcy升高的遗传因素,中国MTHFR677 TT基因型汉族人群的脑卒中风险增加50%[32-33,40]。荟萃分析显示,与对照组(主要为安慰剂或背景疗法+安慰剂)相比,叶酸治疗高血压患者比例占50%以上的临床试验中可降低23%(RR:0.77;95%CI:0.67 ~ 0.90;P= 0.001)的脑卒中风险,而高血压患者比例小于50%以下的临床试验中降低脑卒中作用不明显(RR:0.94;95%CI:0.82 ~ 1.09;P= 0.421)[41]。荟萃分析显示[含中国脑卒中一级预防研究(China Stroke Primary Prevention Trial,CSPPT)],与对照组(主要为安慰剂或背景疗法+安慰剂)相比,叶酸降低脑卒中风险10%;而剔除CSPPT后重新荟萃分析显示,叶酸降低脑卒中风险8%,CSPPT中含叶酸的高血压药固定剂量复方用药者可降低脑卒中风险21%,说明含叶酸的高血压药固定复方制剂预防脑卒中疗效显著优于单用叶酸治疗[27,42]。CSPPT研究显示,依那普利叶酸片降低高血压人群脑卒中风险21%,降低TT基因型高血压人群脑卒中风险28%,降低低叶酸高血压人群(即叶酸血浆含量 < 5.6 μg·L-1)脑卒中风险 39%[27]。
综上所述,目前对H型高血压的认识进入了一个新的阶段, H型高血压定义不应局限于Hcy,还应纳入叶酸、MTHFR基因突变的因素。为此,建议H型高血压2.0版定义为原发性高血压合并下列3项异常之一的情形:1)血浆Hcy水平升高(10 μmol·L-1);2)MTHFR677TT 基因型;3)低叶酸水平(依据MTHFR677 CC/CT基因型决定)。这些分类将在未来依那普利叶酸片和氨氯地平叶酸片的上市后大型临床研究中进一步证实和改进。
3 H型高血压治疗药物的循证研究历程
H型高血压治疗药物的循证之旅并非坦途。1969年McCully提出Hcy可能与动脉粥样硬化的发生、发展密切相关的假说以来[43],有大量不同类型的研究证实血浆Hcy水平在心脑血管事件中起重要作用。Hcy升高是心脑血管疾病的独立危险因素,与脑卒中关系更为密切。Hcy每升高5 μmol·L-1脑卒中风险增加59%;而Hcy每降低3 μmol·L-1可降低脑卒中风险约24%(95%CI: 0.15 ~ 0.33)[44]。中国林县研究共纳入3 318例存在食道黏膜不典型增生的受试者,随机给予含0.8 mg·d-1叶酸的多种维生素+微量元素或安慰剂治疗,随访6年(1985 —1991年),结果显示,治疗组脑血管疾病死亡风险减少37%,提示叶酸治疗可降低脑卒中的发生风险[45]。
1998年美国和加拿大采取了食品中强制添加叶酸的重大公共卫生举措,数据表明,在北美地区叶酸强化后血浆叶酸水平从11 nmol·L-1(1991—1994年)升至23 nmol·L-1(1999—2000年),血浆Hcy水平降至 8 ~ 10 μmol·L-1;美国人群卒中致死率从 1990—1997年的每年下降0.3%加速至每年下降2.9%;加拿大人群卒中致死率从1990—1997年的每年下降1.0%加速至每年下降5.4%,而未实行叶酸强化的英格兰和威尔士卒中死亡率变化不明显,提示叶酸强化可降低血浆Hcy水平,并可有助于降低脑卒中死亡风险[46]。然而,2006年发表在《新英格兰医学杂志》的一项研究(HOPE-2研究)显示,叶酸等B族维生素仅降低5%的复合心脑血管事件(P>0.05),其中降低脑卒中风险25%[47]。2007年《柳叶刀》发布的荟萃分析显示,叶酸治疗可显著降低脑卒中风险18%,在未强化叶酸的地区疗效更为突出,可降低脑卒中风险25%[48]。HOPE-2研究另一以脑卒中作为终点的再分析结果显示,叶酸等B族维生素降低脑卒中风险25%,对高Hcy和非叶酸强化地区的人群降低脑卒中风险效果更好[49];2010年发表在《美国医学会杂志》(JAMA)的SEARCH研究显示,叶酸未降低既往有心肌梗死患者的脑卒中风险,但是SEARCH研究中全部患者使用了他汀的同时有90%患者使用了阿司匹林[50]。2010年纳入8项RCT的荟萃分析结果显示,叶酸并无降低脑卒中风险的作用[51];但随后2012年纳入更多RCT的荟萃分析显示,叶酸可降低脑卒中风险8%,仍提示叶酸具有预防脑卒中的作用[52]。2015年JAMA刊登的结果为叶酸预防脑卒中效果提供了过硬的循证医学证据。CSPPT是一项于中国开展的多中心、双盲、随机对照临床试验,为我国循证医学研究的里程碑,为H型高血压的药物治疗和脑卒中一级预防提供了最高级别的Ⅰa级证据。CSPPT研究在中国共纳入20 702例高血压患者,随机分组后分别每日服用10.8 mg依那普利叶酸片(依叶)或10 mg依那普利,经过4.5年(中位数)的治疗后因组间疗效差异显著而提前终止试验,结果显示:依叶比单用依那普利降压治疗可明显升高血浆叶酸水平,降低Hcy水平,显著降低21%首发脑卒中风险(HR:0.79;95% CI:0.69 ~ 0.93);次要终点疗效分析中,依叶组复合心血管事件(心血管死亡、心肌梗死和脑卒中)[HR:0.80;95% CI:0.69 ~ 0.92)和缺血性脑卒中(HR:0.76;95% CI:0.64 ~ 0.91)风险均显著下降[27]。
广东省中医院团队荟萃分析22项临床研究的结果显示,叶酸降低脑卒中风险11%,特别是在亚洲低叶酸地区可降低脑卒中风险达22%[41];美国哈佛大学团队荟萃分析30项临床研究的结果显示,叶酸降低脑卒中风险10%[42];加拿大威斯汀大学团队荟萃分析23项临床研究的结果显示,叶酸降低脑卒中风险10%[53];中国医学科学院阜外医院和国家心血管疾病中心团队荟萃分析11项临床研究的结果显示,对于既往有心血管疾病的人群,叶酸降低脑卒中风险10%,无或部分叶酸强化地区人群脑卒中风险降低13%,而经过治疗Hcy水平降低25% 以上的人群,脑卒中风险降低15%[54];中国台湾和韩国团队荟萃分析13项临床研究结果显示,叶酸降低脑卒中风险15%,与不用叶酸者比较,叶酸单独或叶酸联用小剂量腺苷钴胺(0.05 mg·d-1)降低脑卒中风险25%[55]。治疗H型高血压的荟萃分析显示,与单独使用降压药相比,使用叶酸固定剂量复方(依那普利叶酸片)或自由联用(其他降压药联用叶酸片)显著降低心脑血管事件风险12.9%[56]。
研究显示,随着Hcy水平升高,依叶降低脑卒中疗效增加,高血压患者在血浆Hcy小于10 μmol·L-1时未见显著获益,而在 Hcy 为 10 ~ 15 μmol·L-1及大于等于 15 μmol·L-1时,依叶较单纯降压均可进一步降低脑卒中风险;同时,依叶较单纯降压可以降低 31%(HR: 0.69;95% CI: 0.56 ~ 0.84)胆固醇增高导致的脑卒中风险[57],降低34%(HR:0.66;95% CI: 0.46 ~ 0.97)糖尿病人群脑卒中风险[58];而MTHFR C677T基因多态性对依叶降低脑卒中和死亡风险的疗效也具有修饰作用[3,59]。因此,根据H型高血压患者Hcy、叶酸水平以及不同基因型需要进一步探索精准化治疗方案。
依叶与单纯降压药比较,能够使高血压患者的肾脏病进展风险降低21%(OR:0.79;95%CI:0.62 ~1.00),使入组时合并慢性肾脏病患者的肾脏病进展风险降低 56%(OR:0.44;95%CI:0.26 ~ 0.75)[60];高蛋白尿高血压患者的全因死亡风险降低51%(HR:0.49;95%CI:0.26 ~ 0.94)[61];可以显著降低高血压患者尿酸水平,新发高尿酸血症风险降低11%(OR:0.89;95%CI:0.79 ~ 0.99),高尿酸血症的控制率提高 31%(OR:1.31;95%CI:1.01 ~ 1.70)[62]。
4 H型高血压2.0与药物研发有待探讨的问题
4.1 治疗H型高血压和预防脑卒中的最佳降压目标值
高血压是脑卒中的主要危险因素,世界各国指南对于高血压的定义和降压目标值不统一。2017年美国心脏病学会/美国心脏协会(American College of Cardiology/American Heart Association,ACC/AHA)高血压指南下调降压目标值为130/80 mmHg[63],2018年中国和欧洲心脏病学会/欧洲高血压学会(European Society of Cardiology/European Society of Hypertension, ESC/ESH)的高血压指南仍然坚持140/90 mmHg,与前一版相同[64-65]。因此,对于H型高血压人群预防脑卒中的最佳血压值降低至多少仍存在争议。CSPPT研究显示,高血压人群预防脑卒中最佳收缩压目标靶值应为120 ~ 130 mmHg[66]。
4.2 氨氯地平叶酸片治疗H型高血压、预防脑卒中的效果
CSPPT研究还显示,依叶+钙离子通道阻滞剂(CCB)能够比依那普利+CCB降低首发脑卒中风险19%[27]。氨氯地平叶酸片即将开展更多的RCT临床研究,将为另一种不同降压机制药物组合叶酸治疗H型高血压预防脑卒中的效果提供高质量的循证依据。
4.3 MTHFR 677TT基因H型高血压人群的精准治疗剂量
MTHFR是叶酸代谢为活性成分5-甲基四氢叶酸的关键酶,MTHFRC677 T基因突变造成MTHFR酶活性降低,MTHFR677 TT降低70%[67]。CSPPT试验中,MTHFR677TT基因型高血压人群的研究显示,除了未治疗前患者血浆中的叶酸水平(> 9.1 μg·L-1)获益非常显著之外,未治疗前血浆叶酸水平低于9.1 μg·L-1获益不够,提示该TT基因型低叶酸人群可能需要更大剂量的叶酸,但需要叶酸的剂量尚无确切标准[27]。未来开展的CSPPT-2子课题(仅MTHFR677 TT基因型入组)将为MTHFR677 TT基因H型高血压人群提供精准治疗剂量的循证医学证据。
4.4 老年H型高血压患者补充维生素B12与预防脑卒中疗效
老年患者叶酸和维生素B12吸收偏差,维生素B12是叶酸降低Hcy的辅助因子。研究显示,叶酸缺乏可导致空腹血浆Hcy升高8 ~ 10倍,而维生素B12缺乏则Hcy升高2.5倍[68]。荟萃分析结果显示,单用叶酸或叶酸联用小剂量腺苷钴胺(0.05 mg·d-1)治疗较不用者降低脑卒中风险25%,而叶酸联用稍大剂量腺苷钴胺(0.4 mg · d-1)未降低脑卒中风险[55]。提示,虽然维生素B12可降低Hcy,但腺苷钴胺的氰基可能对血管有损害作用,需要谨慎选择维生素B12的种类。因此,有学者建议,降低Hcy预防脑卒中的临床研究,应选用叶酸联用甲钴胺或羟钴胺[69]。
4.5 H 型高血压预防脑卒中转化应用在全国至“一带一路”地区推广
《柳叶刀》的全球脑卒中负担研究显示,“一带一路”地区是全球脑卒中发病率较高的地区[2],推广H型高血压预防脑卒中的研究成果有着重要意义。由国家“十三五”重点专项支持的H型高血压2.0药物的广泛推广应用和精准临床研究,将从科研上带动大规模的精准医疗与循证医学相结合的国际多中心临床研究。例如,目前已在黎巴嫩(中东“一带一路”国家)开展2 000多例的研究结果显示,血浆Hcy水平平均为14.9 μg·L-1[70]。因此,在“一带一路”地区同步进行降压药联合叶酸预防脑卒中、基于基因型的叶酸剂量等研究,将会带动更多的国家和地区开展H型高血压的研究与脑卒中预防,为H型高血压的脑卒中精准预防提供更多人群、种族的循证医学依据。
5 结语
尽管CSPPT研究证实了叶酸治疗H型高血压预防脑卒中的作用,但H型高血压的药物研发仍然有许多悬而未决的科学问题,H型高血压预防脑卒中的最佳降压值、氨氯地平叶酸片预防脑卒中的效果、MTHFR677 TT基因型高血压人群的叶酸剂量和联用维生素B12(包括是否联用维生素B12,维生素B12的剂量和种类)的效果等仍有待验证。在国家“十二五”、“十三五”重大新药创制专项和精准医学专项连续支持下,从临床和预防的重大需求出发,不断探明H型高血压病因学特点的认识及深化其精准防治医学理论,以多效固定复方药物及伴随分子诊断为解决方案,既是科学与民生相结合的医药协同创新,更是对国家“预防为主、防治结合”的慢病防控策略的重要实践。

