不同减药周期方案治疗Graves病疗效研究
郭威,柳德学,郑月月,石小霞,李瑞阁
(1.南阳医学高等专科学校第一附属医院内分泌科,河南 南阳 473058;2. 南阳理工学院,河南 南阳473000)
弥漫性毒性甲状腺肿(Graves病,GD)为临床常见的内分泌疾病,丙硫氧嘧啶(PTU)可有效控制病情,在疾病的初始治疗期,药物应用方案较为统一,在减量期尚无详细方案。因此,本研究通过前瞻性、随机对照研究,探讨口服PTU药物治疗GD减药期的减药周期方案,现报道如下。
1 资料与方法
1.1 一般资料
选取2012年5月—2014年5月我院收治的初诊GD患者640例,其中女396例,男244例,年龄18~74岁,平均年龄(45.6±19.4)岁,病程0.2~3年。依照性别相同、年龄差小于5岁、病程差小于3年配对原则分为A、B、C、D组。各组性别、年龄、病程等一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究获伦理委员会批准(宛医专2012026)。

表1 各组一般情况比较
1.2 方法
1.2.1 纳入/排除标准
纳入标准:①符合ATA/AACE甲亢确诊标准[1];②患者签署知情同意书。排除标准:①未完成调查和检测的患者;②合并其他系统疾病者。
1.2.2 治疗方法
口服药物选择丙硫氧嘧啶(PTU)(上海朝晖,国药准字:H31021082),普奈乐尔(亚邦制药,国药准字:H32020133)。治疗方案分为治疗期、减量期和维持期。各组普奈乐尔给予统一方案,PTU给予不同应用方案。治疗期:各组均给予标准治疗量PTU,每日5 mg/kg,分早、中、晚3次口服。减量期:以临床症状、体征缓解,促甲状腺激素(TSH)指标正常为开始减药时机,减药方案为:每次减少1/12标准治疗量PTU,A、B、C、D组分别每1,2,3,4周减量1次。出现TSH异常波动,则给予相应的PTU加量或减量。维持期治疗:当减量期PTU减少至每日25 mg时,维持6月,检验血清TSH,T3、T4指标正常、TSAb阴性时即可停药。在停药后1月、3月、1年、3年,分别复查TSH,T3、T4各1次。停药3月内若出现TSH高或低于正常,给予相应处理;TSH正常,即为痊愈。停药3月至3年间,出现TSH升高,视为甲亢复发;出现TSH降低,视为发生甲状腺功能减退,均给予相应的处理。治疗结束3年为临床终止点。
1.3 观察指标
比较两组治疗疗程、治愈率、甲亢复发率、甲减发生率及副作用(包括白细胞、肝功能异常及其他)发生率。将治疗期间因TSH异常波动,需给予相应的PTU加量或减量病例,归类为治疗变异,计算每组治疗变异率。
1.4 统计学分析
以SPSS 19.0软件统计处理数据。计量资料以“±s”表示,以最小显著差异法进行两两比较,大样本u检验;计数资料以百分数(%)表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
56例观察对象因失访、改变治疗方案等原因,资料予以剔除。共584例观察对象完成研究。各观察指标整体组间检验P值分别为痊愈率0.03、甲亢复发率0.04、甲减发生率0.03、治疗变异率0.03、疗程0.01,均小于0.05,表明减量周期对治疗效果有显著影响,且结果不同。
2.1 治愈率
B组治愈率高于A、D组,差异有统计学意义(P<0.05)。见表2。
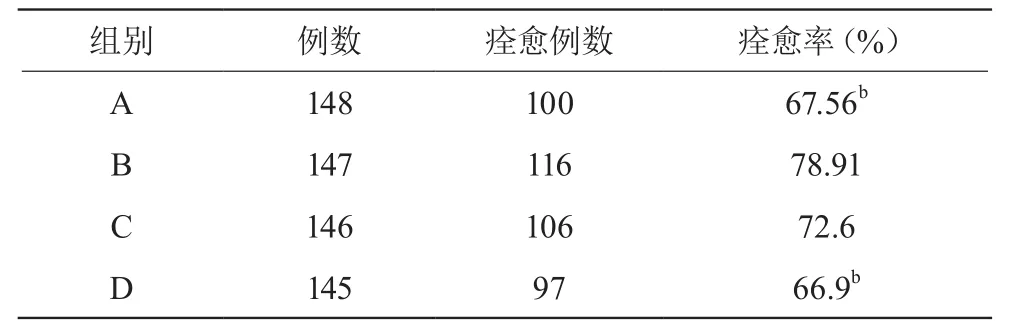
表2 各组痊愈率比较
2.2 甲亢复发率
A组甲亢复发率高于B、C、D组,差异有统计学意义(P<0.05),B、C、D组比较差异无统计学意义(P>0.05)。见表3。

表3 各组甲亢复发率比较
2.3 甲减发生率
A、B组甲减发生率低于C、D组,差异有统计学意义(P<0.05);C与D组、A与B组比较差异无统计学意义(P>0.05)。见表4。

表4 各组甲减发生率两两比较
2.4 变异率及副作用
A、B、C、D各组副作用发生率分别为20.27%、19.05%、18.49%、20.69%,组间比较差异无统计学意义(P>0.05);A、B组变异率小于D组,B组小于C组,差异有统计学意义(P<0.05)。见表5。
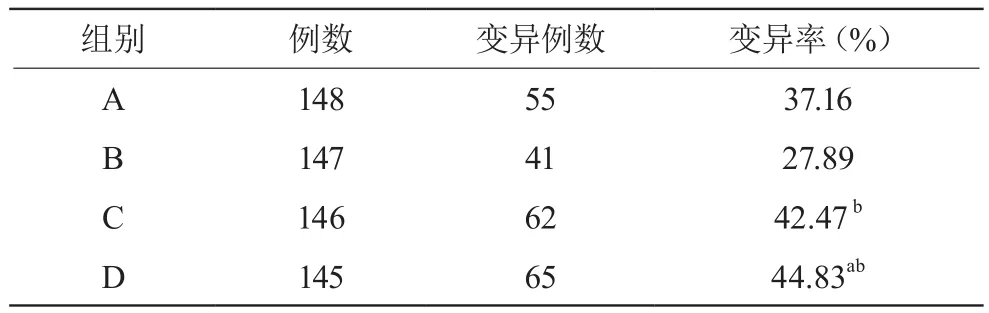
表5 各组变异率比较
2.5 疗程
各组疗程比较,D>A>C>B组,差异有统计学意义(P<0.05)。见表6。

表6 各组疗程比较
3 讨论
治疗GD的方法有手术、放射碘治疗以及甲状腺药物治疗[2-3],我国以甲状腺药物治疗为首选方案[2]。治疗GD过程中,经常出现甲状腺功能的非预期变化,如甲状腺功能指标上升或下降等情况,需要及时复查甲状腺功能并给予相应的PTU加量或减量调整;当甲状腺功能恢复至正常范围时,不能立即停药,需要经过减量及维持期治疗,才能痊愈。目前国内治疗期方案比较统一,但减药期方案,尚无统一标准。本文比较减量期多种减量周期方案,结果显示,B组治愈率高于A、D组,GD复发率低于A组。说明2周调整一次剂量,治愈率较高、复发率较低。A、B组的甲减发生率低于C、D两组,表明在减量期及时减少PTU,对保护甲状腺功能有一定意义。本研究创新性设计了治疗变异率指标,以期对GD减量治疗期甲状腺功能的非预期变化进行量化处理,以发现合理的治疗方案。结果显示,治疗变异率A、B组小于D组,B组小于C组,显示1~2周调整1次剂量对GD治疗的平稳过渡是较为合理的方案。
较为有趣的结果是疗程。本研究显示疗程B<C<A<D组,即每2周调整剂量1次,所用疗程最短;该方案平均治疗410.6天,也少于既往方法[4]。
综上所述,B组方案减量周期2周、每次剂量减少1/12基础治疗剂量,为较为合理方案,值得进一步研究。

