糖尿病合并肺结核患者血糖控制水平与抗结核疗效的关系研究
陈志飞 刘妍丽 连展
[摘要] 目的 探讨糖尿病合并肺结核患者血糖控制水平与抗结核疗效的关系。 方法 从武汉市肺科医院2013年1月~2018年9月随机选取糖尿病合并肺结核患者89例作为研究组,同期收治的单纯肺结核患者73例作为对照组。观察并比较两组患者治疗前痰菌阳性率、空洞率、发病部位分布情况、临床症状及治疗期间不良反应情况。根据治疗后空腹血糖控制情况将研究组分为血糖控制理想组(n = 32)、血糖控制良好组(n = 29)、血糖控制不良组(n = 28)3个亚组,观察并比较3个亚组及对照组的治疗效果。 结果 研究组治疗前空洞率、咯血率、肺结核中毒率、痰菌阳性率均高于对照组,差异有统计学意义(P < 0.05)。两组治疗前病灶部位比较差异无统计学意义(P > 0.05)。血糖控制理想组、血糖控制良好组病灶吸收率、痰菌转阴率、临床癥状好转率、空洞缩小率均高于血糖控制不良组,差异有统计学意义(P < 0.05)。血糖控制理想组上述指标高于血糖控制良好组,差异有统计学意义(P < 0.05)。血糖控制理想组与对照组上述指标比较,差异无统计学意义(P > 0.05)。血糖控制良好组和血糖控制不良组上述指标低于对照组,差异有统计学意义(P < 0.05)。两组治疗期间不良反应发生率比较,差异无统计学意义(P > 0.05)。 结论 糖尿病合并肺结核患者的疗效与其血糖控制水平密切相关,加强血糖水平控制对糖尿病合并肺结核治疗具有重要意义,且不增加不良反应发生率。
[关键词] 糖尿病;肺结核;血糖;控制水平;临床效果
[中图分类号] R521 [文献标识码] A [文章编号] 1673-7210(2019)09(b)-0133-04
Study on the relationship between blood sugar control level and anti-tuberculosis efficacy in patients with diabetes mellitus complicated with tuberculosis
CHEN Zhifei LIU Yanli LIAN Zhan
Department of Outpatient, Wuhan Lung Hospital, Hubei Province, Wuhan 430030, China
[Abstract] Objective To explore the relationship between blood sugar control level and anti-tuberculosis efficacy in patients with diabetes mellitus complicated with tuberculosis. Methods Eighty-nine cases of patients with diabetes mellitus complicated with tuberculosis in Wuhan Lung Hospital were selected as study group from January 2013 to September 2018, and another seventy-three cases of patients with single tuberculosis during the same period were selected as control group. The positive rate of sputum bacteria, the rate of cavity, the distribution of pathogenic sites, clinical symptoms and adverse reaction during treatment were observed and compared between two groups. According to the control of fasting blood glucose after treatment, study group was divided into three subgroups: ideal control group (n = 32), good control group (n = 29), and poor control group (n = 28). The therapeutic effects of three subgroups and control group were observed and compared. Results The cavity rate, hemoptysis rate, pulmonary tuberculosis poisoning rate and sputum positive rate of study group before treatment were higher than those of control group, and the differences were statistically significant (P < 0.05). There was no significant difference in lesion location between two groups before treatment (P > 0.05). The lesion absorption rate, sputum negative conversion rate, clinical symptoms improvement rate and cavity shrinkage rate of ideal blood sugar control group, good blood sugar control group were higher than those of poor blood sugar control group, the differences were statistically significant (P < 0.05), and the above indexes of ideal blood sugar control group were higher than those of good blood sugar control group, the differences were statistically significant (P < 0.05). There were no significant differences in above indexes between ideal group and control group (P > 0.05). The above indexs of good blood suger control group and poor suger control group were lower than those of control group, and the differences were statistically significant (P < 0.05). There were no significant differences in above indexes between ideal group and control group (P > 0.05). Conclusion The curative effect of diabetes mellitus patients with tuberculosis is closely related to their blood sugar control level. It is important to strengthen blood sugar control in the treatment of diabetes mellitus patients with tuberculosis, and does not increase the incidence of adverse reactions.
[Key words] Diabetes mellitus; Tuberculosis; Blood sugar; Control level; Clinical efficacy
糖尿病为临床常见病和多发病,是以高血糖为主要特征的代谢障碍疾病[1]。随着人们饮食习惯改变、肥胖人群增多,其发病率逐年上升,已成为危害人们健康的主要非传染性慢性疾病之一[2]。由于糖尿病患者长期处于营养物质代谢紊乱状态,易导致患者心脏、血管、肾等组织受到慢性损害,机体营养不足、免疫力下降,且很容易增加易感性,引发严重并发症[3]。肺结核是由肺部感染结核分枝杆菌引起的慢性传染病,是糖尿病患者中常见的并发症之一[4-5]。据报道,糖尿病患者并发肺结核的概率是正常人群的3~10倍[6]。糖尿病与肺结核两种疾病相互影响,一方面肺结核可使糖尿病患者病情加重,增加治疗难度及病死率;另一方面糖尿病可能使患者发展成为肺结核传染源,扩大疾病传播范围[7]。对于糖尿病合并肺结核患者应同时给予控制血糖和抗结核治疗,本研究旨在探讨血糖控制水平与抗结核疗效的关系,为进一步提高糖尿病合并肺结核临床效果提供参考。
1 资料与方法
1.1 一般资料
从武汉市肺科医院2013年1月~2018年9月随机选取糖尿病合并肺结核患者89例作为研究组,男47例,女42例;年龄53~69岁,平均(55.7±4.2)岁;病程1~6年,平均(3.42±1.04)年。并选取同期收治的73例单纯肺结核患者作为对照组,男41例,女32例;年龄52~71岁,平均(54.9±3.3)歲;病程1~6年,平均(3.51±1.01)年。两组患者性别、年龄、病程等比较,差异无统计学意义(P > 0.05),具有可比性。研究组患者根据空腹血糖控制情况进一步分为血糖控制理想组(32例)、血糖控制良好组(29例)、血糖控制不良组(28例)3个亚组。本研究经医院医学伦理委员会批准,患者均签署知情同意书。
1.2 纳入及排除标准
纳入标准:①符合《中国2型糖尿病防治指南》[8]中关于糖尿病的诊断标准:空腹血糖> 7.0 mmol/L,餐后2 h血糖≥11.1 mmol/L;②符合《肺结核诊断和治疗指南》[9]中关于肺结核的相关标准;③年龄≥18岁。排除标准:①肺尘沉着病、肝肾功能不全;②精神性疾病及精神病史;③合并严重心脑血管疾病。
1.3 方法
1.3.1 肺结核病治疗方法 两组患者均实行抗结核化疗治疗,主要药物为异烟肼片(天津力生制药厂,规格:0.1 g,生产批号:20111013)0.3 g,口服,1次/d;吡嗪酰胺(沈阳红旗制药有限公司,规格:0.25 g,生产批号:20110824)1.25~1.5 g,口服,1次/d;利福平胶囊(四川制药制剂有限公司,规格:0.15 g,生产批号:20101224)0.45~0.6 g,空腹口服,1次/d;乙胺丁醇(沈阳红旗制药有限公司,规格:0.25 g,生产批号:20110518)0.75~1.0 g,口服,1次/d,所有药物均连续治疗半年。视神经损伤者以左氧氟沙星(浙江医药股份有限公司,规格:0.2 g,生产批号:20102219)代替乙胺丁醇,0.5~0.75 g,口服,1次/d。
1.3.2 血糖控制治疗方法 研究组患者每日摄入总热量较正常标准体质量增加10%~20%,治疗均给予赖脯胰岛素注射液[Eli Lilly Nederland B.V.,规格:3 mL:300单位(笔芯),生产批号:20120519],皮内注射,每次剂量依血糖监测情况而定,共用药半年。
1.4 观察指标
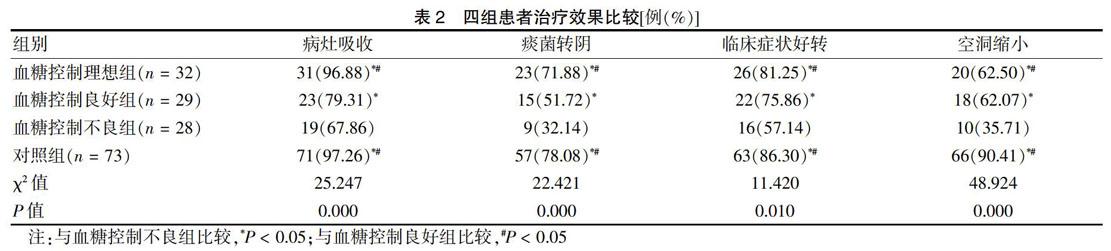
①所有患者治疗前行痰涂片、X线胸片检查,记录患者痰菌阳性率、空洞发生情况、发病部位分布情况(右肺上叶尖段与后端、两肺下叶背段两处为常见发病部位,其他部位为少见发病部位);观察患者临床症状,包括咯血、肺结核中毒症状(低热、盗汗、咳嗽、食欲不振、疲乏,伴2种或以上症状判定为中毒)。②于治疗后取患者空腹静脉血3 mL,对其血糖、糖化血红蛋白(HbA1c)进行检测,试剂盒购自上海华臣生物试剂有限公司。参照《中国2型糖尿病防治指南》[8]对研究组治疗半年后血糖控制情况进行评判,空腹血糖在4.4~6.1 mmol/L,非空腹血糖在4.4~8.0 mmol/L,HbA1c<6.2%,为控制理想;空腹血糖>7.0 mmol/L,非空腹血糖>10.0 mmol/L,HbA1c>8.0%为控制不良;血糖水平及HbA1c介于两者之间为控制良好。将不同血糖控制水平患者改善效果进行比较,空洞直径较原来缩短≥50%,为空洞缩小;痰菌持续阴性2个月为痰菌转阴;病灶吸收情况根据X线胸片检查结果,分为显著吸收:病灶吸收面积>50%。部分吸收:病灶吸收面积30%~50%。无改变:病灶吸收面积<30%。病灶总吸收=显著吸收+部分吸收[10]。治疗半年后,观察患者咯血、肺结核中毒症状好转情况。③记录两组患者治疗期间不良反应发生情况。
1.5 统计学方法
采用SPSS 11.0软件对数据进行统计分析,计量资料用均数±标准差(x±s)表示,采用t检验。计数资料用例数或百分比表示,采用χ2检验。以P < 0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗前临床指标比较
研究组治疗前空洞率、咯血率、肺结核中毒率、痰菌阳性率均高于对照组,差异有统计学意义(P < 0.05)。两组治疗前的病灶部位比较差异无统计学意义(P > 0.05)。见表1。
2.2 四组患者治疗效果比较
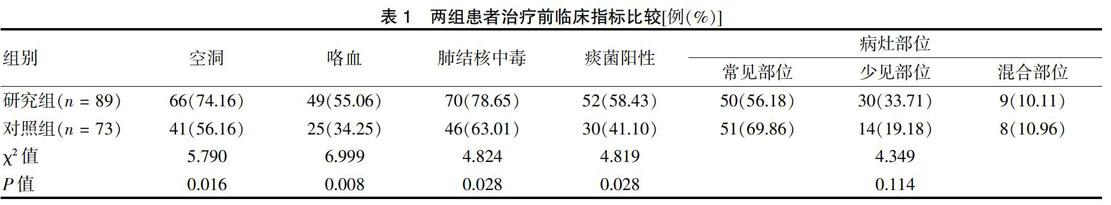
血糖控制理想组、血糖控制良好组病灶吸收率、痰菌转阴率、临床症状好转率、空洞缩小率均高于血糖控制不良组,差异有统计学意义(P < 0.05)。血糖控制理想组上述指标高于血糖控制良好组,差异有统计学意义(P < 0.05)。血糖控制理想组与对照组指标比较,差异无统计学意义(P > 0.05)。血糖控制良好组和血糖控制不良组上述指标低于对照组,差异有统计学意义(P < 0.05)。见表2。
2.3 两组患者治疗期间不良反应发生情况比较
对照组在治疗期间发生1例肝功能异常、2例变态反应、2例胃肠道反应,不良反应发生率为6.85%(5/73);研究组在治疗期间发生2例肝功能异常、3例变态反应、2例胃肠道反应,不良反应发生率为7.86%(7/89);两组治疗期间不良反应发生率比较差异无统计学意义(χ2 = 0.060,P = 0.806)。
3 讨论
近年来,糖尿病合并肺结核发病率呈逐渐上升趋势,严重影响患者的身体健康[11]。临床研究显示[12-13],糖尿病与肺结核两种疾病均是消耗性疾病,二者合并可相互促进各自的病情和发展,增加疾病治疗难度。一般认为由于糖尿病患者体内糖、蛋白、脂肪代谢紊乱、免疫力下降,易于结核杆菌感染继发肺结核[14]。有研究显示,糖尿病合并肺结核患者体内血清皮质醇、促肾上腺素及醛固酮水平高于正常人群,这些激素分泌异常会影响患者糖、脂代谢及血压的稳定。同时患者多伴有发热、咳嗽、盗汗等肺结核中毒症状,使胰腺代谢负担加重、胰岛功能降低、血糖水平升高。对糖尿病合并肺结核患者单纯进行抗结核治疗不利于患者血糖控制,治疗效果一般[15-16]。多项临床实践证实[17-18],糖尿病合并肺结核患者的临床效果与血糖控制水平有关,血糖控制良好可提高糖尿病合并肺结核患者的治疗效果,减轻患者的临床症状。糖尿病合并肺结核患者及时进行临床特征分析,不断总结经验,对临床有重要指导意义。
本研究结果显示,研究组患者空洞率、咯血率、肺结核中毒率、痰菌阳性率均高于對照组,提示糖尿病合并肺结核患者痰菌阳性率更高,且病灶广泛、病情更为严重,易导致多发空洞。究其原因,糖尿病患者血糖长期处于高表达状态,抑制了免疫细胞的扩增及转化,使机体免疫功能下降、易感性增强。患者肝脏转化维生素A的能力下降,影响了呼吸道黏膜上皮细胞、淋巴细胞的分裂,抵抗力下降,并抑制了中性粒细胞和单核细胞的吞噬能力,肺部干酪病灶迅速发展形成空洞,排菌量较大[19]。糖脂代谢紊乱使患者体内蓄积了各种酸性物质,严重酸性环境使组织抵抗力减弱。同时,葡萄糖难以进到细胞内,细胞能量供给不足,免疫功能低下,难以有效杀灭结核杆菌,病情不断恶化,更不利于病灶吸收[20]。患者微血管病变极易累及肺部,肺通气血流比例失衡,肺组织肺氧分压尤其是下肺氧分压升高,为结核杆菌营造了良好生长环境[21]。本研究通过观察患者血糖控制水平及治疗效果,发现血糖控制理想组、血糖控制良好组、对照组病灶吸收率、痰菌转阴率、临床症状好转率、空洞缩小率均高于血糖控制不良组(P < 0.05),且血糖控制理想组、对照组的上述指标均高于血糖控制良好组(P < 0.05)。与张亮等[22]的研究结果相符,提示血糖控制水平与糖尿病合并肺结核疗效密切相关,患者血糖控制水平越高,治疗总有效率越高,临床疗效越明显。究其原因,胰岛素可较好地调节血糖,血糖得到控制后在一定程度上改善免疫功能,增强机体抗感染功能,免疫力的增强阻断肺结核同糖尿病互促功能,有利于病情改善及机体恢复,从而有效改善患者的治疗效果。王立兵[23]的研究也证实,加强血糖水平控制有利于增强患者免疫力,进一步提高病灶吸收率和治疗有效率。两组治疗期间不良反应发生率比较差异无统计学意义,提示采取增加赖脯胰岛素注射液控制血糖治疗糖尿病合并肺结核患者,安全性较好,不会增加不良反应发生率。
综上所述,肺结核感染可加重糖尿病患者糖代谢紊乱,进而降低患者免疫力,影响肺结核疾病的治疗效果。而患者空腹血糖控制水平越好,治疗效果越理想,且不增加不良反应发生率。因此,加强血糖水平控制对提高糖尿病合并肺结核疗效具有重要意义。
[参考文献]
[1] 颜秋霞,马义,洪岸.PACAP及其衍生物治疗糖尿病及其并发症的研究进展[J].中国生物工程杂志,2018,38(1):62-68.
[2] 汪会琴,胡如英,武海滨,等.2型糖尿病报告发病率研究进展[J].浙江预防医学,2016,28(1):37-39,57.
[3] 李芳,张凯,王苏华,等.糖尿病对环境危害因素的易感性特征及其机制的研究进展[J].中国糖尿病杂志,2015, 23(1):85-87.
[4] 钱东林.蛋白芯片检测结核分枝杆菌对肺结核病的临床诊断价值[J].标记免疫分析与临床,2013,20(5):352-353.
[5] Kim J,Lee IJ,Kim JH. CT findings of pulmonary tuberculosis and tuberculous pleurisy in diabetes mellitus patients [J]. Diagn Interv Radiol,2017,23(2):112-117.
[6] 高见.2型糖尿病合并肺结核患者与单纯肺结核的临床特征对比[J].中国医药指南,2018,16(4):145-146.
[7] 柴改玲.肺结核合并糖尿病患者血糖水平对抗结核治疗的影响[J].河南医学研究,2018,27(6):1101-1102.
[8] 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2010年版)[J].中国糖尿病杂志,2012,20(1):81-117.
[9] 中华医学会结核病学分会.肺结核诊断和治疗指南[J].中华结核和呼吸杂志,2001,20(2):70-74.
[10] 于明辉.利福平和利福喷丁对肺结核患者病灶吸收及痰液细菌转阴的影响[J].慢性病学杂志,2017,18(9):1020-1021,1024.
[11] 马尧,姜维娜,江红.基于“治未病”理论探讨中医外治法防治糖尿病慢性并发症三法[J].国际中医中药杂志,2017,39(2):165-166.
[12] 李华.探讨肺结核合并糖尿病的临床特点及控制血糖对疗效的影响[J].临床医药文献电子杂志,2017,26(44):152-153.
[13] 邵妍.探讨肺结核合并糖尿病的临床特点及控制血糖对疗效的影响[J].中国医药指南,2016,14(35):125-128.
[14] 曾芬,胡立红.糖尿病合并肺结核临床特点及诊治分析[J].糖尿病新世界,2017,20(15):43-44.
[15] Sarin BC,Sibia K,Kukreja S. Study of adrenal function in patients with tuberculosis [J]. Indian J Tuberc,2018, 65(3):241-245.
[16] 金日南.研究采用相同的抗结核治疗方案治疗单纯肺结核和肺结核合并糖尿病时的疗效[J].糖尿病新世界,2015,18(7):70.
[17] 吴哲渊,梅建,李锐,等.结核病合并糖尿病流行现状与控制措施的研究进展[J].环境与职业医学,2013,30(3):229-232.
[18] 韩庆,巴清云.血糖水平对肺结核合并糖尿病老年患者临床疗效的影响[J].江苏医药,2017,43(7):517-519.
[19] 林清,顾文芬.血糖对肺结核合并2型糖尿病疗效的影响[J].中国冶金工业医学杂志,2014,31(4):409-410.
[20] 陈燕.2型糖尿病合并肺结核患者肺功能及影响因素分析[J].中国地方病防治杂志,2016,31(7):802.
[21] 卢健林.胰岛素控制血糖治疗肺结核合并糖尿病的疗效观察[J].实用医技杂志,2018,25(8):898-899.
[22] 张亮,易来龙,赖小惠.单纯肺结核与肺结核合并糖尿病治疗的临床分析[J].中国医药科学,2016,6(19):218-220.
[23] 王立兵.血糖控制對肺结核合并糖尿病患者化学治疗效果的影响[J].中国临床研究,2014,27(4):424-425.
(收稿日期:2019-06-03 本文编辑:李亚聪)

