早期吸痰对妇科手术患者全麻拔管期血氧饱和度及心血管应激反应的影响
辛翠仪 李尉兰
对于接受全身麻醉患者而言, 其在气管拔管期间常会出现血压上升、呼吸急促、心率加快等不良反应, 特别是在实施吸痰处理时反应较为剧烈[1]。吸痰处理可对气管造成一定的刺激, 引发心血管产生应激反应, 致使心动过速、血压上升, 而喉头刺激可造成喉头发生痉挛, 产生恶心、呕吐等不良反应, 严重者可造成血氧饱和度降低, 使患者处于缺氧状态, 甚至增加心血管意外的发生风险, 危及患者的生命安全[2,3]。因此, 合理选择吸痰时机清除呼吸道内的分泌物,减少心血管反应, 提升患者麻醉苏醒期质量, 是目前临床上关注的重点。本研究探讨了行妇科手术患者在其全麻拔管期采用早期吸痰的效果。现报告如下。
1 资料与方法
1. 1 一般资料 选取2018 年1~12 月在本院行妇科手术患者84 例作为研究对象, 按照随机数字表法分为对照组和观察组, 每组42 例。对照组患者年龄26~51 岁, 平均年龄(38.12±4.87)岁;体重43~64 kg, 平均体重(54.36±3.85)kg。观察组患者年龄24~53 岁, 平均年龄(39.47±5.62)岁;体重42~63 kg,平均体重(53.12±3.77)kg。两组患者年龄、体重等一般资料比较差异无统计学意义(P>0.05), 具有可比性。本研究获得本院医学伦理委员会审核同意。
1. 2 纳入及排除标准 纳入标准:①符合手术指征, 且择期行手术治疗者;②美国麻醉医师协会(ASA)分级为Ⅰ~Ⅲ级;③均签署知情同意书。排除标准:①术前服用心血管药物治疗者;②苏醒期出现大出血等严重不良事件者;③心肝肾等重要脏器异常者;④神经系统、凝血功能障碍者。
1. 3 方法
1. 3. 1 对照组 患者给予常规吸痰处理, 即予以患者呼吸机(深圳市宝原医疗器械有限公司, 型号:VELA)辅助进行呼吸, 严密监测患者的生命体征, 于患者符合拔管相应指征后给予吸痰处理并实施拔管。吸痰前将呼吸机的模式调整为吸痰模式, 氧浓度为100%, 通气4~5 次后将气管插管与呼吸机之间的连接断开, 在无负压的情况下立即将吸痰管送入气管插管, 吸痰管深入气道遇到阻力后向上2 cm 的深度实施深度吸痰处理, 吸痰管外径应低于气管内导管内径的50%, 同时确保进行吸痰处理时患者可维持正常的通气功能, 以防低氧血症的发生。吸痰压力应控制在<40 kPa, 采用旋转提拉方式进行吸痰, 吸痰时间应<15 s/次, 吸痰结束后给予患者1~5 min 的高浓度氧气吸入, 使血氧饱和度复常, 于患者可耐受后再实施口腔内吸痰。拔管标准为:患者恢复正常意识,可根据护理人员指令进行睁眼行为;自主呼吸稳定, 潮气量>7 ml/kg, 呼吸频率>10 次/min;空气吸入时间为10 min, 血氧饱和度≥95%;可正常咳嗽, 吞咽反射、肌张力复常。
1. 3. 2 观察组 患者给予早期吸痰处理, 即患者处于麻醉状态时便给予其吸痰处理, 其方法与对照组相同, 符合拔管指征后立即进行拔管处理, 并将患者口腔内分泌物吸净。
两组患者于成功拔管后均实施鼻导管吸氧, 氧浓度控制在2~4 L/min, 若血氧饱和度≤90%, 则给予面罩吸氧处理。
1. 4 观察指标 比较两组患者血氧饱和度、心血管应激反应指标、躁动发生情况。①血氧饱和度、心血管应激反应:拔管前、拔管即刻、拔管后5 min 通过多功能监护仪记录血氧饱和度及收缩压、舒张压、心率水平。②躁动发生情况:统计患者拔管时躁动发生情况。
1. 5 统计学方法 采用SPSS24.0 统计学软件对研究数据进行统计分析。计量资料以均数 ± 标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2. 1 两组患者不同时间血氧饱和度、心血管应激反应指标比较 拔管前, 两组患者血氧饱和度、收缩压、舒张压、心率水平比较, 差异无统计学意义(P>0.05);拔管即刻、拔管后5 min, 两组患者血氧饱和度均较本组拔管前降低, 收缩压、舒张压、心率均较本组拔管前升高, 但观察组血氧饱和度高于对照组, 收缩压、舒张压、心率低于对照组, 差异具有统计学意义(P<0.05)。见表1。
表1 两组患者不同时间血氧饱和度、心血管应激反应指标比较
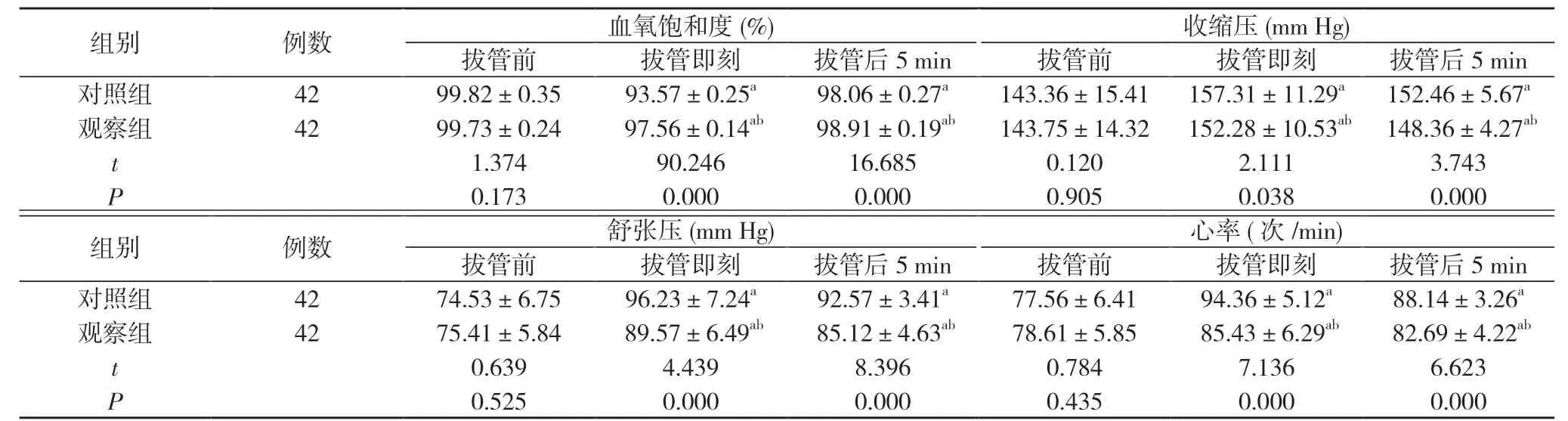
表1 两组患者不同时间血氧饱和度、心血管应激反应指标比较
注:与本组拔管前比较, aP<0.05;与对照组同期比较, bP<0.05;1 mm Hg=0.133 kPa
对观组 照察别 组组 例44数22 99 99拔..87 23管±±前00.. 32 54 血99氧73拔..5 5饱管67±±和即00度刻..12 54( %aa b ) 拔99 8 8管..9 016后 ±±500 ..m1297i naa b 11 44 33拔..37 65管±±前11 54 ..43 12 收1155缩27拔..32压管81±±(即m11m刻10.. 5 2 H 39gaa )b 1 1拔54 8 2管..3 4后66±±545 m..26i77naab t 1.374 90.246 16.685 0.120 2.111 3.743 P 0.173 0.000 0.000 0.905 0.038 0.000对观组 照察别 组组 例44数22 77 45拔..54 31管±±前65.. 78 54 舒98张96拔..5 2压管73±±(即m67m刻..42 49 H aag b ) 拔98 5 2管..1 527后 ±±543 ..m6431i naa b 77 78拔..56 61管±±前65.. 48 15 心 8 954率拔..34管36(±±次即65/刻..m2192i naab ) 拔8828管..1 69 4后±±543 ..m22 2 6 in aab t 0.639 4.439 8.396 0.784 7.136 6.623 P 0.525 0.000 0.000 0.435 0.000 0.000
2. 2 两组患者躁动发生情况比较 对照组患者发生躁动10 例, 躁动发生率为23.81%;观察组患者发生躁动3 例, 躁动发生率为7.14%。观察组患者躁动发生率低于对照组, 差异具有统计学意义(χ2=4.459, P=0.035<0.05)。
3 讨论
全麻患者于气管拔管前其机体处于浅麻醉状态, 自主呼吸逐步恢复正常, 其对气管导管的耐受程度减弱, 气道反应性上升, 极易导致患者出现呛咳、躁动不安等不良反应[4,5]。而给予患者吸痰处理, 可造成交感-肾上腺系统发生兴奋,提高血浆儿茶酚胺分泌, 进而导致血压增高、心率增快、心肌耗氧量上升, 甚至增加心脑血管意外事件发生的几率[6]。相关报道显示, 全麻手术患者在麻醉恢复期间, 高血压发生率为4%~65%, 虽出现时间较短, 但可对患者造成较大的危害[7,8]。此外相关研究指出, 在患者拔管前给予其曲马多、丙泊酚等药物, 虽可减少拔管时产生的心血管反应, 但会引发不良反应, 而目前临床上多采用深麻醉下实施拔管处理,减少麻醉苏醒期心血管反应的发生[9]。
本研究结果显示, 拔管即刻、拔管后5 min, 两组患者血氧饱和度均较本组拔管前降低, 收缩压、舒张压、心率均较本组拔管前升高, 但观察组血氧饱和度高于对照组, 收缩压、舒张压、心率低于对照组, 差异具有统计学意义(P<0.05)。观察组患者躁动发生率为7.14%(3/42), 低于对照组的23.81%(10/42), 差异具有统计学意义(P<0.05)。表明行妇科手术患者在全麻拔管期施以早期吸痰处理, 可降低患者血氧饱和度的波动, 避免血压升高、心率加快等心血管应激反应的发生,且减少躁动的发生。究其原因在于, 观察组患者于深麻醉下给予吸痰处理, 可延长吸痰及拔管时间间隔, 降低不同刺激下产生的应激反应;而于麻醉清醒后实施拔管操作, 可预防深麻醉下拔管导致的呼吸抑制情况, 当患者符合拔管指征后进行拔管, 患者咳嗽反射、肌力恢复较为理想, 可根据护理人员的指示进行咳嗽, 利于气道内残余痰液的排出, 确保呼吸道的通畅性, 且产生的不良反应较小[10]。但无论是常规吸痰还是早期吸痰, 均需对患者的生命体征进行严密的监测,若患者血氧饱和度降低2%~3%, 应注意痰液是否发生堵塞,并借助气道压报警、血气分析结果等对患者进行吸痰处理;此外, 还应注意吸痰次数, 以防较为频繁的吸痰处理导致患者发生不耐受及对抗现象, 甚至造成气道黏膜损伤, 致使患者缺氧情况加重, 分泌物增多, 气道发生堵塞。
综上所述, 早期吸痰处理应用于行妇科手术患者全麻拔管期中, 可避免血氧饱和度发生较大变化, 减少心血管应激反应, 且降低躁动发生率。

