超声引导下竖脊肌平面阻滞的研究进展
张琼, 马广胜, 覃兆军
(三峡大学人民医院麻醉科, 湖北 宜昌 443000)
超声引导下竖脊肌平面阻滞(erector spinae plane block, ESPB)是一种新颖的筋膜间平面阻滞技术。 2016年, 由Forero等[1]首次提出, 并将该技术成功地应用于严重的急性术后疼痛和神经病理性疼痛。 研究表明, ESPB具有操作安全便捷, 操作时横突肌肉间隙图像容易识别, 成功率高, 阻滞范围广, 镇痛效果明确, 留置导管作用时间长, 不良反应少等优点, 在临床上具有广阔的应用前景。 本文将从以下几个方面介绍ESPB的最新临床应用和研究进展。
1 ESPB的解剖学基础
竖脊肌(erector spinae, ES)是背深肌中最长和最大的肌肉, 位于脊柱两侧的沟内, 起自骶骨背面和髂嵴的后部, 止于椎骨和肋骨。 胸腰筋膜(thoracolumbar fascia, TLF)是由筋膜、 韧带和疏松结缔组织构成的复合结构, 包裹在ES和腰方肌周围, 可分为前、 中、 后三层。 前层经腰方肌的前面, 走行于腰方肌和腰大肌之间, 止于横突; 中层在腰方肌与ES之间, 内侧止于腰椎横突, 外侧与腹横肌的腱膜相延续; 后层源于背阔肌和下后锯肌腱膜, 从后正中线引出, 覆盖椎旁肌[2]。 每个节段的脊神经出椎间孔分成背侧支和腹侧支, 背侧支穿过肋横突孔行走于后方并支配ES, 腹侧支行走于外侧成为肋间神经, 深入肋间内膜, 之后行走于肋间肌和肋间内肌之间。 肋间神经分出的外侧皮支支配表面的皮肤, 前支和后支支配外侧胸壁, 前侧皮支支配前胸壁和上腹部的皮肤, 肌支支配肋间肌[1, 3]。
2 ESPB的操作方法
患者取侧卧位, 对棘突进行触诊和标记, 可以使用从第12肋向上或者从第1肋向下计数来识别所需要操作的椎体横突。 用纵向和横向定向的换能器进行初步超声扫描, 以确定横突尖端的位置。 超声探头置于椎体椎旁矢状位, 后正中线旁开3 cm由浅至深可以显示斜方肌、 菱形肌、 ES以及横突尖端, 可以采用短轴平面外或长轴平面内技术进针, 当针尖到达ES深面与横突之间(入路1), 回抽无血、 无气、 无脑脊液后, 注入局麻药, 注入成功后可见ES和横突被分离(图1)。 若需要置管, 置管深度为目标位置到皮肤的距离加4~5 cm[4-5]。 ESPB 还可以选择将局麻药注入菱形肌与ES间隙之间(入路2), 但由于其阻滞效果不如入路1, 所以目前临床上很少采用。
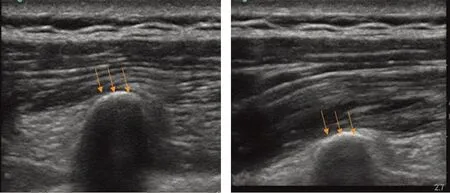
A BA: 注药前; B: 注药后(箭头所示为注药部位).图1 椎旁矢状位横断面扫描超声引导穿刺注药
3 ESPB的作用机制
ESPB的作用机制目前尚不明确。 一般认为ESPB 的位置靠近椎间孔, 可能通过椎旁间隙扩散阻滞至相应脊神经根的背侧支和腹侧支从而发挥作用, 而且还可能阻断传递交感神经纤维的交通支。
Forero等[1]认为ESPB可产生广泛的皮肤感觉阻滞, 表明脊髓的前支和后支均受累。 新鲜尸体解剖和放射学调查表明, 其可能的作用部位在胸椎神经的背侧支和腹侧支。 有研究显示[6-7], 将局麻药注射于T5ES平面上, 药物可以通过肋间内肌和肋间外肌到达胸脊神经背侧支和腹侧支的起始部位, 这可能有助于产生更广泛的镇痛效果。 新鲜尸体行ESPB后的CT扫描也充分证实ESPB能够完全覆盖胸腰段脊神经的背侧支和腹侧支所支配的范围。
Ivanusic等[4]首次通过尸体染料注射模拟临床ESPB, 然后对尸体进行解剖来研究ESPB可能的作用机制。 结果发现ES的深层和浅层有广泛的颅尾部和中外侧的染料扩散, 然而没有染料在椎旁间隙前方扩散到胸椎神经的腹侧支和背侧支, 背侧支的扩散主要是通过肋横突孔。 另外, 肋间神经外侧皮支也有可能被扩散到。 ESPB时局麻药还可到达和阻断交通支和交感神经从而产生内脏镇痛作用[6]。
4 ESPB局麻药的扩散分布
Forero等[8]将ESPB应用于胸背部神经病理性疼痛的治疗, 在T5水平行ESPB, 可阻滞同侧T3-9脊神经支配区域。 另外有报道[9]将ESPB应用于开放性下腹部手术的围术期镇痛, 在T8水平实施双侧ESPB, 测得麻醉平面可达到T5-L2水平。 Tulgar等[10]成功报道了1例在全麻下行左侧髋关节置换术的患者, 在L4水平行ESPB进行术后镇痛, 测得麻醉平面为T12-L4水平。 有研究[6]在尸体上通过MRI和解剖评估注射扩散, 研究表明ESPB不但蔓延到硬膜外和神经椎间孔空间超过2~5个水平, 而且产生5~9 个水平额外的肋间扩展。 有证据表明[11], 用20 mL 的注射液从注射部位向尾部方向延伸3~4个椎体水平甚至更多。 De Cassai等[12]总结了14篇文献的报道中明确地陈述了局麻药的体积以及扩散平面, 结果发现覆盖一个皮区所需的体积从2.5 mL到6.6 mL, 中间值为3.4 mL, 此外还发现, ESPB中单次注射达到的最大皮区数量是在注射30 mL局麻药之后达到的9个皮区。 另外, Kose等[13]认为在胸椎和腰椎水平进行ESPB存在解剖、 超声和应用等方面的差异(表1)。
表1 胸椎和腰椎水平ESPB的比较

指标胸部ESPB腰部ESPB进针部位中线外侧2~2.5 cm中线外侧4~5 cm皮肤与横突的距离2~3 cm4~6 cm, 有时更深超声换能器线性换能器足够一般需要凸型换能器局部麻醉药扩散的可视化超声下清晰可见一般不可视局麻药扩散椎旁间隙导致多级镇痛主要在腰丛周围, 椎旁间隙较少易行性更容易需要更多的经验
5 ESPB局麻药浓度及剂量、 起效时间、 作用时间
一般来讲, ESPB的起效时间、 作用持续时间与局麻药的种类、 浓度、 容积有关。 有文献报道[14], ESPB的起效时间为20~30 min, 作用持续时间为12~16 h[15]。
据文献报道[16], 成人双侧阻滞每侧注射0.375%罗哌卡因20 mL或25 mL, 单侧阻滞注射0.5%罗哌卡因20 mL[8]或0.5%的布比卡因20 mL[17]或0.375%布比卡因20 mL[18]均安全有效, 镇痛效果好。 对于老年患者, 可以将局麻药的浓度适当降低, 以减少局麻药的毒性反应, 提高应用的安全性。 对于小儿的局麻药使用的浓度及剂量, 文献报道不一, 主要与小儿的年龄、 体质量、 手术部位等有关, 目前没有统一的用药方案。 对于置管患者, 有文献报道[14], 首次注射0.25%的左布比卡因15 mL, 持续量为0.125%的左布比卡因0.1 mL/(kg·h)。
目前, 临床上将局麻药中加入佐剂(如右美托咪定、 地塞米松等)已经应用于许多区域神经阻滞之中, 通过加入佐剂不仅可以进一步延长术后镇痛时间, 而且可以减少术中及术后镇痛药物的使用[19]。 另外, 脂质体局麻药是局麻药的延长释放制剂, 可以明显延长局麻药的作用持续时间, 目前也被越来越多地应用于外周神经阻滞[20]。 未来这些可以延长局麻药作用时间的方法是否会有效应用于ESPB还需要临床试验来进一步证实。
6 ESPB的临床应用
6.1 围手术期的应用
目前, 已有报道将ESPB应用于胸部手术、 腹部手术以及骨科手术等, 如胸腔镜手术、 食管癌手术、 心脏手术、 乳腺手术、 剖宫产、 肝叶切除手术、 胃癌根治术、 膀胱切除术、 髋关节置换术、 腰椎手术等。 除了在心脏手术、 胸腔镜肺叶切除术、 食管癌手术、 腹腔镜胆囊切除术、 经腹胰十二指肠切除术、 开放性肝切除术、 胃癌根治术、 经皮肾镜取石术、 腰椎手术、 乳腺手术的围术期应用为随机对照研究外, 其他围术期应用均为个案报道。
Nagaraja等[14]对50例行心脏手术的患者随机实施胸段硬膜外阻滞(TEA)与双侧ESPB进行术后镇痛, 比较2组患者的视觉模拟评分(VAS)、 肺活量、 呼吸机持续时间和重症监护病房(ICU)持续时间等指标, 结果发现2组患者拔除气管导管后0、 3、 6、 12 h的静息和运动VAS评分没有显著差异, 而 ESPB组拔除气管导管后24、 36、 48 h的静息和运动VAS评分低于TEA组。 一项随机对照临床试验纳入了30位行腹腔镜胆囊切除术的患者, 分为B组和C组, B组在麻醉诱导前行超声引导下T9水平的双侧ESPB, C组进行标准多模式镇痛。 试验结果显示: B组的静息NRS评分在20、 40、 60、 180 min明显低于对照组, 咳嗽及运动时的NRS评分在20、 40 min 显著低于对照组[18]。 另外有一项研究对41例腰椎手术患者的资料进行了回顾性分析。 其中23例仅接受全身麻醉(G组), 18例除了接受全身麻醉外, 还接受ESPB(E组)。 在所有测量的时间点, G组的NRS疼痛评分和芬太尼给药量均低于E组, 但2组并发症发生率无显著性差异。 所以认为ESPB对于接受腰椎手术的患者可以提供24 h有效的术后镇痛[21]。 关于ESPB在乳腺手术的应用, 有文献报道[22]在T5水平实施ESPB能显著减少乳腺癌患者的术后疼痛。 而Altiparmak等[23]认为改良的胸神经阻滞比ESPB更能有效的缓解乳腺癌根治术患者的术后疼痛, 更能有效减少镇痛药物的使用。
6.2 疼痛科的应用
随着ESPB在围术期的广泛应用, 疼痛科医生也开始尝试使用ESPB。 Ramos等[24]报道了1例姑息性胸膜间皮瘤患者在T2水平采用持续ESPB来治疗晚期癌痛。 结果显示, 患者晚上的睡眠质量得到明显的提高, 并且减少了静脉镇痛药的用量, 提高了患者的晚期生存质量。 Forero等[25]报道了1例患者因慢性肩痛在T3水平实施ESPB, 结果发现, 患者的疼痛得到了有效的缓解。 ESPB还可以用于治疗带状疱疹患者的带状疱疹后神经痛(PHN)。 一位70岁的PNH患者, 在T7水平接受了ESPB(0.25%左布比卡因10 mL), 阻滞20 min后, 患者的VAS从72/100下降到6/100。 在之后的2周患者每周接受2次ESPB, PNH得到了有效的缓解[26]。 紧张性头痛为一种最为常见的原发性头痛, 最近有文献报道[27]用双侧ESPB治疗紧张性头痛的成功案例, 这可能与ESPB阻断脊髓神经有关。
6.3 ICU的应用
关于将ESPB用于治疗单侧肋骨骨折患者疼痛的病例已有报道[28]。 另外, 还有文献报道了1例右侧锁骨、 右侧肩胛骨和右侧2~8肋肋骨骨折导致连枷胸的多发骨折患者, 在麻醉诱导前实施T4水平的ESPB, 术毕带气管导管送入ICU。 研究认为ESPB有助于患者术后8 h成功脱机, 并于术后9 d顺利出院[29]。
6.4 急诊科的应用
目前, ESPB在急诊科的应用均为个案报道。 一位患者因右颈部和上臂严重烧伤被送入急诊室, 由于剧烈的疼痛, 患者呼吸困难, 不能从俯卧位变为仰卧位, 在实施了T2水平的ESPB并成功置管后, 患者疼痛评分从8/10降至0/10。 3 d后, 患者在连续ESPB的有效镇痛下进行了皮肤移植手术, 并且没有使用额外的镇痛药物。 报道认为ESPB可以减轻涉及更大脊髓神经区域的疼痛, 因此, 可用于更广泛的烧伤损伤[30]。 Aydin等[30]报道了急诊科收治的3例输尿管结石(中下段、 下段、 上段)患者因急性肾绞痛难以忍受, 分别接受了坐位下的T8、 T9、 T8水平的患侧ESPB, VAS评分从10、 8、 10 分降到了0、 2、 2 分, 阻滞平面分别为T2-L1、 T4-L1、 T6-T12。 所以认为ESPB可能是减轻肾输尿管绞痛患者难以忍受的急性疼痛的一种安全方法。
7 ESPB的相关并发症
目前, 有关于ESPB相关并发症的报道很少。 有研究认为, ESPB有发生血管损伤、 神经损伤或气胸的风险, 但这些风险远低于硬膜外或椎旁神经阻滞[31]。 Ueshima等[32]首次报道了1例ESPB后发生气胸的病例。 病例为1位73岁女性患者, 身高155 cm, 体质量43 kg, 拟行左乳房切除术, 5年前接受过左乳房根治性切除术。 该患者接受了T4水平的ESPB, 操作后发生了气胸。 手术停止, 置入胸腔引流管。 第2天再次手术, 无并发症发生。 这可能与该患者比较瘦有一定的关系。 最近, 有一篇系统性综述选择了125篇有关ESPB的文章进行了分析研究, 除了有1例阻滞不全、 1例运动功能被阻滞以外, 其他相关并发症未见报道[33]。
综上所述, ESPB是一种新型的躯干神经阻滞技术, 局麻药不仅可以通过间隙扩散到达相应脊神经根的背侧支和腹侧支, 而且可以阻滞自主神经纤维传入和传出的交感神经节, 从而产生内脏镇痛作用。 与传统硬膜外镇痛、 椎旁神经阻滞、 腰方肌阻滞比较, ESPB具有更多的优点, 更少的并发症。 但是, ESPB的作用机制以及局麻药的最佳剂量和浓度有待进一步研究使其完善, 传统延长局麻药作用时间的方法能否有效应用于ESPB也需要临床试验来进行证实。

