不同时间窗急性缺血性卒中在FLAIR、DWI序列上的信号变化
黎加识 ,钟伟森,谢浩棠,杨康强,麦春华,张礼鹃,涂建华
(1.广东省东莞市茶山医院放射科,广东 东莞 523380;2.广东省东莞市中医院a神经内科,b放射科,广东 东莞 523000)
时间窗是缺血性卒中诊疗的关键[1],而急性缺血性卒中在FLAIR、DWI序列上信号强度随时间变化的过程目前报道较少。本研究探讨急性缺血性卒中在FLAIR、DWI序列上信号随时间变化的规律,以评价依据病变侧与对侧信号强度比值(relative signal intensity,RSI)变化判断缺血性卒中发病时间的可行性。
1 资料与方法
1.1 一般资料 搜集符合《中国急性缺血性脑卒中诊治指南2014》诊断标准[2]且发病≤48 h的急性缺血性卒中240例,其中男146例,女94例,平均(65.0±17.9)岁;分成6组,其中,≤4.5 h组19例,>4.5~6 h组24例,>6~12 h组55例,>12~24 h组43例,>24~36 h组53例,>36~48 h组46例;平均发病时间(17.6±28.5)h。
纳入标准:①从症状出现至就诊时间明确,发病时间≤48 h;②经MRI诊断为急性脑梗死,DWI诊断为阳性;③单侧发病;④图像对称、清晰,无运动伪影等。排除标准:①MRI诊断结果为急性脑梗死,但与临床症状、临床诊断不符;②经溶栓治疗后的急性缺血性卒中;③影响测量准确性者。
1.2 仪器与方法 采用Philips Achieva 1.5 T及Achieva 3.0 T超导MRI仪,头颅8通道线圈。患者取仰卧位,行横轴位T1WI、横轴位及矢状位T2WI、横轴位FLAIR及横轴位DWI扫描,扫描参数见表1。

表1 MRI各序列扫描参数
1.3 图像处理 将原始图像传送至后处理工作站,通过Extended MR Work Space 2.6.3.5软件进行图像后处理,自动生成ADC图。由2名高级职称的神经系统影像诊断医师对FLAIR、DWI、ADC图像进行分析,内容包括病灶部位、形态、大小及信号特点等。测量病灶及健侧镜像区域的FLAIR、DWI信号强度值及ADC值。测量时以病灶DWI高信号部位中心区为切入点,选择小圆形ROI及镜像相应区域(ROI');复制DWI上的ROI及ROI'至FLAIR序列、ADC图上,最终测得ROI及ROI'的FLAIR、DWI信号强度值及ADC值;计算FLAIR、DWI信号强度比率(RSI)(RSI=病变侧ROI信号强度值/健侧ROI'信号强度值)及相对ADC值(相对ADC值=病变侧ADC值/健侧ADC值)。测量时尽可能避开脑沟、脑裂,多个病灶取最大者。
1.4 统计学分析 采用SPSS 19.0软件进行统计分析,连续变量以表示,各组间RSI比较行单因素方差分析,组间两两比较行q检验。以P<0.05为差异有统计学意义。
2 结果
2.1 各组间FLAIR序列信号强度值比较 FLAIR序列上各组间RSI方差分析比较,差异有统计学意义(P<0.05),两两比较,差异均有统计学意义(均P<0.05);48 h内,随卒中时间的延长,RSI呈上升趋势(表2,图1~3)。
表2 各组间FLAIR序列信号强度值比较()
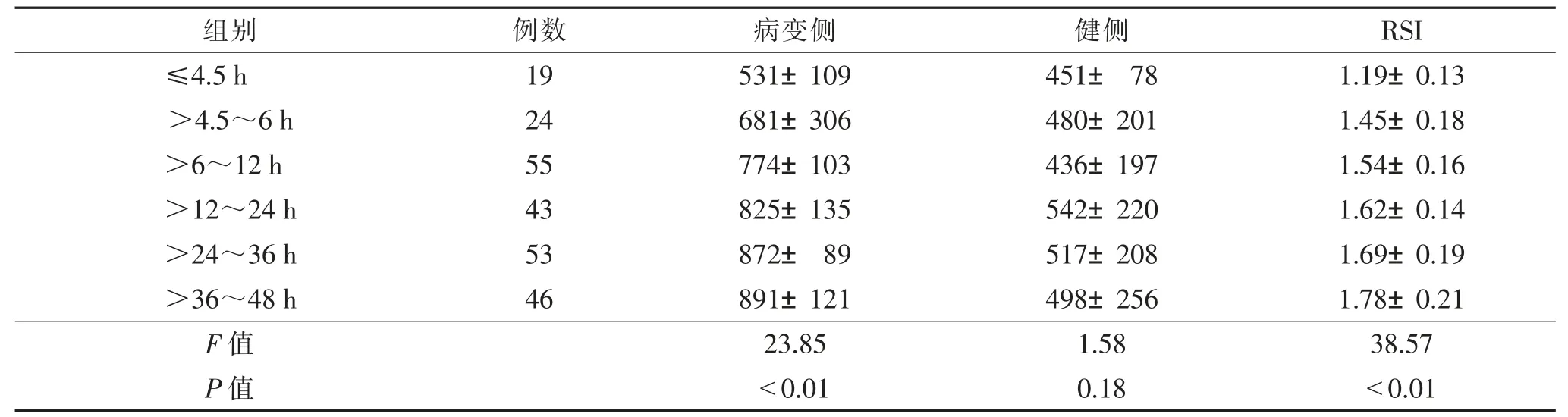
表2 各组间FLAIR序列信号强度值比较()
注:RSI,病变侧与健侧信号强度比值。各组间RSI两两比较,均P<0.05。
2.2 各组间DWI信号强度值及ADC值比较 DWI序列上各组RSI值方差分析比较,差异无统计学意义(P>0.05);48 h内,随卒中时间的延长,RSI未出现上升或下降(表3,图1~3)。ADC图上各组相对ADC值比较差异无统计学意义(P>0.05);48 h内,随卒中时间的延长,未出现上升或下降趋势(表4,图1~3)。
表3 各组间DWI序列信号强度值比较()

表3 各组间DWI序列信号强度值比较()
表4 各组间相对ADC值比较()

表4 各组间相对ADC值比较()
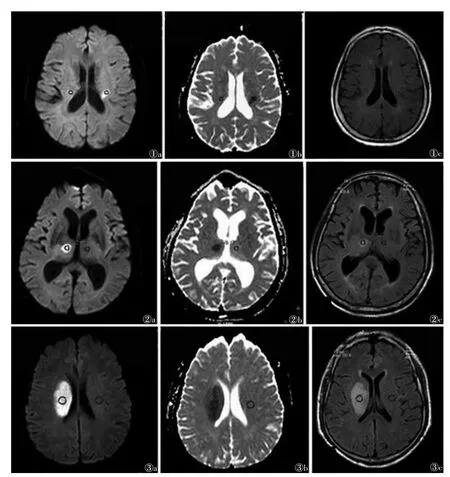
图1 女,72岁,发病4 h,左侧放射冠梗死 图1a~1c分别为DWI、ADC、FLAIR图像,DWI序列病变侧与健侧信号强度值(RSI)为1.92,相对ADC值为0.42,FLAIR序列的RSI值为1.10图2 男,82岁,发病20 h,右侧丘脑梗死 图2a~2c分别为DWI、ADC、FLAIR图像,DWI序列RSI为2.21,相对ADC值为0.46,FLAIR序列的RSI值为1.61图3男,58岁,发病29 h,右侧放射冠梗死图3a~3c分别为DWI、ADC、FLAIR图像,DWI序列RSI为2.39,相对ADC值为0.49,FLAIR序列的RSI值为1.66
3 讨论
缺血性卒中是各种诱发因素导致血栓堵塞脑动脉,使脑组织血流短暂性或持续性减少,从而引起相应供血区域脑组织缺血、缺氧,继而细胞能量耗竭,引起细胞毒性水肿和血管源性水肿,最终脑组织发生液化坏死[3];缺血性卒中早期,细胞膜上的钠/钾泵因缺血、缺氧导致功能降低,从而出现钠和大量水分子由细胞外流入细胞内,并滞留于细胞内,因此出现细胞毒性水肿。
FLAIR序列为反转恢复序列,主要是采用180°-90°-180°脉冲组合[4],抑制常规T2WI上呈高信号的脑脊液,同时能在确保颅脑其余组织保持为重T2WI的条件下,有效避免蛛网膜下腔、脑室的病变因高信号的脑脊液被遮盖的可能,提高了病变与周围组织的对比,有助于颅内病变的早期定性、定量诊断[5]。FLAIR序列对不同发病时间的脑缺血性病变敏感性及信号改变不同,有助于判断具体发病时间,鉴别新旧脑梗死灶[6]。在DWI序列上,如果水在组织内可自由扩散,则引起失相位,信号变低;反之,水的弥散受限则不会引起失相位,故信号增高。ADC值反映了水分子扩散运动的能力,是指水分子单位时间内扩散运动的范围,其值越高代表水分子扩散能力越强[7-8]。
急性缺血性卒中早期,尽管DWI能显示细胞毒性水肿,但病灶内结合水含量未改变,因此FLAIR上常无异常信号或呈轻度高信号[5]。脑卒中发生之后1~4 h,随着脑组织缺血程度加重,血-脑脊液屏障被破坏,血管源性水肿程度加剧,脑梗死区内结合水的含量增加,故FLAIR信号强度也随之增加。本研究中,≤4.5 h组、>4.5~6 h组病变的FLAIR信号呈等、稍高信号,发病时间越早,FLAIR越有可能呈等信号;随时间延长至48 h,FLAIR上RSI逐渐升高,说明FLAIR上病灶信号呈上升趋势,与周佳等[9]研究结果基本一致。在脑缺血性卒中的早期缺血区域内出现细胞毒性水肿,细胞内外的含水量发生变化,使缺血区域内的水分子运动减低,弥散减慢[10],DWI呈高信号,ADC呈低信号。本研究均出现以上改变,但DWI的RSI值及相对ADC值的随时间变化未出现上升或下降趋势,这可能与缺血性卒中48 h内仍为细胞毒性水肿为主有关。Budrette等[11]对脑梗死患者的DWI定量研究结果也支持我们的观点。
总之,本研究用病变侧与健侧RSI值评估信号强度改变,能有效避免因患者个体因素、病变部位因素等导致的数值差异。本研究的不足之处在于样本量不够大,样本取材局限于发病48 h内,更大样本量及更长发病时间的相关结果有待进一步研究。

