简化子宫捆绑术在腹腔镜下免举宫子宫切除术中的应用
张 燕,刘 琴,张庆兵
(江苏大学附属昆山医院妇科,江苏昆山 512300)
腹腔镜下全子宫切除术(LTH)是指腹腔镜下将子宫体及子宫颈完全切除,并经阴道将切除的子宫取出,之后再经腹腔镜下缝合阴道断端及腹膜反折[1]。自1989年REICH[2]报道第1例LTH以来,LTH已被视为标准腹式子宫切除术的安全、有效和可接受的替代方案[3-4],并广泛应用于临床。 尤其举宫杯的问世大大降低了手术难度及手术风险[5-6]。然而,对于绝经后阴道壁及宫颈萎缩,黏膜下子宫肌瘤蒂部粗大及未婚无法举宫的患者LTH面临新的挑战,本文为了解决这个难题,选择了2018年3-5月的妇科疾病患者25例,接受简化子宫捆绑术行LTH,效果较好,现报道如下。
1 资料与方法
1.1一般资料 选择本院2018年3-5月接受简化子宫捆绑术行LTH的妇产疾病患者25例。25例手术均由本院的手术团队完成。为了检查该技术的可重复性,由不同的治疗组按照此方法完成该项手术。25例患者中绝经9例,未绝经16例;子宫肌瘤17例,子宫腺肌症4例(其中子宫肌瘤合并子宫腺肌症2例),宫颈原位癌2例,子宫内膜不典型增生4例。孕12周以上4例,2例(8%)患者有剖宫产史;9例(36%)患者行LTH+双侧附件切除术,16例(64%)患者行LTH术,其中6例合并盆腔粘连行盆腔粘连分解术,1例患者捆绑线脱落再次行捆绑术。术前常规行薄层液基细胞学(TCT)+二代杂交捕获法(HC2)检查,B超发现子宫内膜异常增厚或回声不均或有异常子宫出血者行分段诊刮术。
1.2方法
1.2.1简化子宫捆绑术 原子宫捆绑手术参见文献[7],简化子宫捆绑术操作如下。两条1-0可吸收缝合线(A、B),长度均为15 cm,线B的两端在2 cm的距离内系在线A的中间。然后,通过在线B的自由端上打一个简单的结,产生一个额外的直径1~2 cm的圆环(C),用于控制子宫(图1)。手术前准备好的捆绑线(图2)插入打开膀胱腹膜反折后的腹腔内。在正好位于子宫峡部以上的位置缠绕子宫后,将线A的两端向前系上(图3)。同时,注意调整线B,以便将其放置在子宫体后的中线位置。随后,助手的止血钳直接夹住线A的两条自由端和线B的圆环。最后,在检查位置和紧密度后,将线A的剩余自由端切断(图4)。

图1 改良捆绑线示意图

图2 简化捆绑线做好备用
1.2.2手术方法 在气管插管全身麻醉下进行手术,患者取截石位仰卧于手术台上,取脐孔或脐上2~3 cm(根据子宫大小选择)横行切开10 mm的切口插入直径10 mm trocar置入腹腔镜(德国Storz公司)行人工气腹同时切开3个5 mm辅助端口(2个左侧和1个右侧)用于放置手术器械(德国Storz公司)。Ligarsure(美国威力公司)分别切断双侧圆韧带,输卵管峡部和卵巢固有韧带(若切除双侧附件则切断骨盆漏斗韧带)。然后以超声刀切开腹膜反折,将1-0可吸收缝合线(英国Tyco Healthcare UK Limited公司)做成的捆绑线(图2)放置在子宫峡部(简化子宫捆绑术),助手牵拉捆绑线向头侧牵拉子宫,然后以超声刀下推膀胱至宫颈外口下1 cm(图5),1-0可吸收缝合线缝扎双侧子宫血管(图6、7),以Ligasure切断子宫动脉(图8)。之后,通过牵拉捆绑线来操纵子宫。助手以手指插入阴道指示阴道前穹窿的位置,术者在指示的位置做一横行切口作为切开阴道壁的指示点横行切开阴道壁(图9),为了防止漏气,将纱布塞入无菌手套做成近似球状体塞入阴道内,最后,腹腔镜下连续锁边缝合阴道壁闭合阴道。
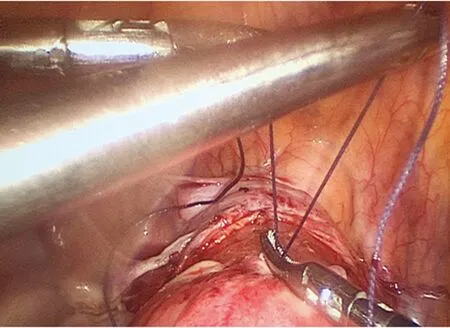
图3 将线A的两端向前系上

图4 将线A的剩余自由端切断

图5 下推膀胱至宫颈外口下1 cm

图6 缝扎左侧子宫血管

图7 缝扎右侧子宫血管
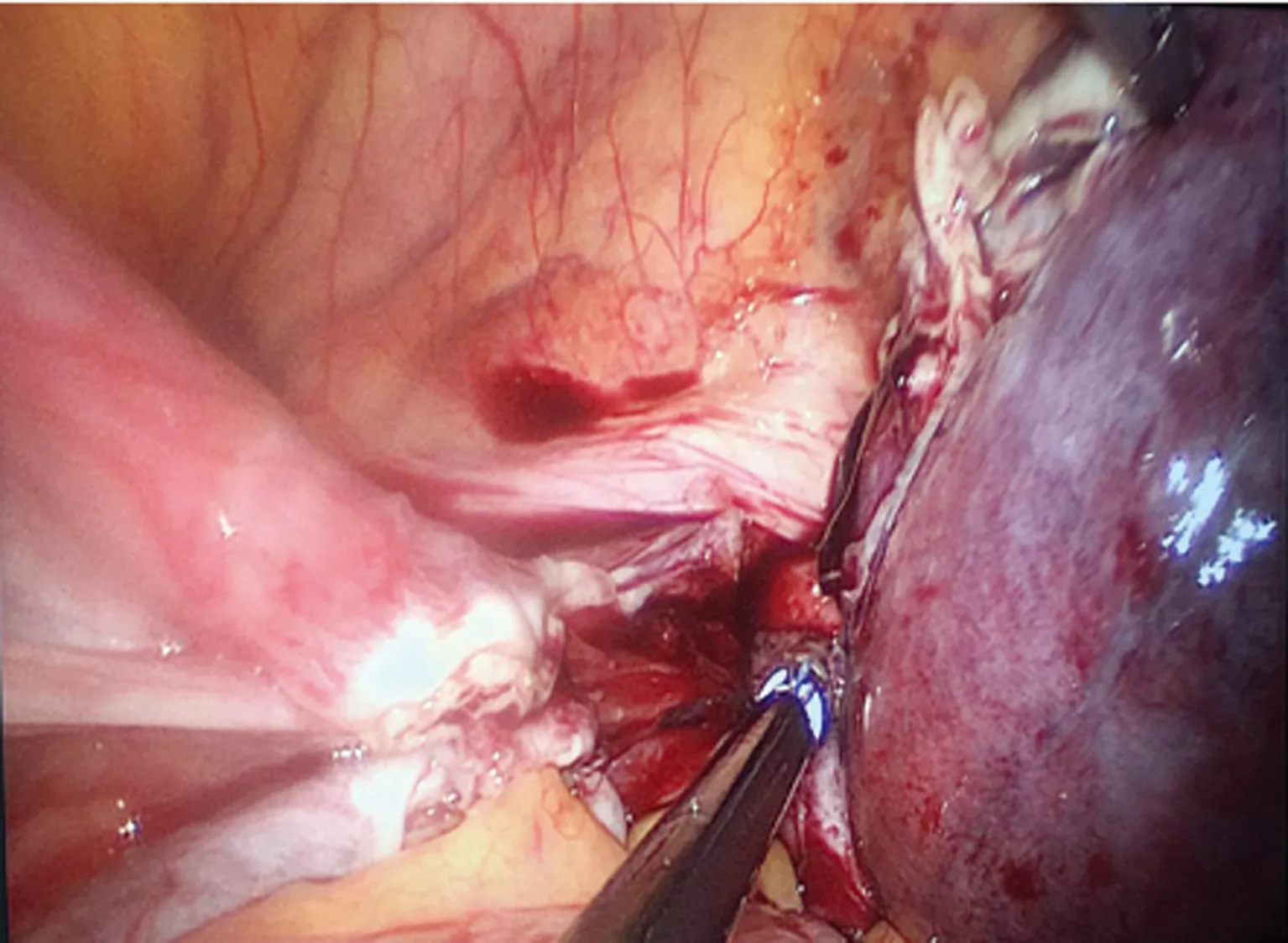
图8 Ligarsure凝切左侧子宫血管

图9 单极电钩切开阴道壁
2 结 果
本研究25例患者均进行了LTH手术。1例患者为蒂部粗大的宫颈黏膜下肌瘤,2例患者(8%)有剖宫产史,在平均1.5个月的随访期内没有发生任何术中或术后严重并发症。术中平均出血约72 mL,平均手术时间72 min,术后1 d均排气,在术后48 h均拔出尿管,术后住院时间3~4 d。25例患者均未使用举宫杯。其中1例患者由于子宫肌壁间肌瘤较大,捆绑线脱落再次行捆绑术,该例患者的捆绑时间为15 min,排除此例患者后,控制子宫平均时间为4.5 min(2~6 min)。 该技术的总体成功率为96%(24/25)。
3 讨 论
LTH自1989年首次实施以来已经广泛应用于临床,给广大患者带来了福音,但仍然存在一些困难,如绝经后阴道壁及宫颈萎缩,黏膜下肌瘤蒂部粗大及未婚无法举宫者,本文采用的简化子宫捆绑术受ABDULLAH等[7]启发,并且做了一些简化使其更加简单易行,如将纤维吊带改为1-0可吸收缝合线更加简单便宜;将线A长度缩短为15 cm,线B的长度改为15 cm,助手直接夹持环C和线A的两条自由端,使操作更加简单(图2),捆绑手术时间缩短为4.5 min。ABDULLAH等[7]报道手术时间约10.2 min,较本研究时间长。
常规的LTH往往需要3~4位医师上台,其中1位助手专门举宫,增加了手术负担,这个问题也在其他地方讨论过[8]。本方法非常简单方便且有效,可以减少1名助手。操纵子宫和阴道切除术是LTH的主要步骤[9],对妇科医生来说最具挑战性。本研究用1-0可吸收缝合线代替纤维吊带缩短了长度且不必将线A的自由端系在圆环C上,助手直接夹持圆环C和线A的自由端即可操纵子宫,简化了步骤,笔者的经验是线A不宜过长,10~15 cm即可,否则在腹腔内很难找到线A的两端,其次如果线A过长不易将线B放置在子宫峡部后的中线位置,最后过长的线A在子宫峡部前方打结困难。
在切开膀胱腹膜反折后进行子宫捆绑术,避免了捆绑子宫峡部时损伤膀胱及输尿管,捆绑子宫后将子宫向头侧牵拉有利于下推膀胱,下推膀胱后凝切子宫血管避免了输尿管的损伤,助手以手指在阴道内指示阴道前穹窿的位置避免了过长的切除阴道壁,术中平均出血约72 mL,平均手术时间72 min,术后1 d均排气,术后48 h均拔出尿管,术后住院时间3~4 d。25例患者均未使用举宫杯,控制子宫所需的平均时间为4.5 min,手术时间较原子宫捆绑术明显缩短。其中1例患者由于子宫肌壁间肌瘤较大,捆绑线从子宫脱落进行了再次捆绑术,这例患者的捆绑时间为15 min。 该技术的总体成功率为96%(24/25)。在采用这种方法行LTH开始时由于技术不熟练常常需要5~6 min,渐渐熟练后时间逐渐缩短至2 min即可完成捆绑术。对于大的子宫肌瘤可先于宫体注射垂体后叶素(有高血压病史者除外)剥除子宫肌瘤简单缝合止血后再行简化子宫捆绑术。
举宫杯有助于操纵子宫,更好地暴露子宫周围器官,有利于显示阴道穹窿便于切开,并将输尿管从宫旁移开以避免损伤。对于有剖宫产史的患者举宫杯的作用尤为显著[10]。为了解决这个难题本研究在术中先找到前次剖宫产手术疤痕,用超声刀切开疤痕下约0.5 cm的腹膜反折,提起腹膜反折继续以超声刀锐性分离膀胱宫颈间隙下推膀胱至宫颈外口1 cm,再行简化子宫捆绑术避免泌尿系统损伤。
如果子宫形状允许其应用,笔者还将继续在大子宫中使用简化子宫捆绑术(大于国际截止点280 g)[11]。腹腔镜下大子宫全切有一定的风险和难度,有研究为患者行腹腔镜下大子宫全切,发现腹腔镜下大子宫全切安全可行[12-13],MACCIÖ等[14]为2例大子宫(大于孕3个月大小)患者采用无举宫杯的LTH,手术均获得成功。然而,对于子宫颈或峡部水平的肌瘤,子宫可能失去其经典梨形。另外,大子宫可能在术中容易出现捆绑线脱落。所以,本研究在1例子宫肌瘤患者操控子宫中出现困难(子宫质量为1 300 g),当然这也与笔者初期捆绑技术不熟练有关。在本研究中,1例患者子宫萎缩(49 g)、1例宫颈黏膜下肌瘤蒂部粗大举宫困难,使用简化子宫捆绑术均解决了这个难题。
简化子宫捆绑术是以非侵入方式操纵子宫,在子宫内膜癌的腹腔镜治疗中使用举宫杯是一个有争议的问题[15-16],简化子宫捆绑术可以消除这种担忧。
总之,简化子宫捆绑术既简单又经济,为子宫手术提供了一种不同的方法。 由于其使用起来相对简单,它允许2名主要外科医生进行手术。只要子宫形状合适,其在LTH适应证的广泛范围内可以采用。但是由于病例数有限,对于这种方法的安全性和有效性还需要进一步探讨。

