腹腔镜手术治疗子宫内膜癌 对患者排尿功能和膀胱功能的影响
杨康梅
(广东省吴川市人民医院,广东 湛江 524500)
子宫内膜癌是女性生殖道的一种常见恶性肿瘤,在中老年妇女中具有较高的发病率[1]。子宫内膜癌在发病的早期就会出现典型的症状,也就是不规则阴道出血,因此很容易引起患者注意,从而及时排查和诊断出来,这也是子宫内膜癌和其他很多种癌症相比其死亡率更低的原因之一。由于子宫内膜癌在早期发现,所以癌细胞还没有扩散,临床上就可以通过将子宫切除来控制癌症的进一步发展[2]。以往一般开腹对子宫行切除术,虽然操作更加简便,但是对患者造成了较大的创伤。腹腔镜是医学技术不断进步的一种产物,我院对腹腔镜应用在子宫内膜癌中的效果和优势进行探析,现报道如下。
1 资料与方法
1.1 一般资料
选择2018年1月~2019年1月来我院接受治疗的子宫内膜癌患者84例,按照患者的手术方式不同分为观察组和对照组,每组均为42例。对照组42例,年龄最小的34岁,年龄最大的70岁,平均年龄为(49.61±5.14)岁;其中临床分期为I期、II期和III期的分别有14例、19例和9例。观察组42例,年龄最小的35岁,年龄最大的69岁,平均年龄为(50.24±5.04)岁;其中临床分期为I期、II期和III期的分别有14例、18例和10例。两组患者的年龄和癌症临床分期方面的差异较小(P>0.05),因此两组可作比性。
纳入标准:病理检查确诊为子宫内膜癌者,符合第八版《妇产科学》[3]中关于子宫内膜癌的诊断标准;均为择期手术;均为原发性子宫内膜癌;对本次研究知情同意并签署了知情同意书者。
排除标准:既往存在膀胱功能障碍和排尿功能障碍者;既往有妇产科手术史和泌尿系统手术史;合并泌尿系统结石、感染以及肿瘤疾病者。
1.2 方法
对照组采用开腹手术,在患者的下腹正中间位置作纵切口,进入腹腔来对淋巴结进行清除,切除子宫。观察组采用腹腔镜手术治疗,患者取截石位,行全身诱导麻醉后建立CO2气腹,以四孔法入腹。插入腹腔镜对整个腹腔进行探查,结扎输卵管,将右盆部腹膜拨开,对卵巢血管结扎并离断,打开血管鞘,将腹股沟深组淋巴结清除,采用相同的方法对左侧盆部处理。切除子宫,电凝止血,冲洗盆腹腔后缝合。
1.3 观察指标
观察两组患者手术前后的排尿功能和膀胱功能,统计术后并发症发生率,术后并发症包括尿潴留、肠梗阻、淋巴囊肿以及肠瘘。
1.4 统计学分析
采用SPSS 23.0软件来对本次研究的数据处理,对于手术前后排尿功能指标以及膀胱功能指标均为计量资料,以x±s表示,采用t检验,两组术后并发症为计数资料,用百分比表示,采用x2检验,P<0.05表示差异具有统计学意义。
2 结 果
2.1 两组患者手术前后排尿功能比较
两组患者手术前后排尿功能比较见下表1。
表1 两组患者手术前后排尿功能对比
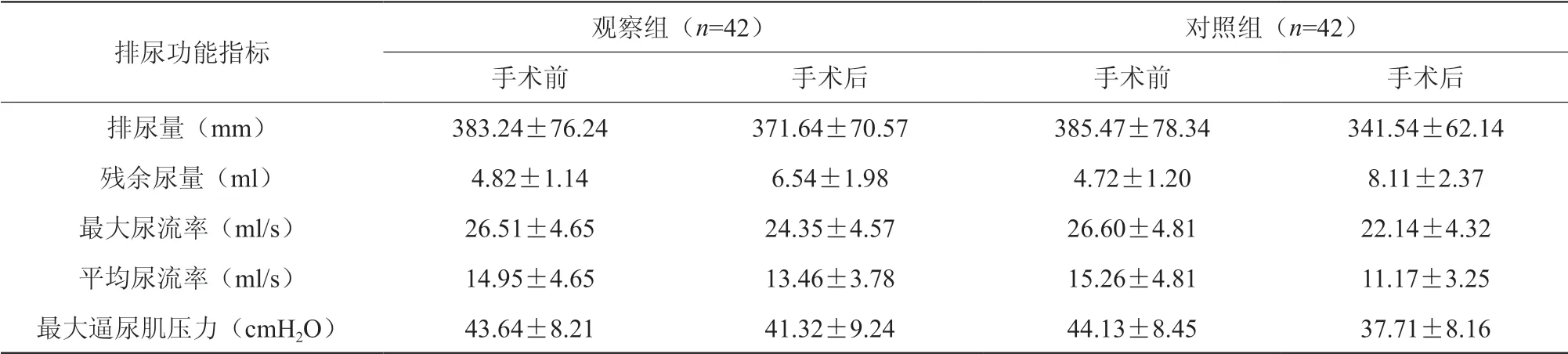
表1 两组患者手术前后排尿功能对比
注:手术前两组相比,P>0.05;手术后观察组与对照组相比,P<0.05
排尿功能指标 观察组(n=42) 对照组(n=42)手术前 手术后 手术前 手术后排尿量(mm) 383.24±76.24 371.64±70.57 385.47±78.34 341.54±62.14残余尿量(ml) 4.82±1.14 6.54±1.98 4.72±1.20 8.11±2.37最大尿流率(ml/s) 26.51±4.65 24.35±4.57 26.60±4.81 22.14±4.32平均尿流率(ml/s) 14.95±4.65 13.46±3.78 15.26±4.81 11.17±3.25最大逼尿肌压力(cmH2O) 43.64±8.21 41.32±9.24 44.13±8.45 37.71±8.16
2.2 两组患者手术前后膀胱功能对比
手术后两组患者的膀胱壁厚度、膀胱最大尿容量以及正常尿意膀胱容量均有所改变,但是观察组改变的幅度比对照组更小(P<0.05),见下表2。
表2 两组患者手术前后膀胱功能对比
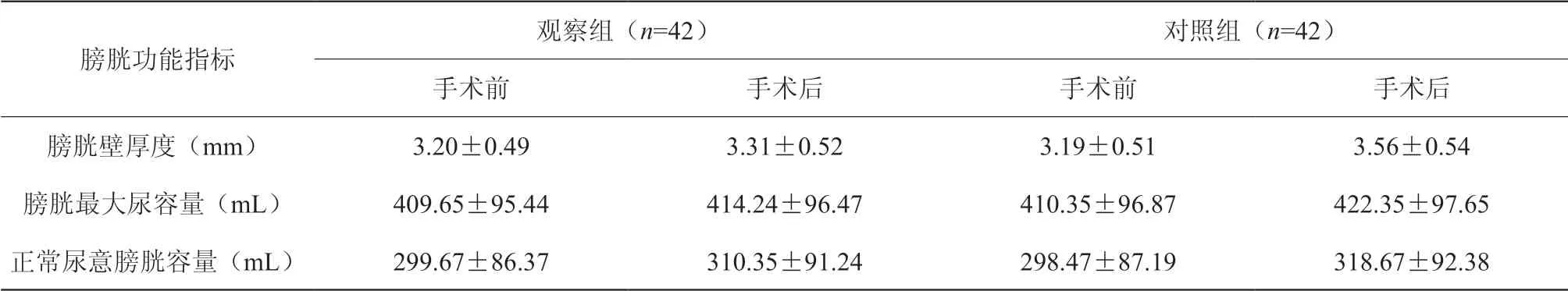
表2 两组患者手术前后膀胱功能对比
注:手术前两组相比,P>0.05;手术后观察组与对照组相比,P<0.05
膀胱功能指标观察组(n=42) 对照组(n=42)手术前 手术后 手术前 手术后膀胱壁厚度(mm) 3.20±0.49 3.31±0.52 3.19±0.51 3.56±0.54膀胱最大尿容量(mL) 409.65±95.44 414.24±96.47 410.35±96.87 422.35±97.65正常尿意膀胱容量(mL) 299.67±86.37 310.35±91.24 298.47±87.19 318.67±92.38
2.3 两组术后并发症发生情况比较
观察组术后发生尿潴留、肠梗阻、淋巴囊肿以及肠瘘的发生率为9.52%,数据比对照组的更小(P<0.05)。见下表3。
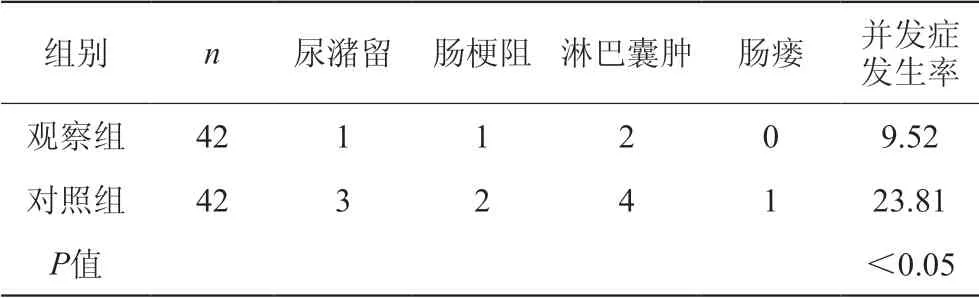
表3 两组患者并发症发生情况比较(n,%)
3 讨 论
腹腔镜近年来在临床中的应用越来越广泛,其和传统的开腹手术相比,对患者造成的创伤比较小,能够有效减轻患者的疼痛[4-6]。以往采用开腹手术治疗子宫内膜癌,在手术过程中会损伤患者的盆底组织和功能,从而引起盆腔脏器功能异常,从而对患者的正常排尿以及膀胱功能造成一定的影响[7-10]。近年来,腹腔在临床中越来越常用,对于子宫内膜癌患者来说采用腹腔镜手术,一般认为能够减少手术出血量,促使患者快速康复[11-14]。除此之外,在腹腔镜的辅助下行子宫切除术,对患者造成的伤害更小,虽然将子宫切除,但是在操作时不会将阴道缩短,阴道穹窿的弹性以及完整性都得到了较好地保留,因此对患者的性生活影响也比较小。此外,腹腔镜下行子宫切除术由于手术的视野更加开阔,因此手术操作中不会像传统开腹手术一样对盆底功能以及膀胱功能造成较大的影响,能够避免对周围的脏器造成较大的挤压,自然也能够改善各种泌尿系统并发症的发生情况,同时患者术后恢复起来也更快。在将患者子宫切除的过程中会不可避免导致患者的逼尿肌收缩能力下降,而这个指标是排尿功能的重要指标,如果机体的逼尿肌收缩功能下降,那么排尿时就会增加尿道的阻力,从而对排尿功能造成影响。而腹腔镜手术对患者膀胱的交感神经、副交感神经以及支配直肠的神经造成的损伤都更小,所以患者的排尿功能也会受到更小的影响。从本次研究的数据来看,采用腹腔镜手术的患者术后膀胱功能以及排尿功能受到的影响较小,并且术后发生尿潴留、肠梗阻、淋巴囊肿以及肠瘘的概率也更低。数据说明腹腔镜手术作为一种微创手术,能够减少对患者盆底组织和功能的影响,使得患者盆底支持系统出现更小的缺陷,从而减少对患者排尿功能和膀胱功能的不良影响,同时还可以有效降低尿潴留、肠梗阻等并发症的发生率。刘清源[15]在相关的研究中也得出了相似的结论。
综上所述,腹腔镜手术治疗子宫内膜癌能够减少对患者排尿功能和膀胱功能的影响,同时减少术后并发症的发生,因此临床上可以将腹腔镜手术治疗作为子宫内膜癌的优选方案。

