蒙汉族成人下颌第三磨牙与下颌管位置关系的CBCT研究
李昊轩 李文超 白晓飞 陈丽芳 杨欣宇 周博学 康宇轩






摘要:目的:通过运用锥形束CT即Cone beam CT来测量并进行赤峰地区内蒙汉族患者IAC与阻生第三磨牙位置关系的精确比较,为蒙古族患者阻生第三磨牙拔除手术带来的手术风险和手术难度的术前评估提供基础资料.方法:选取赤峰学院附属医院红山院区口腔外科门诊就诊的需要拍摄CBCT的蒙汉族患者各30人,总共60例下颌骨的CBCT扫描数据进行整理,然后将下颌第三磨牙与下颌管的相对位置关系进行分类并分别测量它们的垂直距离,最终对比分析数据得出结论.结果:汉族左侧IMTM至下颌管平均距离为1.70±0.23,蒙古族左侧IMTM至下颌管平均距离为2.75±0.85,汉族右侧IMTM至下颌管平均距离为1.74±0.35,蒙古族右侧IMTM至下颌管平均距离为2.68±0.64;两民族60颗阻生牙中下颌管位于牙根颊侧的概率均为最多(16颗,13颗),在牙根下方(11颗,10颗)及牙根舌侧(3颗,5颗),在牙根之间(0颗,1颗)最少;据Winter's分类,下颌第三磨牙阻生类型无统计学差异;下颌管和阻生牙的垂直位置关系中,第一类关系中汉族(13颗)高于蒙族(8颗),但在第二类及第三类关系中蒙族(8颗、14颗)均大于汉族(6颗、11颗),蒙族患者低位阻生(4颗)高于汉族患者(2颗),高位阻生(10颗、11颗)及中位阻生(18颗、15颗).结论:CBCT测量的下颌第三磨牙与下颌管的位置关系数据,对于赤峰地区的蒙古族患者下颌第三磨牙的拔除具有指导性意义.
关键词:CBCT;下颌第三磨牙;下颌管;下牙槽神经
中图分类号:R781.05 文献标识码:A 文章编号:1673-260X(2019)09-0066-05
由于下颌阻生第三磨牙的牙齿位置靠后而且与附近的牙齿以及周围的软组织解剖结构的关系都极为紧密,所以会导致下颌第三磨牙拔除手术的难度增高很多.理论上讲,阻生情况能够发生于任何恒牙上,但在临床上IMTM发生阻生的情况最为常见,IMTM拔除手术也较多见,由于IMTM本身位置的特殊性,与下颌管部分接触时,接触得越多,导致下颌管周围骨质缺损越大,同时也增加拔牙术中下牙槽神经暴露的概率.CBCT对人体辐射小、分辨率高三维成像且图像质量好,用CBCT观察下颌第三磨牙和下颌管的精确三维解剖关系.本研究为蒙古族患者阻生第三磨牙拔除手术带来的手术风险和手术难度的术前评估提供基础资料,使术者较全面的了解赤峰地区蒙族患者下颌管的位置、结构及分支,以及与汉族患者的区别,避免手术时损伤下颌神经.也可为赤峰地区蒙族患者下颌第三磨牙拔除手术的成功打下良好基础.
1 资料和方法
1.1 病例资料
从2017年11月~2018年11月期间于赤峰学院附属医院红山院区口腔外科门诊就诊需要拍摄CBCT的蒙古、汉族患者中各选取30例,共60例作为研究对象.
病例纳入标准:1.年龄18周岁以上成年人;2.各族患者三代内无与其他民族婚配要求成年人;3.全身无系统性疾病,无甲亢、糖尿病等影响骨代谢的全身疾病,营养正常;无长期服药史;4.口腔检查无异常.
1.2 研究方法
1.2.1 数据采集及三维重建
1.2.1.1 扫描仪器: CBCT(意大利产Newtom VGi CBCT机).
1.2.1.2 测量工具:CBCT机自带软件NNT.
1.2.1.3 扫描参数
X光管尺寸:325mm×145mm×215mm,扫描时间18s,取样角度360°.光束
尺寸(探测区域)238mm×179mm.扫描电压110 KV;扫描电流20mA;层厚0.1mm;信号灰阶12比特.图像像素963×768像素,像素尺寸0.16×0.16mm.
重建体为圆柱形,三维像素尺寸是0.3×0.3×0.2 mm3,~0.3×0.3×5mm3.
最大直径是150mm.
1.2.1.4 投照步骤
(1)我们首先需要在资料库中记录患者姓名、出生日期、性别、拍摄日期等,创建详细准确的患者信息.
(2)将头部支架调整至合适的角度跟位置,使患者能够舒适自然地站立,并且将头部靠在后方的头部支架上,双手握住双侧面手柄;通过旋转转臂,使探测器不会碰撞患者的肩膀、后背等部位,让患者作正中咬合的动作,平稳的呼吸,不要吞咽等.
(3)使水平定位线与患者咬合平面水平对准,使垂直定位线与正中矢状面重合,启动仪器扫描.
(4)扫描完成后,图像数据自动保存于以患者姓名命名的数据包中.
1.2.2 下颌第三磨牙与下颌管位置关系的测量
1.2.2.1 打開NNT软件,调出以患者姓名命名的图像数据.
1.2.2.2 打开multiplanar界面,进行曲面断层重建.在水平剖面窗口选取左右下颌第三磨牙及其相应下牙槽神经管的清晰可辨的剖面,引重建曲线经过,重建图像.打开3D界面,从各个角度来观察剖面.观测方法是先把下颌管处定为中心,沿着下颌管分别向下颌第三磨牙处从矢状面、冠状面、水平面三个不同方向的平面反复多次的观察该患者的下颌第三磨牙,必要时调整图像明暗度对比度,以及观测平面角度使得图像更清晰.通过定点下颌管用测量工具进行左右下颌管和同侧下颌第三磨牙的垂直距离的测量.为进行蒙汉族下颌管与下颌第三磨牙相对垂直位置关系分类的比较,将其位置关系分为三类,I类,阻生牙牙根在下颌管之上;II类,阻生牙牙根在下颌管颊侧;III类,阻生牙牙根在下颌管舌侧;IV类,下颌管在阻生牙牙根之间.本研究选取病例未见IV类.
1.2.3 统计分析
采用spss19.0软件包;用两独立样本t检验比较蒙古、汉两民族IAC与阻生第三磨牙位置关系有无差异;用配对样本t检验及X2检验比较左右侧IAC与阻生第三磨牙位置关系有无差异.
2 结果
汉族左侧IMTM至下颌管平均距离为1.70±0.23,蒙古族左侧IMTM至下颌管平均距离为2.75±0.85,汉族右侧IMTM至下颌管平均距离为1.74±0.35,蒙古族右侧IMTM至下颌管平均距离为2.68±0.64,汉族、蒙古族两民族间左右侧IMTM至下颌管平均距离均有显著差异(P<0.05).
蒙汉两民族60颗阻生牙中下颌管存在于牙根颊侧的概率都是最多的(16颗,13颗),在牙根下方(11颗,10颗)及牙根舌侧(3颗,5颗)其次,在牙根之间(0颗,1颗)最少.其中蒙族患者冠状面分类下颌管的暴露率均稍大于汉族.且组间比较P<0.05,即证明结果有统计学差异.
根据Winter’s分类,下颌第三磨牙可以分为舌向,倒置,水平,垂直,近中,颊向,远中7类.在本研究中,无论蒙族还是汉族,均是水平阻生【12颗(40%)、11顆(36.67%)】和近中阻生【10颗(33.33%)、11颗(36.67%)】最常见,其次为垂直阻生【7颗(23.33%)、6颗(20%)】,倒置阻生【1颗(3.33)、1颗(3.33)】和舌向阻生【0颗、1颗(3.33%)】者均为少见,未见颊向阻生和远中阻生者.
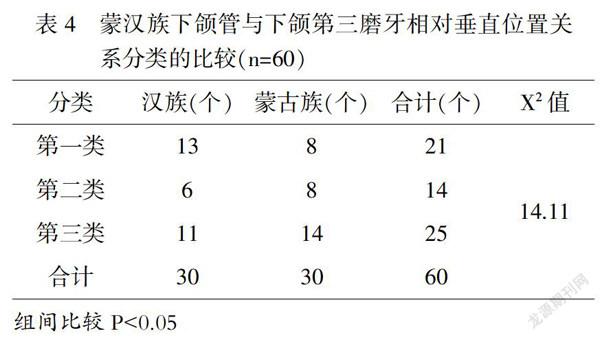
在下颌管和阻生牙的垂直位置关系中,第一类关系中汉族(13颗)高于蒙族(8颗),但在第二类及第三类关系中蒙族(8颗、14颗)均大于汉族(6颗、11颗).且X2值为14.11,组间比较P<0.05,即证明结果有统计学差异.
蒙族患者低位阻生(4颗)高于汉族患者(2颗),高位阻生(10颗、11颗)及中位阻生(18颗、15颗)蒙汉族患者相差不大.且计算可知X2值为0.987,P>0.05,说明结果无统计学意义,即三种阻生类型之间并无统计学差异.
3 讨论
下颌阻生第三磨牙的拔除手术可以说是在口腔颌面外科中最为常见的一个手术了.虽然很常见,但是由于这颗牙在口腔中位置的特殊性,而且还与旁边的牙齿以及下颌管等等周围的部分组织结构联系紧密,这颗牙齿自身也容易变异,所以不只是在拔除手术这方面难度比较大,就算是手术后各类并发症也是极其容易复发的[1,2],其实在下颌阻生第三磨牙的拔除术中,大概0.5%到8%的下牙槽神经会受到损伤,但真正会受到永久性损伤的不到1%.Carmichael and McGowan在他们的研究中指出,下颌阻生第三磨牙的拔除手术里,下牙槽神经损伤的发生率在术后的6到24小时内是5.5%,在术后的7到10天下降为3.9%,术后一年时仅为 0.9%[7].Gulicher and Gerlach也通过研究指出因为下牙槽神经损伤所导致的感觉异常的发生率由最初的3.6%,在术后6个月后下降为0.91%[8].
在我们所说的阻生牙拔除术中,会影响到下牙槽受到神经损伤的原因不仅仅局限于做手术者的经验多少,麻醉的方法是否合适,患者的年龄及性别等因素,还与阻生牙牙根同下颌管间的位置是否合理,接触关系是否正常,在进行拔牙术中组织受到的损伤的程度等等诸多因素都有关.其实已经有足够专业的研究表明阻生牙拔除术中下牙槽神经血管束是否暴露对于患者术后是否会受到由于神经损伤而导致的感觉异常起到了决定性的作用[9].而且我们通过Guang-zhou Xu等的相关研究了解到阻生牙牙根与下颌管间的位置接触关系和手术后下牙槽是否会遭受到神经损伤的关系是最为紧密的[11].但是如果在手术后会出现例如下唇麻木,颏部麻木等等许多属于神经损伤的症状,也不一定只与下颌阻生第三磨牙与下颌管位置关系有关,还可能会由不恰当的操作使下颌管遭到损伤,患者年龄,阻生牙本身阻生类型、程度,牙根发育状况等等许多相关的因素所引起的.
总而言之,下牙槽神经受损这种病症是下颌阻生第三磨牙拔的手术中会出现的比较严重的一种术后并发症了.起决定性作用的因素是下牙槽神经和下颌管间相互的解剖关系[12,13,14].如果阻生牙牙根和下颌管的关系比较紧密,那么就会使得拔牙术后出现下唇感觉异常等等属于神经受损的症状的风险提高.
现在,随着牙拔除术技术层面的不断改进与进步,以及影像科器械的使用方法比以往更加方便,与此同时我们再利用CBCT来较为精确的评估下颌第三磨牙与下颌管的位置关系,提前做好准备工作,我们一定可以规避各种风险,大大降低在第三磨牙拔除术中会使得下颌第三磨牙槽遭受到神经损伤的几率.从1986年国内学者刘亚国通过切割成人遗留下颌骨观察,到CT技术异彩大放,广泛的曲面断层片应用,再到近几年发展迅速的CBCT技术,提供了越来越多的手段进行观测研究.Cone beam CT现在已经被广泛地应用在跟口腔诊疗有关的许多个领域了,比如种植牙,牙体牙髓、牙周病治疗及口腔颌面外科等许多相关手术,因此使用CBCT来准确地评估阻生牙牙根同下颌管间的位置关系,对于我们做好手术的准备工作,例如手术路径和整个手术过程程序都是极为重要的.当下颌第三磨牙与下颌管的其中某些部分接触时,接触的面积越大,就会导致下颌管周围更加的缺乏骨质,同时也会使拔牙术中下牙槽神经的暴露概率随之增多.本项目数据显示蒙古族人群的下颌神经暴露率高于汉族,所以手术中应更加注意.为了防止我们手术中使下牙槽遭受到神经损伤,我们在手术前必须要对上述的位置接触关系有极为充分的了解[15,16,17],而CT三维重建就是我们的最佳观测手段.目前大多数的研究局限于仅仅研究汉族成人IAC与阻生第三磨牙的位置关系,特别缺乏其他民族患者IAC与阻生第三磨牙位置关系的数据.
本次研究运用Cone beam CT以及CT三维重建技术,对蒙汉两族患者的IMTM与下颌管位置关系的许多相关数据进行测量以及构建.我们这次研究所产生的数据如上,刚好表明了下颌管位于阻生牙牙根颊侧的比例是最高的,而与此相对应,说明在阻生牙牙根舌侧时,下颌管神经暴露率是最高的,也就是意味着损坏的可能性是最高的.蒙古族与汉族对比,下牙槽神经暴露率均高于汉族,这告诉了手术者在治疗蒙古族患者时更应严格控制拔牙时的脱位力与方向,防止造成神经损伤,减少术后并发症的发生.
阻生智齒按照它在颌骨内的深度来说能够分成3种阻生位置,低位、中位和高位阻生.其中低位阻生是我们需要重点关注的对象,IMTM的最高部位低于第二磨牙的牙颈部.根据以往的经验可知,下颌第三磨牙与下颌管的位置关系越近,下颌第三磨牙槽神经的暴露率越高,本实验中蒙族人群低位阻生牙的数目多于汉族患者.但由于最后的结果却恰好表明了高中低位阻生的差异并不具有统计学意义,说明阻生下颌第三磨牙在下颌骨内的深度与并不影响它是否压迫下颌管.
在Winter分类中,倒置位、水平位、近中位的下颌第三磨牙牙根与下颌管的接触率最高,所以风险最大,而颊舌向、垂直向、远中向的风险最小.
为对比研究蒙古、汉两民族患者IAC与IMTM位置关系的异同,通过运用CBCT所测数据进行分析.为蒙古族患者阻生第三磨牙拔除手术面临的手术风险和手术难度的术前评估提供基础资料.
——————————
参考文献:
〔1〕Susarla SM,Dodson TB. Risk factors for third molar extraction difficulty[J]. J Oral Maxillofacial Surg,2004, 62(11): 1363-1371.
〔2〕Chuang SK,Perrott DH,Susarla SM. Age as a risk factor for third molar surgery complications[J]. J Oral Maxillofac Surg,2007,65(9): 1685-1692.
〔4〕Blondeau F, Daniel NG. Extraction of impacted mandibular third molars:postoperative complications and their risk factors. J Can Dental Assoc 2007;73:325–7.
〔5〕Rood JP. Permanent damage to inferior alveolar and lingual nerves during the removal of impacted mandibular third molars: comparison of two methods of bone removal. Br Dent J 1992;172:108–10.
〔6〕Blaeser BF, August MA, Donoff RB, Kaban LB, Dodson TB. Panoramic radiographic risk factors for inferior alveolar nerve injury after third molar extraction. J Oral Maxillofac Surg 2003;61:417–21.
〔7〕Carmichael FA, McGowan DA. Incidence of nerve damage following third molar removal: a West of Scotland Oral Surgery Research Group study. Br J Oral Maxillofac Surg 1992;30:78–82.
〔8〕Gulicher D, Gerlach KL. Sensory impairment of the lingual and inferior alveolar nerves following removal of impacted mandibular third molars. Int J Oral Maxillofac Surg 2001;30:306–12.
〔9〕Valmaseda-Castellón E, Berini-Aytés L, Gay-Escoda C. Inferior alveolar nerve damage after lower third molar surgical extraction:a prospective study of 1117 surgical extractions. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001;92:377-83.
〔10〕Kipp DP, Goldstein BH, Weiss WW Jr. Dysesthesia after mandibular third molar surgery: a retrospective study and analysis of 1,377 surgical procedures. J Am Dent Assoc 1980;100:185-92.
〔11〕Xu, G.Z., et al., Anatomic relationship between impacted third mandibular molar and the mandibular canal as the risk factor of inferior alveolar nerve injury. Br J Oral Maxillofac Surg, 2013. 51(8): p. e215-9.
〔12〕Nakayama K, Nonoyama M, Takaki Y, et al. Assessment of the relationship between impacted mandibular third molars and inferior alveolar nerve with dental 3-dimensional computed tomography. J Oral Maxillofac Surg 2009;67:2587–91.
〔13〕Rood JP. Degrees of injury to the inferior alveolar nerve sustained during the removal of impacted mandibular third molars by the lingual split technique. Br J Oral Surg 1983;21:103–16.
〔14〕Sedaghatfar M, August MA, Dodson TB. Panoramic radiographic findings as predictors of inferior alveolar nerve exposure following third molar extraction. J Oral Maxillofac Surg 2005;63:3–7.
〔15〕Leung, Y.Y. and L.K. Cheung, Correlation of radiographic signs, inferior dental nerve exposure, and deficit in third molar surgery. J Oral Maxillofac Surg, 2011. 69(7): p. 1873-9.
〔16〕Szalma, J., et al., Darkening of third molar roots: panoramic radiographic associations with inferior alveolar nerve exposure. J Oral Maxillofac Surg, 2011. 69(6): p. 1544-9.
〔17〕Leung, Y.Y. and L.K. Cheung, Risk factors of neurosensory deficits in lower third molar surgery: an literature review of prospective studies. Int J Oral Maxillofac Surg, 2011. 40(1): p. 1-10.

