探讨756例初产妇会阴侧切与盆底肌损伤的关系的研究
张诗文 关丽丽
随着我国二胎政策的逐步开放,据权威部门推算今后几年我国每年新生儿人口将达到500 万人[1]。妊娠和分娩是女性的特殊生理过程,也是造成女性盆底肌损伤的重要危险因素[2-4]。研究显示,产后早期盆底肌损伤率高达73.44%,严重影响到女性的身心健康并已经成为备受关注的卫生问题[5]。会阴侧切是指在阴道分娩进入到第二产程时,有经验的临床医生根据胎先露及骨盆情况综合分析所采用的一种外科小手术[6]。合理的采用会阴侧切术可以避免盆底肌严重撕裂,同时让胎儿顺利分娩,但其究竟对盆底肌起到的保护作用有多强,目前尚不十分明确。本研究选取在我院进行分娩的初产妇1 512 例,分析会阴侧切对初产妇盆底肌损伤的影响。
1 资料与方法
1.1 临床资料
选择2013 年2 月—2017 年6 月中国医科大学附属盛京医院经阴道分娩的足月初产妇为研究对象,共1 512 例。756 例会阴侧切的产妇为实验组,756 例年龄匹配同期在我院行剖宫产手术的为对照组。入选标准:(1)产后6~8 周筛查;(2)单胎;(3)恶露干净;(4)一般资料完整。排除标准:(1)排除早产、巨大儿、羊水异常的产妇;(2)排除有严重妊娠合并症的产妇。实验组产妇年龄20~36 岁,平均年龄(29.9±3.2)岁;分娩周数为37~41 周,平均分娩周数为(38.23±1.36)周;分娩过程中行会阴侧切,新生儿平均体质量(3.32±0.65)kg。对照组产妇年龄20~36 岁,平均年龄(29.7±3.2)岁;分娩周数为37~41 周,平均分娩周数为(38.63±1.16)周;行剖宫产分娩,新生儿平均体质量(3.31±0.41)kg。两组患者一般资料比较,年龄、分娩周数、新生儿体质量,差异无统计学意义(P>0.05)。
2 方法
2.1 测定方法
检查指标包括I、Ⅱ类肌纤维的肌力、疲劳度以及阴道动态压力值。要求被检查者取膀胱截石位,排尽尿液。采用目前世界上常用的盆底肌力测试法(GRRUG),将肌力统一分成6 个等级,即0~V 级[7]。(1)肌力测定标准为:振幅在40%为I 类肌纤维收缩,判定0~V 级,收缩时间分别为0~5 秒。振幅达到60%为Ⅱ类纤维在收缩。0~V 级收缩次数分别为持续0~5次,如果盆底I 类或Ⅱ类肌纤维肌力测定结果小于Ⅲ级,则定义为肌力受损[8]。肌纤维的疲劳度正常用0 表示,1 表示为异常。(2)盆底动态压力值,将压力感受气囊探头放置于阴道内,推进约20 mL 空气,经换算出阴道最大收缩压即为阴道动态压(Vaginal dynameic pressure,VDP),气囊压力器测量,80~150 cm H2O 为正常,小于80 cm H2O 为异常。(3)肌纤维疲劳度,是指从起点到6s 终点之间两头最高点的下降幅度的百分比,0%为正常,负值为异常。盆底器官脱垂检测方法:采用盆腔器官脱垂定量分度法(pelvic organ prolapse quantitation,POP.Q),使用国际统一的检测方法和诊断标准,检查方法为受试者在排空膀胱后,在安静的环境下,取膀胱截石位,并嘱咐受试者做Valsalva 动作,重复2次,进行POP-Q 分期测定,检测内容包括阴道前壁膨出、阴道后壁膨出和子宫脱垂。
2.2 变量定义和赋值

表1 变量的定义和赋值
3 统计学方法
应用SPSS 17.0 统计学软件对数据进行分析处理,计数资料以百分数(%)表示,采用χ2检验或Fisher 确切概率法,以P<0.05为差异有统计学意义。
4 结果
2.1 实验组组和对照组盆底损伤分析
两组产后盆底功能的比较,产后6~8 周两组间Ⅰ、Ⅱ类肌纤维肌力、疲劳度和盆底动态压力值异常的发生率(发生异常的例数/总例数)均较高,两组间比较差异无统计学意义(P>0.05)。见表2。
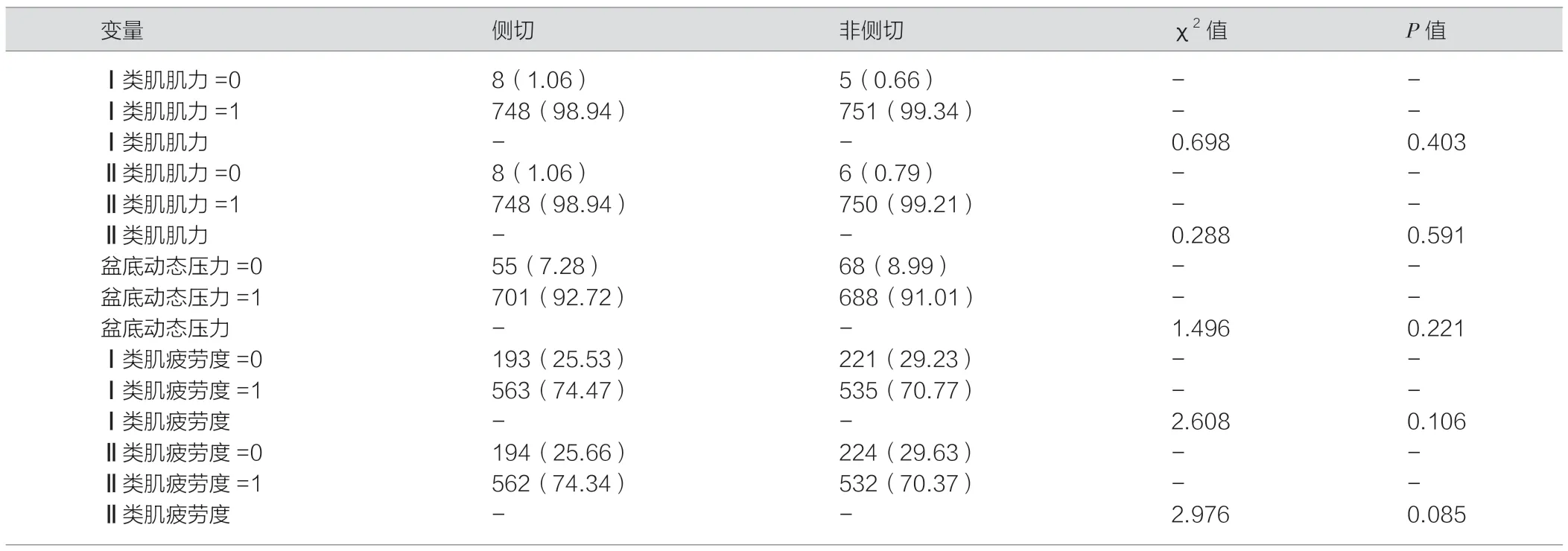
表2 产妇产后6~8 周实验组与对照组盆底功能分析[例(%)]
2.2 实验组与对照组产后盆底器官脱垂比较
产后6~8 周实验组发生阴道前壁膨出、阴道后壁膨出、子宫脱垂发生率(发生病变的例数/本组总例数)分别为689 例(91.14%)、395 例(52.25%)、271 例(38.85%),对照组阴道前壁膨出、阴道后壁膨出、子宫脱垂发生率分别为703 例(92.99%)、460 例(60.85%)、305 例(40.34%)。虽然对照组阴道前壁膨出和子宫脱垂的发出率高于实验组,但差异无统计学意义(P>0.05)。实验组阴道后膨出发生率高于对照组,差异有统计学意义(P<0.05)
3 讨论
我国的剖宫产率居高不下,是这几年各大医疗机构助产科室面临的一个重要的问题。剖宫产手术对于产妇和新生儿来说都存在较大的风险,但由于产妇内心恐惧或择日出生等因素,仍然有很多产妇在无任何手术指征的情况下要求剖宫产。相比于剖宫产,阴式分娩的产妇产后恢复快,胎儿经过产道的挤压后有利于口腔羊水的排出,但在阴式分娩过程中,由于胎儿经过产道时阴道生理结构会发生改变,进而发生阴道壁重塑[9]。产后早期约有2/3 的孕妇会发生盆底肌损伤[10]。合理的会阴侧切可以有效避免盆底肌发生严重撕裂,同时也可使胎儿顺利娩出,但与此同时也是一种被滥用的手术。有学者在对瑞典5 096 名产妇自然生产的数据进行了统计,发现其的会阴侧切率为9.7%[11];赵素霞[12]报道台湾产妇的会阴侧切率达到100%。有研究调查发现发展中国家的会阴侧切率明显高于发达国家[13]。以往认为,会阴侧切可以有效保护盆底肌。随着研究的深入,目前观点更倾向于侧切对盆底肌并无明显作用[14],这可能是因为会阴侧切术广泛应用后增加了会阴水肿、感染、性交障碍等并发症的发生,而且侧切后形成的瘢痕组织亦会减缓妇女的盆底功能的复原[15]。目前世界卫生组织建议会阴侧切率应降低到20%以下[2,12]。
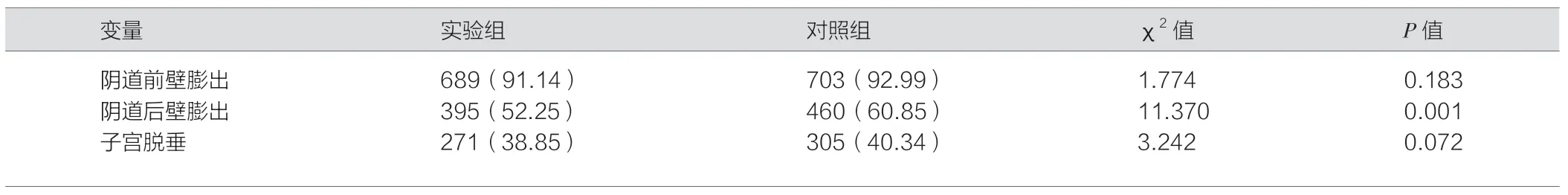
表3 产后6-8 周实验组与对照组间盆底器官脱垂分析[例(%)]
本研究对我院1 512 例产妇进行了随机对照研究,较以往研究而言,样本量更大,减少了数据偏倚,所得研究结果更加真实可信。分析后显示,会阴侧切组与未侧切组盆底损伤分析,两组产妇Ⅰ、Ⅱ类纤维肌力、疲劳度和盆底动态压力值异常的发生率比较差异无统计学意义。这表明,比较侧切组与未侧切组产后盆底器官脱垂情况,两组阴道前壁膨出、子宫脱垂发生率差异均无统计学意义。综上,本研究认为侧切不能完全保护盆底功能,这与Handa[16]、Sarore[17]的观点一致。国外学者Lawrence J M 学者[18]认为会阴侧切会对盆底功能造成损伤,但是这一结论研究样本量较少;美国学者Lo T S 研究表明会阴侧切对盆底功能影响无意义[19],这可能是由于国外关于盆底功能指标的检测方法及标准有差异所致。本研究结论与最初认为的会阴侧切可以保护盆底肌,避免并预防盆底肌损伤的观点不完全一致,这与早期检查技术方法较落后和样本量少存在一定的关系。本研究是国内率先采用大样本分析后报道会阴侧切对盆底肌起到的保护作用很有限,仅非侧切组阴道前壁膨出和子宫脱垂的发出率高于侧切组,但尚无统计学差异。但是本研究也存在一定的局限性,首先本研究是单中心实验,没有多中心的联合比较,故本课题组计划联合其他三甲级医院进一步收集样本进行多中心实验;其次,本研究进行了盆底肌肌力和盆底肌功能的比较后,没有进行康复治疗的跟踪随访,下一步计划采用多种盆底肌治疗方式对盆底肌康复治疗情况做以分析。
综上所述,会阴侧切对盆底肌的保护作用有限,应严格控制侧切率,有指征的使用侧切术。

