早期肠内营养护理对脑外伤昏迷患者肠道功能的影响研究
张秋红 林美端*
厦门大学附属第一医院 福建厦门 361003
脑外伤后多数患者会陷入昏迷状态,在患者昏迷至清醒阶段患者会出现不同程度谵忘、昏睡以及意识障碍等,病情危重、并发症多,具有较高的致残率与死亡率。文献报道,脑外伤昏迷患者多伴随严重机体代谢失衡,患者机体能量消耗殆尽,体内脂肪、蛋白质等被迅速分解[1],临床表现为体重下降、免疫力降低等,因此对患者给予营养支持及护理尤为重要。此次研究采用早期肠内营养护理干预方式,为探究其对患者肠道功能的影响,纳入的病例均为我院脑外伤昏迷患者,共计60 例,结果如下:
1 资料与方法
1.1 一般资料
于我院收集2018年6月~2019年6月60 例脑外伤昏迷患者病例资料,遵循随机原则分组,观察组与对照组各30 例。观察组:男17 例,女13 例,年龄为13~68 岁,平均年龄为(43.5±6.6)岁,其中击打伤12 例,跌落伤8 例,7 例交通事故伤,其他3 例;对照组:男16 例,女14 例,年龄为14~69 岁,平均年龄为(43.1±6.5)岁,其中击打伤11 例,跌落伤8 例,9 例交通事故伤,其他2 例。纳入标准:(1)患者经过相关检查已经确诊为脑外伤昏迷,与WHO 脑外伤昏迷临床诊断标准描述符合[2];(2)可以收集到患者完整的检查和病史资料,患者及家属理解并签署该研究制定的知情同意书,自愿参与本次研究,经过伦理委员会同意。排除标准:(1)重症心血管疾病者;(2)重症肝、肾等器官功能或者器质性疾病障碍者;(3)患者合并精神疾病或无法正常沟通、交流者;(4)妊娠期及哺乳期妇女;计算两组患者一般资料差异性,结果显示P>0.05,无统计学意义,具有可比性。
1.2 方法
对照组:给予肠外营养护理。建立静脉通道,采用微量泵将患者身体所需的氨基酸、维生素、电解质、脂肪等营养素通过静脉输送到患者体内,所有营养素均混合在3L 聚乙烯袋中实施滴注,抗生素需单独滴注。严密观察导管固定情况,检查有无皮肤感染、渗液等,每天对管道予以生理盐水或无菌水冲洗,确保导管畅通,加强对患者的口腔护理。观察组:给予早期肠内营养支持。待患者生命体征稳定后给予肠内营养支持,经鼻胃十二指肠管对患者米汤喂养,逐渐过渡为匀浆膳,初期以40ml/h 速率均匀滴入,结合患者实际情况逐渐调整为60~80ml/h,总量维持在1000ml 即可,浓度由低到高。肠内喂养前后均需要温开水冲管,防止导管堵塞,患者可进食后将鼻肠管拔除。肠内营养支持期间,护理人员要严密监测鼻肠管是否通畅,护理操作要轻柔,避免出现鼻肠管脱出,对导管予以妥善固定。定时清洁输注管道,以防发生感染。结合患者胃排空情况合理控制营养液输注速度、浓度等。对患者营养指标、电解质、血浆蛋白等指标予以定期检测,确保体液处于平衡状态,密切观察患者病情及24h 出入量,做好相应的记录,加强对患者及家属的心理疏导及健康指导,提高患者治疗依从性。
1.3 观察指标
检测两组患者护理前后PCT、D-乳酸肠道功能指标以及营养性指标,做好相应的记录。
1.4 统计学方法
研究所有数据均在SPPSS22.0 统计学处理软件上进行,所有计数资料采用%予以表示,组间差异比较采用χ2值予以检验,用(±s)表示计量资料,组间差异性用t 检验。以0.05 作为结果判定界限,P<0.05 可判断组间比较具有明显差异,有统计学意义。
2 结果
2.1 观察组与对照组患者护理前后肠道功能比较
与护理前相比,两组患者护理后PCT、d-乳酸指标均有所改善(P<0.05),有统计学意义;观察组患者护理后与对照组比较,肠道功能指标均优于对照组(P<0.05),有统计学意义,见表1:
表1:观察组与对照组患者护理前后肠道功能比较(±s)
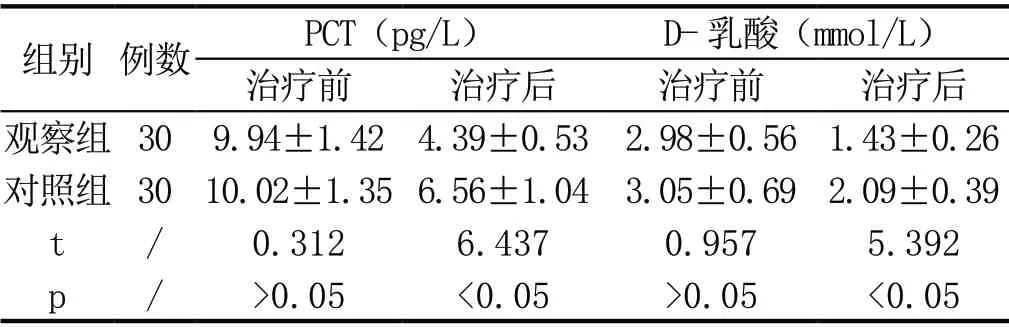
表1:观察组与对照组患者护理前后肠道功能比较(±s)
组别 例数 PCT(pg/L)D-乳酸(mmol/L)治疗前 治疗后 治疗前 治疗后观察组 30 9.94±1.42 4.39±0.53 2.98±0.56 1.43±0.26对照组 30 10.02±1.35 6.56±1.04 3.05±0.69 2.09±0.39 t / 0.312 6.437 0.957 5.392 p / >0.05 <0.05 >0.05 <0.05
2.2 观察组与对照组患者护理后营养指标比较
与对照组患者相比,观察组患者护理后血浆白蛋白、血浆前白蛋白指标等均较高,两组差异有统计学意义(P<0.05),见表2:
表2:观察组与对照组患者护理后营养指标比较(±s)
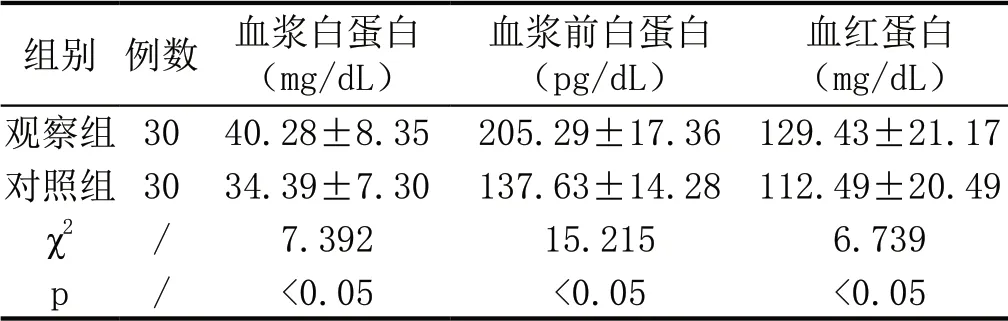
表2:观察组与对照组患者护理后营养指标比较(±s)
组别 例数 血浆白蛋白(mg/dL)血浆前白蛋白(pg/dL)血红蛋白(mg/dL)观察组 30 40.28±8.35 205.29±17.36 129.43±21.17对照组 30 34.39±7.30 137.63±14.28 112.49±20.49 χ2 / 7.392 15.215 6.739 p / <0.05 <0.05 <0.05
3 讨论
作为临床上一种常见的头部创伤,脑外伤对患者的记忆力以及神经功能均会产生一定的影响,随着交通运输事业以及建筑业的发展,脑外伤发生率呈现出逐年增高的趋势,多数患者伴随昏迷,合并意识障碍,无法自主进食,此时患者机体对能量的需求增加,再加上应激性高血糖、脱水等并发症的发生,极易出现营养不良[3~4],因此对患者给予营养支持尤为重要。以往临床针对脑外伤后昏迷患者多给予肠外营养支持,尽管能够有效辅助治疗患者消化系统疾病,但会在一定程度上加重肠管负担,影响到胃肠功能。此次研究采用的是早期肠内营养护理,其符合患者生理特点,不仅能够满足患者机体对各项营养素及微量元素的需求,而且能够直接营养胃肠道,确保消化系统生理功能的正常发挥,对胃肠黏膜具有保护作用[5]。与此同时能够加快免疫球蛋白级胃肠道激素的分泌,促进患者机体免疫力的提升,纠正氮平衡,改善患者的营养指标。在肠内营养支持期间辅之以相应的护理干预,对于减少并发症的发生、增强预后有着重要的意义。从本次研究结果看,观察组患者护理后肠道功能指标及营养指标均得到明显改善,优于对照组(P<0.05),体现了早期肠内营养护理的优越性。综上所述,对脑外伤昏迷患者给予早期肠内营养支持,能够改善患者营养状况及肠道功能,促进患者机体康复,可广泛应用于临床。

