匹杉醇联合自体外周血干细胞移植治疗非霍奇金淋巴瘤的疗效及对T细胞亚群的影响
钟春林 李发祥 刘炎华
淋巴瘤是一种起源于淋巴细胞的恶性增殖性疾病,主要分为霍奇金淋巴瘤(Hodgkin's lymphoma,HL)和非霍奇金淋巴瘤(non-Hodgkin's lymphoma,NHL)。NHL根据临床分期和分型的不同,主要采用化疗、放射性治疗以及单克隆抗体等综合治疗,但随着传统 CHOP、CHOEP 或 COAP 方案药物应用剂量的增加,心脏毒性也随之增加,因此临床寻求一种新型的治疗方法。国内外研究表明,自体外周血干细胞移植(autologous peripheral blood stem cell transplantation,APBSCT)已用于难治复发性和(或)侵袭性非霍奇金淋巴瘤治疗,但移植后40%~60%NHL患者出现复发并最终死亡[1]。匹杉醇为一新型蒽环类药物,已由欧盟批准单独用于治疗成人复发难治侵袭性 B 细胞非霍奇金淋巴瘤。本研究旨在观察匹杉醇临床治疗非霍奇金淋巴瘤疗的疗效及对患者T淋巴细胞亚群的影响。
1 资料与方法
1.1 一般资料
选取本院2014年1月1日至2016年12月31日本院确诊的非霍奇金淋巴瘤80例,随机分为观察组(n=40)和对照组(n=40)。所有患者均经病理学诊断为B细胞非霍奇金淋巴瘤,经免疫组化证实为CD20阳性或强阳性。观察组患者男性22例,女性18例;平均发病年龄(46.89±11.52)岁;临床分期Ⅱ期26例,Ⅲ期6例,Ⅳ期8例。对照组患者男性20例,女性20例;平均发病年龄(45.64±12.37)岁;临床分期Ⅱ期24例,Ⅲ期7例,Ⅳ期9例。2组年龄、性别、疾病构成、临床分期、移植前疾病状况等临床情况比较,均无统计学意义,具有可比性(P>0.05)。本研究经本院伦理委员会批准,患者及家属自愿签署知情同意书。
1.2 治疗方法
预处理:患者经全面检查,确定无心、肺、肝及肾等重要脏器功能不全。给予常规对症支持护理、骨髓抑制护理、抗感染护理及营养护理。NHL患者均在APBSCT治疗前接受常规化疗方案(CTOP±MTX或MOEP方案)+G-CSF。
APBSCT治疗:NHL患者及家属了解病情同意行自体外周血干细胞移植术并签署书面同意书。联合化疗方案治疗后,在WBC>5.0×109/L时,采用Baxter公司 CS3000plus型血细胞分离机进行外周血造血干细胞的采集,采集2次循环血量为4倍体循环血,获得足够数量干细胞。于移植当日在 40 ℃恒温水浴中快速解冻,在中心静脉置管中快速回输。
匹杉醇治疗:每个疗程的第1、8、15天静脉注射 50 mg/m2,28 d 为1个疗程,连用 6个疗程。
1.3 疗效评价标准
参照张之南的《血液病诊断及疗效标准》第3版和WHO标准将疗效分为:①完全缓解(complete remission,CR),无新病灶,病变的影像学和生物学异常全部消失;②部分缓解(partial remission,PR),且无新病灶,病变的影像学和生物学异常病变减少>50%;③稳定(stable disease,SD)缩小未达PR或增加未达PD;④进展(progressive disease,PD),出现新的病灶,或原病灶增大超过25%,或在治疗期间原最小病灶增加超过50%。
1.4 T细胞亚群检测方法
采集各组患者6 ml清晨空腹血,低温4 ℃ 2 000 r/min 离心15 min,常规分离血清,采用流式细胞仪(美国,Guava EasyCyteTM8HT)检测外周血T 细胞亚群,检测方法为单克隆抗体免疫荧光标记法,检测血液中的CD3+、CD4+、CD8+水平,以及对CD4+/CD8+比值进行计算。
1.5 随访
在每疗程治疗结束后3~6个月返回医院进行相关检查,对全部病例以预约门诊及电话复诊的形式进行追踪随访,包括淋巴结超声,CT或全身PET-CT扫描等检查。
总生存期(overan survival,OS):患者首次用药到由于任何原因死亡的时间。在数据截止日尚生存的患者或在研究中失访的患者将以其最后一次联络的日期作为截尾数值进行分析。
1.6 统计学处理
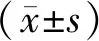
2 结果
2.1 2组患者的临床疗效比较
观察组患者的疾病控制率(95.00%)和总有效率(85.00%),明显高于对照组疾病控制率(90.00%)和总有效率(50.00%),差异具有统计学意义(P<0.05),见表1。

表1 2组患者近期疗效的比较(例,%)
2.2 外周血干细胞数量及造血重建情况比较
对照组和观察组患者外周血干细胞数量比较,其中单个核细胞数、CD34+细胞数比较,无统计学差异(P>0.05)。造血重建情况比较发现,2组患者中性粒细胞计数绝对值>0.5×109/l时间,血小板计数>2.0×109/l时间比较,无统计学差异(P>0.05)。见表2。
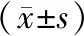
表2 外周血干细胞数量及造血重建情况比较
2.3 2组患者感染发生的情况
观察组和对照组发生治疗感染情况(败血症、带状疱疹、腹腔结核杆菌感染、食肛周感染、牙龈炎感染、口腔黏膜感染)及总感染率均无明显差异,见表3。
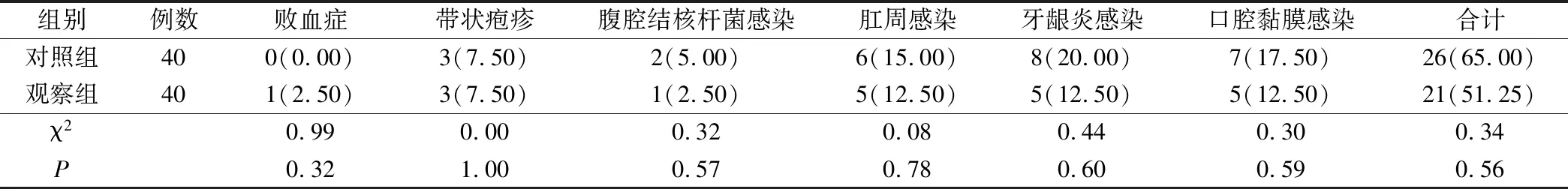
表3 2组患者感染发生的比较(例,%)
2.4 2组患者T淋巴细胞亚群比较
治疗后对照组CD3+、CD4+、CD4+/CD8+表达显著升高,而CD8+表达水平则显著下降,差异具有统计学意义(P<0.05)。观察组CD3+、CD4+、CD4+/CD8+表达显著升高,而CD8+表达显著下降(P<0.05)。治疗后观察组T淋巴细胞亚群较对照组变化更显著。见表4。
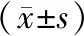
表4 2组患者T淋巴细胞亚群比较
2.5 2组随访结果比较
随访结果显示,对照组患者总生存期为15.44月,少于观察组的16.70月(F=5.63,P=0.00);对照组复发率为17.50%(7/40),高于观察组的12.50%(5/40),但差异不具有统计学意义(χ2=0.29,P=0.59)。
3 讨论
外周血自体干细胞移植(APBSCT)虽然可以提高非霍奇金淋巴瘤的临床缓解率,延长生存期,但患者容易复发,身体健康与生活质量仍然受到严重影响[2],其主要原因可能是患者体内淋巴瘤细胞对高剂量的临床化疗逐渐产生耐药,以及干细胞采集物仍残存淋巴瘤细胞,造成血液输注而复发[3-4]。难治性复发性NHL患者即使选用二线或三线化疗方案,肿瘤仍然缩小不明显或者迅速长大,最终导致患者的生存期短、临床预后差。
匹杉醇 (pixantrone)为一新型蒽环类药物,属氮杂蒽二酮类抗肿瘤药,在欧盟已获批用于治疗复发难治侵袭性 B 细胞 NHL。广谱抗肿瘤药物匹杉醇具有较强的肿瘤抑制作用、毒副作用比传统蒽环类药物轻[5],其不仅可以嵌入细胞的 DNA,抑制拓扑异构酶Ⅱ;其侧链末端伯胺基还可与肿瘤细胞 DNA 发生烷基化反应,导致 DNA 失活,最终引发细胞死亡[6]。国内外研究显示,匹杉醇抑制淋巴瘤和白血病的作用更强,治疗效果较好。同时匹杉醇与其他蒽环类化合物不同,其结构中缺少与铁离子结合的侧链基团,几乎没有或仅有较低心脏毒性,药物安全性较高[7]。
本研究结果表明,匹杉醇治疗对于自体外周血干细胞移植外周干细胞采集数量(单个核细胞数、CD34+细胞数)、造血重建情况(中性粒细胞计数绝对值>0.5×109/l时间,血小板计数>2.0×109/l时间)并无明显减少及延长情况,说明匹杉醇对APBSCT治疗效果影响较小。同时,观察组患者的疾病控制率(95.00%)和总有效率(85.00%),明显高于对照组,且2组患者治疗后感染情况(败血症、带状疱疹、腹腔结核杆菌感染、食肛周感染、牙龈炎感染、口腔黏膜感染)及总感染率并无显著性差异。说明匹杉醇联合自体外周血干细胞移植可以有效治疗非霍奇金淋巴瘤,临床疗效较好,感染率发生较低。
T 细胞及其亚群(CD3+T,CD4+T,CD8+T)是T淋巴细胞表面最重要的分化抗原,主要参与机体细胞免疫反应,并在免疫应答中起重要的调节作用[8]。正常情况下CD4+T与CD8+T两者是相互拮抗,各淋巴细胞亚群之间的相互协调、相互制约,保持动态平衡,以保证机体免疫功能的动态平衡和稳定[9-10]。当CD3+T、 CD4+T、CD8+T及CD4+T/CD8+T细胞比值发生改变,即可视为免疫调节功能异常,提示机体内免疫网络失衡且免疫功能紊乱[11]。本研究结果表明,给予匹杉醇联合自体外周血干细胞移植治疗后,对照组CD3+、CD4+、CD4+/CD8+表达显著升高,而CD8+表达水平则显著下降;观察组CD3+、CD4+、CD4+/CD8+表达升高更加显著,而 CD8+表达下降更加显著,说明匹杉醇联合APBSCT可明显促进外周血T淋巴细胞亚群数量增多、T 细胞功能增强,患者的临床恢复较好,复发率较低。
综上所述,匹杉醇不影响APBSCT造血干细胞的采集和造血重建,对非霍奇金淋巴瘤的临床疗效较好,安全性高,不良反应少。但由于匹杉醇上市不久,仍需进行深入的临床研究。

