急性脑梗死患者脑电图变化及预后影响因素分析
叶小军 方红丽 宋秋英 姜海波 叶雪芬 卢晓东
急性脑梗死(acute cerebral infarction,ACI)又称缺血性脑卒中,是指包括神经细胞、胶质细胞和血管在内的局部脑组织由于血液供应不足引起的坏死[1-2]。ACI发病率与致残率较高,预后较差,早期诊断与合理干预是改善ACI患者预后的关键[3-5]。由于ACI患者受损部位的脑电活动会发生一定变化,因此,ACI患者的脑电图监测对其临床治疗有重要意义[6-7]。本研究通过监测ACI患者脑电图变化并分析影响患者预后的因素,为ACI患者的临床治疗提供参考。
1 对象和方法
1.1 对象 选取2015年3月至2017年4月在本院诊断且符合纳入标准的70例ACI患者为观察组,并选取同期体检的70例健康体检者为对照组。观察组男37例,女 33 例;年龄 38~82(61.32±12.17)岁;学历:初中以下36例,初中及以上34例。对照组男38例,女32例;年龄 32~80(62.03±12.35)岁;学历:初中以下 37例,初中及以上33例。两组患者性别、年龄、学历比较差异均无统计学意义(均P>0.05)。观察组纳入标准:(1)经临床诊断确诊为ACI;(2)梗死灶位于皮层,生命体征稳定;(3)近期未服用过巴比妥类、三环类等干扰脑电图药物。排除标准:(1)存在颅脑损伤、脑出血、陈旧性脑梗死者;(2)存在严重的心、肝、肾等主要脏器功能不全者;(3)存在出血倾向或出血性疾病者。本研究经医院医学伦理委员会批准通过,所有患者均自愿参与且签署知情同意书。
1.2 方法 观察组患者采用阿替普酶静脉溶栓联合依达拉奉治疗,阿替普酶用量为0.9mg/kg,其中10%于1min内静脉团注,剩余90%于1h内静脉滴注;另将30mg依达拉奉加入0.9%氯化钠注射液100ml中静脉滴注,2次/d。治疗后根据美国国立卫生研究院卒中量表(NIHSS)评分将患者分为预后优良组(NIHSS评分下降≥18%)43例和预后不良组(NIHSS评分下降<18%或增加)27例。采用数字化视频脑电图仪对所有受试者行常规脑电图检查,按国际10~20系统放置电极,单、双级导联记录,在患者神智清晰且能完全配合检查的情况下进行参考电极描记,检测时间为15~30min。存储图像与脑电图,选取理想信号片段>5min的部分进行功率谱分析。同时,采集观察组患者清晨空腹状态下静脉血5ml,1 500r/min离心15min,将分离后的血清置于-20℃中待检。
1.3 观察指标
1.3.1 脑电图指标 监测观察组和对照组α、β、δ、θ的波形变化情况,计算并比较治疗前观察组和对照组患者大脑对称指数(BSI)及功率比指数(DTABR)。DTABR=(δ+θ)/(α+β)。
1.3.2 一般资料 比较预后优良组和预后不良组患者性别、年龄、起病天数、高血压、糖尿病、高同型半胱氨酸血症及入院时NIHSS评分,该量表包括意识、凝视、视野、面瘫、上肢运动、下肢运动、肢体共济失调、感觉、语言、构音障碍、忽视等方面,NIHSS评分<7分为轻度神经功能缺损,7分≤NIHSS评分<15分为中度神经功能缺损,NIHSS评分≥15分为重度神经功能缺损。
1.3.3 临床指标 采用ELISA法测定预后优良组和预后不良组患者血清超敏C反应蛋白(hs-CRP)、Hb、白蛋白(Alb)、ALP、AST、乳酸脱氢酶(LDH)、尿酸、维生素B12(VB12)水平,并计算GFR。
1.4 统计学处理 采用SPSS 20.0统计软件。计量资料以表示,组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验;采用二元logistic回归分析影响患者预后的因素。P<0.05为差异有统计学意义。
2 结果
2.1 观察组和对照组脑电图指标比较 观察组患者治疗前BSI和DTABR水平均高于对照组,差异均有统计学意义(均 P<0.01),见表 1。
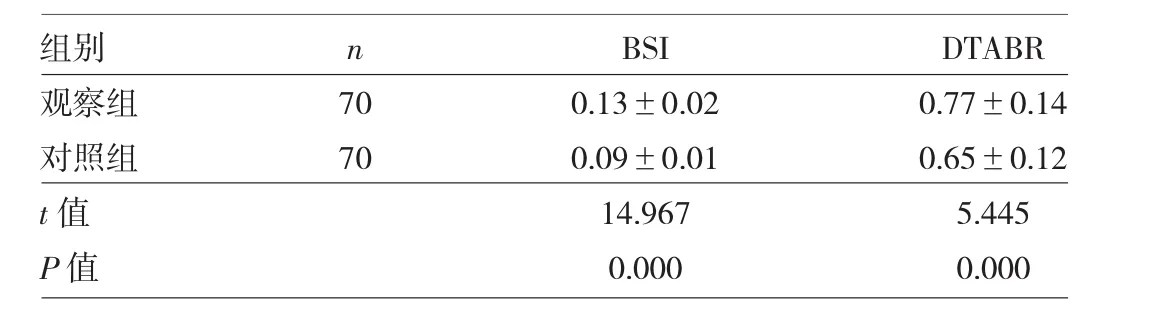
表1 观察组和对照组脑电图指标比较
2.2 预后优良组和预后不良组患者一般资料比较 预后优良组患者高血压比例和入院时NIHSS评分均低于预后不良组,差异均有统计学意义(均P<0.05),见表2。
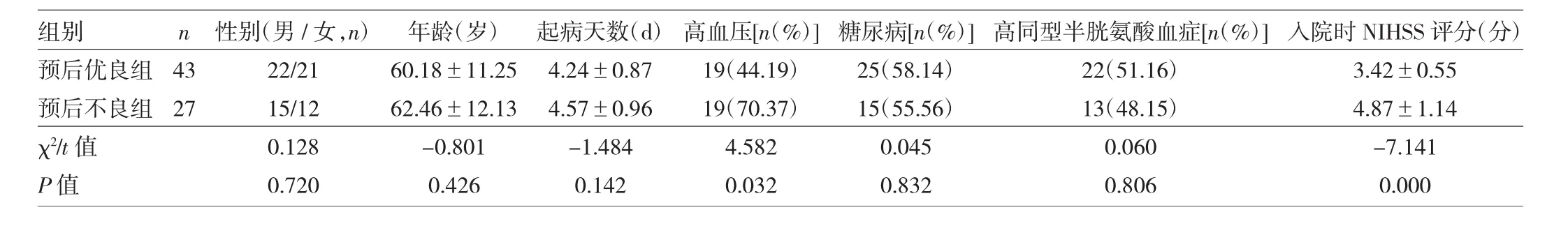
表2 预后优良组和预后不良组患者一般资料比较
2.3 预后优良组和预后不良组患者临床指标和脑电图指标比较 预后优良组患者尿酸水平高于预后不良组,BSI和DTABR水平均低于预后不良组,差异均有统计学意义(均 P<0.01),见表 3。
2.4 影响ACI患者预后的因素分析 以ACI患者预后优良与预后不良为因变量,以单因素分析中差异有统计学意义的因素为自变量,作二元logistic回归分析,结果显示ACI患者入院时NIHSS评分、BSI及DTABR水平均是影响其预后的因素(均P<0.05),见表4。
3 讨论
ACI作为一种常见的脑血管疾病,早期诊断方式单一,加之患者自身诸多因素影响,预后较差[8-9]。脑电图作为一种简便、无创的监测方式,现已用于癫痫、脑炎等脑部疾病的常规检查[10-11],但对于脑电图在ACI患者治疗及预后中的作用的针对性研究相对少见。
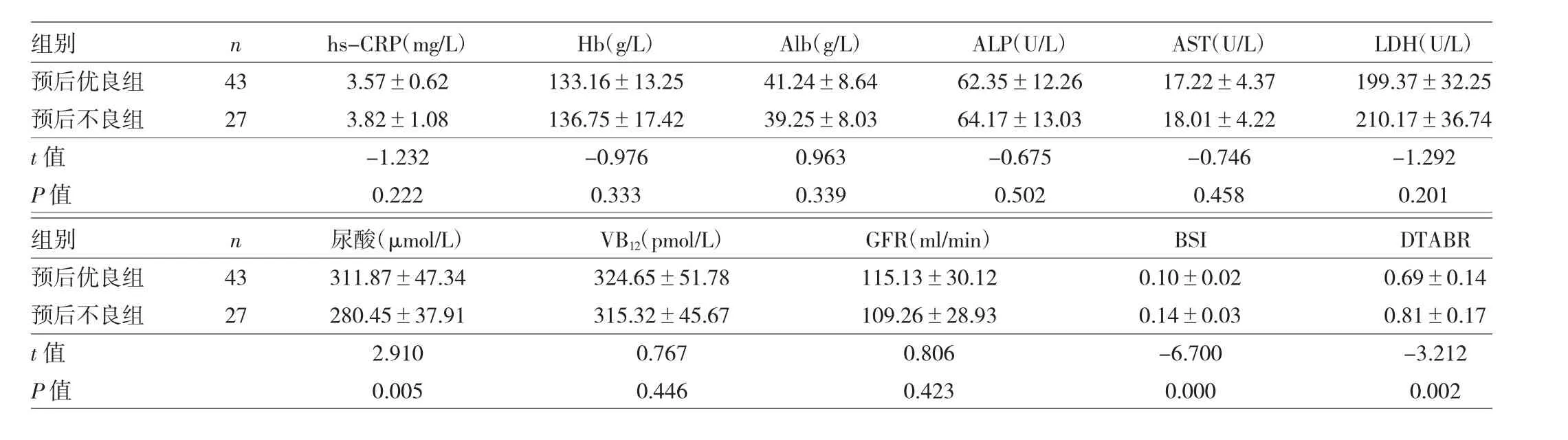
表3 预后优良组和预后不良组患者临床指标和脑电图指标比较

表4 影响ACI患者预后的因素分析
本研究发现ACI患者脑电图相关指标BSI与DTABR水平均明显高于健康体检者,这一结果表明脑电图对ACI患者的临床治疗有一定指导意义。同时,本研究通过比较预后优良与预后不良ACI患者的一般资料、临床指标和脑电图指标发现,患者入院时NIHSS评分、BSI及DTABR水平均是影响其预后的因素,这也印证了脑电图在ACI患者预后中的应用价值。
脑电图是通过电扫描仪将脑自身的微生物电放大而形成的一种曲线图,对脑部缺血异常敏感,可间接反映缺血性病变早期甚至超早期的脑功能变化,对脑部疾病的诊断及预后有一定应用价值[12-13]。ACI发病过程中,脑组织产生的大量自由基可直接损伤神经元细胞膜,导致颅内血流动力学发生改变,当脑血流中断时间>30s时,脑电图即可记录到异常变化,脑电图相关指标水平也随之改变[14-15]。其中,BSI作为颈动脉内膜剥离术中脑血流的常用监测指标,近年来,在脑部疾病诊断及预后中的作用日益凸显。杨娟等[16]猜测BSI水平监测在治疗ACI患者中有较高应用价值,但其并未行进一步研究。本研究采用二元logistic回归分析对可能影响ACI患者预后的因素进行了分析,充分验证了BSI在ACI患者中的预后价值。笔者认为,当ACI患者脑内血流动力学发生改变时,BSI可通过体现单侧供血区脑细胞活动状态与对侧供血区的差异,反映治疗前患者脑内的梗死情况及治疗期间脑内血流变化情况,从而为ACI患者的治疗及预后提供参考[17]。DTABR作为脑电图监测中最为敏感的指标之一,主要通过反映δ+θ波与α+β波的比率变化,为脑部疾病的诊断提供参考。其中,脑电δ波通常代表梗死部位的脑电活动,θ波通常代表水肿部位的脑电活动。当前,临床对于DTABR在ACI患者中的针对性研究较少见,雷发珍等[13]也仅单纯比较了ACI患者治疗前后DTABR水平差异。本研究在比较患者DTABR水平差异的同时对其进行了进一步回归分析,印证了DTABR在ACI患者预后中的重要作用。分析其作用机制可能是当患者出现局部脑梗死时,全脑波幅降低,α波消失,β波活动减少,α+β波水平降低,随着缺血性半暗带面积的增加,δ和θ波活动增加,δ+θ波水平升高,导致DTABR水平随之升高[18],从而指导患者的治疗及预后。
另外,入院时NIHSS评分在ACI患者预后中的作用也不容忽视。ACI发病过程中,大量的氧自由基直接损伤了患者的神经元细胞膜,对患者认知功能造成一定影响,若短时间内未对患者进行有效治疗,将会对患者脑部神经造成不可逆损伤,影响患者预后[19]。因此,入院时NIHSS评分对患者治疗时机的选择及预后疗效至关重要。
综上所述,ACI患者脑电图存在明显变化,入院时NIHSS评分、BSI和DTABR水平均是影响患者预后的因素,因此,临床上可加强对ACI患者脑电图及临床指标水平的监测,从而为ACI患者的治疗及预后提供参考。

