营养指标与乳腺癌患者临床结局的关系
彭程 楼慧玲 袁辉辉 陈巧聪 李雯曦 李凌
华南理工大学第二附属医院,广州市第一人民医院1老年病科,2病案管理科(广州510180)
近年来研究发现营养与肿瘤的发病及预后存在关联[1-2]。营养物质除了为机体供给能量和必需的元素,还能够调节机体的免疫和炎症反应,而免疫和炎症反应又与肿瘤细胞的生长、侵袭和转移密切相关[3]。乳腺癌是全世界女性中最常见的恶性肿瘤,也是女性与癌症相关死亡的第二大原因,2015年中国的流行病学调查显示,乳腺癌位居女性常见恶性肿瘤发病率的第1位,其总发病人数为26.86万,占女性恶性肿瘤总体发病人数的15%[4]。虽然随着医学诊疗技术的进步,近20年来乳腺癌的死亡率下降了36%[5],但是,乳腺癌术后的复发、转移等不良结局仍然是很严峻的健康问题,一旦复发转移,5年生存率仅18.8%[6]。目前已知有些因素与乳腺癌临床结局相关,如初诊时肿瘤的大小,有无淋巴结的转移,雌激素受体是否阳性等,但这些都是不可控的因素[7],在临床工作中无法通过干预这类因素来影响临床结局。乳腺癌在女性中发病率高,其术后肿瘤复发的死亡风险大,严重影响女性健康,如果能找到与其临床结局相关的可控因素,通过干预这些可控因素,有望改善乳腺癌患者的临床结局。目前对于营养与乳腺癌患者临床结局之间关系的研究很少,本研究通过分析乳腺癌患者术后2年无瘤生存的影响因素,探索营养指标与乳腺癌患者临床结局之间的关联,寻找与乳腺癌患者无瘤生存相关的可控的影响因素,以期将来能够通过早期干预,改善乳腺癌患者的临床结局。
1 对象与方法
1.1 研究对象将广州市第一人民医院2000年1月1日至2013年12月31日,经病理确诊为乳腺恶性肿瘤的所有患者纳入随访队列。纳入标准:住院前未行放疗、化疗或内分泌治疗;有完整的住院资料。排除标准:既往有其他癌症病史;手术方式未知;术前无抽血检验结果(血常规、肝肾功能和血脂);病理分型为四期以上;无随访信息或术后未缓解。最后共计纳入1 319例患者。本研究已获广州市第一人民医院伦理委员会批准。
1.2 方法
1.2.1 观察指标所有患者的抽血化验均由广州市第一人民医院检验科完成,肿瘤组织的病理检查由广州市第一人民医院病理科完成,检查过程严格遵循全国临床操作规程要求,化验及病理结果准确可靠。根据广州市第一人民医院的电子病历信息,登记患者确诊乳腺癌时的年龄;肿瘤部位;肿瘤大小;手术方式及治疗方式;有无淋巴结转移;肿瘤的病理类型;术前的抽血化验结果(血常规、肝功能、肾功能和血脂)。
1.2.2 结局观察患者随访2年内出现复发、转移或死亡登记为结局事件。如果患者失访,则随访终点登记为最后一次随访时间。
1.3 统计学方法所得到的数据,采用SPSS 19.0软件进行统计学分析,以均数±标准差来表示计量资料。使用到的统计方法包括两样本的t检验和χ2检验。采用Kaplan-Meier法绘制生存曲线,生存率比较采用Logrank检验。预后影响因素的多因素分析采用多因素COX模型,计算风险比(hazard ratio,HR)及其95%置信区间(confidence interval,CI)。以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况本研究共纳入1 319例患者,纳入的患者按2年内有无发生不良临床结局事件(复发、转移和死亡)进行分组,在2年内无发生不良临床结局事件的组别中,随访时间、无淋巴结转移者比例、白蛋白(albumin,ALB)、血红蛋白(hemoglobin,Hb)均显著高于2年内有发生不良临床结局事件组,组间差异有统计学意义(P<0.05)。两组之间的诊断时年龄、肿瘤部位、病理类型、血脂水平之间差异无统计学意义(P>0.05)。见表1。
2.2 随访结果术后2年的随访期间,有138例患者发生了不良结局事件(包括复发、转移和死亡),其中骨转移41例,脑转移12例,肝转移有16例,肺转移25例,淋巴结转移23例,复发有30例,死亡7例,并发其他的恶性肿瘤2例。
表1 随访队列的一般资料Tab.1 general data of follow-up cohort ±s
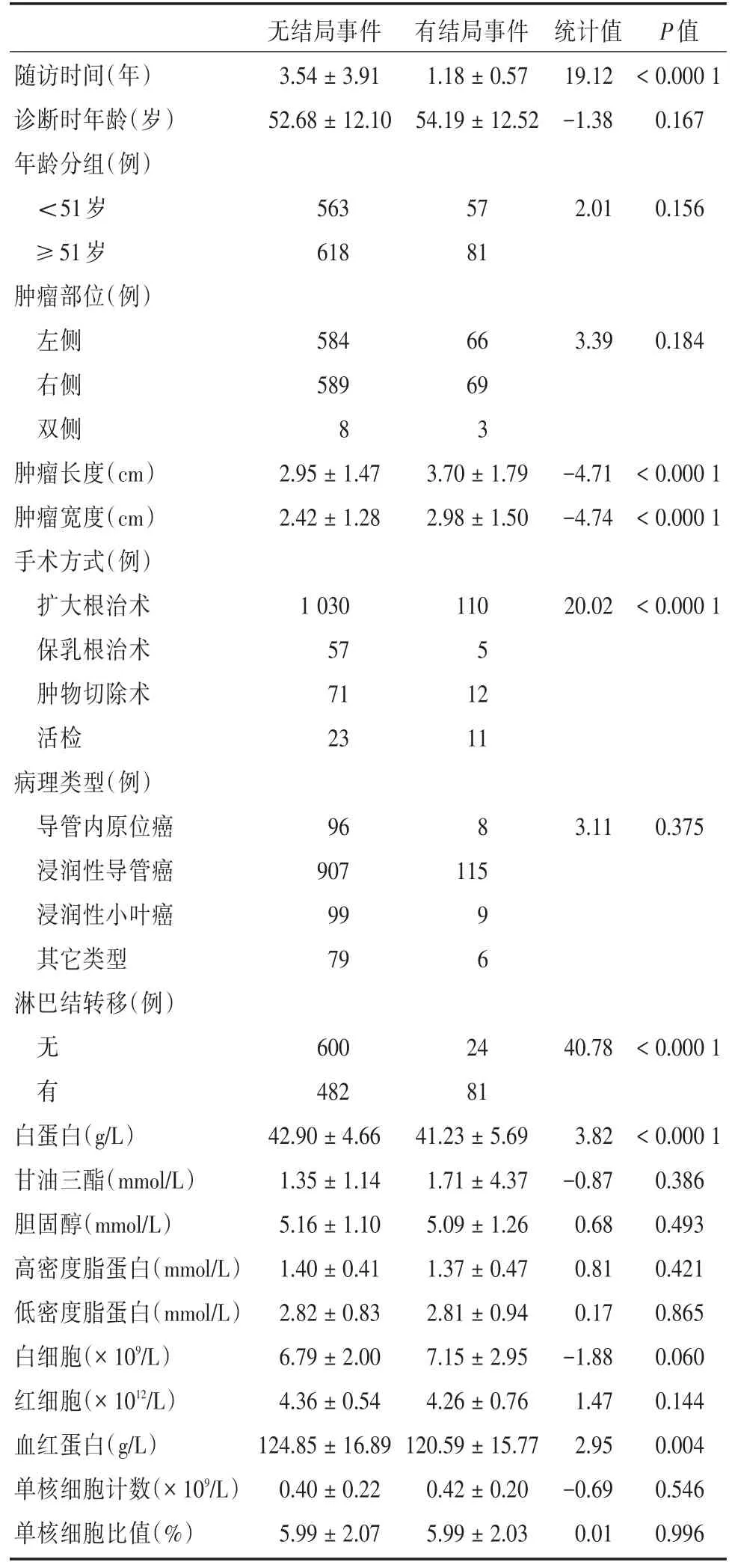
表1 随访队列的一般资料Tab.1 general data of follow-up cohort ±s
随访时间(年)诊断时年龄(岁)年龄分组(例)<51岁≥51岁肿瘤部位(例)左侧右侧双侧肿瘤长度(cm)肿瘤宽度(cm)手术方式(例)扩大根治术保乳根治术肿物切除术活检病理类型(例)导管内原位癌浸润性导管癌浸润性小叶癌其它类型淋巴结转移(例)无结局事件3.54±3.91 52.68±12.10有结局事件1.18±0.57 54.19±12.52统计值19.12-1.38 P值<0.000 1 0.167 563 618 57 81 2.010.156 584 589 8 2.95±1.47 2.42±1.28 66 69 3 3.70±1.79 2.98±1.50 3.390.184-4.71-4.74<0.000 1<0.000 1 1 030 57 71 23 110 5 12 11 20.02<0.000 1 96 907 99 79 83.110.375 115无 有9 6 2 440.78<0.000 1白蛋白(g/L)甘油三酯(mmol/L)胆固醇(mmol/L)高密度脂蛋白(mmol/L)低密度脂蛋白(mmol/L)白细胞(×109/L)红细胞(×1012/L)血红蛋白(g/L)单核细胞计数(×109/L)单核细胞比值(%)600 482 42.90±4.66 1.35±1.14 5.16±1.10 1.40±0.41 2.82±0.83 6.79±2.00 4.36±0.54 124.85±16.89 0.40±0.22 5.99±2.07 81 41.23±5.69 1.71±4.37 5.09±1.26 1.37±0.47 2.81±0.94 7.15±2.95 4.26±0.76 120.59±15.77 0.42±0.20 5.99±2.03 3.82-0.87 0.68 0.81 0.17-1.88 1.47 2.95-0.69 0.01<0.000 1 0.386 0.493 0.421 0.865 0.060 0.144 0.004 0.546 0.996
2.3 营养相关指标与乳腺癌患者2年内发生结局事件的关联分析将患者根据临床抽血指标的中位数分为两组,使用Kaplan-Meier法绘制生存曲线,生存率比较采用Logrank检验,发现ALB、Hb、单核细胞计数(monocyte number,Mono N)及单核细胞比例(monocyte percent,Mono P)偏低的组别预后较差(P<0.05),见图1、2。
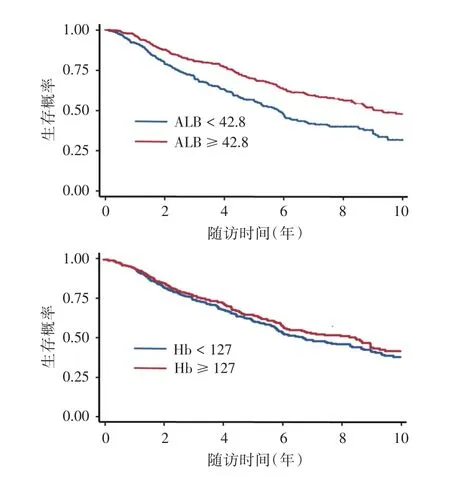
图1 以白蛋白和血红蛋白中位数分组绘制的Kaplan-Meier生存曲线Fig.1 Kaplan-Meier survival curves of patients grouped by the median of albumin and hemoglobin
采用COX模型分析乳腺癌2年无瘤生存的影响因素,将血液检查结果经自然对数转换,经过单因素分析发现,ALB、Hb、Mono N及Mono P可能是乳腺癌患者2年无瘤生存的影响因素。进而使用多因素分析,再校正了确诊时年龄、手术方式和病理类型,发现较高的ALB、Hb、Mono N及Mono P是乳腺癌患者在2年内发生不良临床结局事件的保护性因素,见表2多因素分析1。
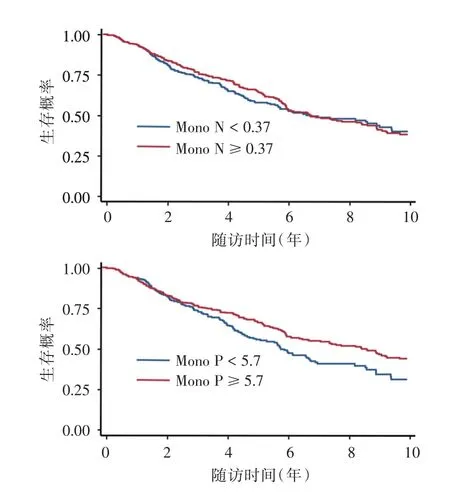
图2 以单核细胞计数和单核细胞比例的中位数分组绘制的Kaplan-Meier生存曲线Fig.2 Kaplan-Meier survival curves of patients grouped by the median of monocyte number and monocyte percent
为了避免随访时间太短带来的偏差,笔者将随访少于半年的患者删除,再进行多因素分析后发现,较高的ALB、Hb、Mono N及Mono P仍然是保护性因素,见表2多因素分析2。
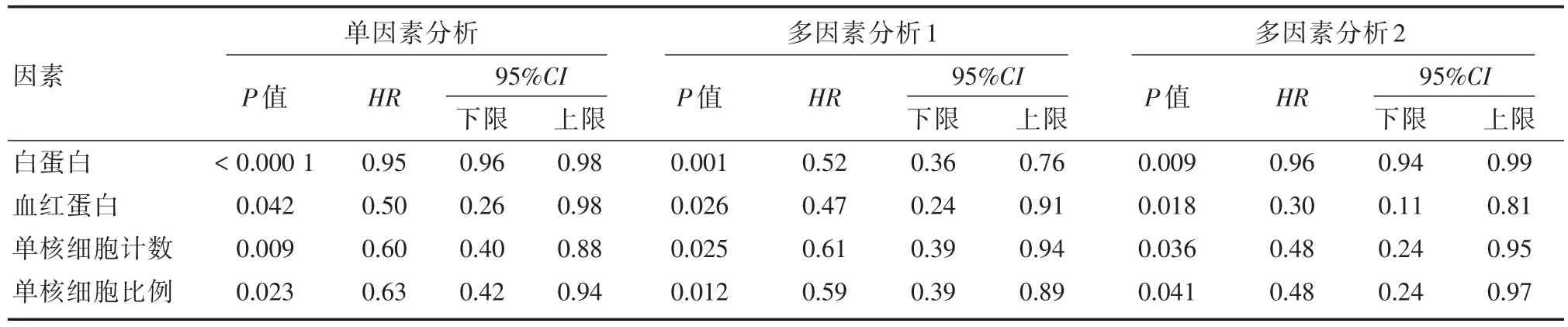
表2 乳腺癌患者术后2年内不良临床结局影响因素的单因素分析和COX多因素分析Tab.2 Univariate analysis and COX multivariate analysis for factors influencing the adverse clinical outcomes within two years after surgery in breast cancer patients
3 讨论
营养与恶性肿瘤不良结局之间的关联近年来受到更多的关注,营养物质不仅能给机体供能,保持体内的代谢平衡,还能增强机体的免疫应答,调节和抑制机体的炎症反应。乳腺癌在女性恶性肿瘤中发病率最高,危害巨大,术后复发受多种不可控的因素影响,死亡率高,因此寻找与乳腺癌术后临床结局相关的可控因素对于指导临床治疗有着重要意义。
前期的研究结果显示,营养指标与机体的免疫指标之间存在密切关联,通过干预改善营养状况之后,机体包括淋巴细胞总数、CD4+、CD8+细胞数量在内的免疫指标也能得到改善[1];在食道癌[2]、结直肠癌[8]的患者中,ALB、淋巴细胞水平与患者的无病生存期存在显著的正相关性,而肝癌患者术后是否出现肺部感染,也与机体免疫功能及营养指标密切相关[9]。在消化系统肿瘤中,通过营养干预提升血ALB水平,不仅可以改善患者的免疫指标,还能降低肿瘤并发症的发生,改善患者的预后[10]。本研究分析发现:乳腺癌患者术前较高的ALB、Hb、Mono N及Mono P是其术后2年内无瘤生存的保护性因素;ALB、Hb、Mono N及Mono P水平偏低的组别预后较差(P<0.05)。本研究结果与营养指标在其他肿瘤中的报道基本相符。在临床工作中,对乳腺癌患者术前评估其营养状况并有针对性地给予干预,或将提高其术后2年内的无瘤生存率,改善临床预后。
ALB、Hb及单核细胞影响乳腺癌患者术后临床结局的具体机制目前并未完全明确,可能与其对机体免疫的调节有关。ALB由肝脏产生,它是多种抗氧化剂的辅助因子,能够稳定DNA的复制和内皮细胞功能,在改善机体免疫功能、调节及抑制炎症反应等方面发挥重要作用[11]。Hb已在多项研究中被证实与恶性肿瘤的预后相关,低的Hb水平通常预示着不良的临床预后[12]。目前尚未明确低Hb水平的恶性肿瘤患者预后不良的机制,在小鼠实验中,贫血的小鼠其肿瘤的氧合作用明显降低,而在恶性肿瘤患者当中,氧合作用较好的患者与临床分期相同的氧合作用较差的患者比较,其预后更好[13]。由此推测,较高的Hb水平可能是通过改善氧合作用而影响恶性肿瘤患者的预后。包括单核细胞在内的淋巴细胞是机体免疫的重要组成部分,它能通过分泌肿瘤坏死因子-α、干扰素等细胞因子来抑制炎症反应,通过调节肿瘤生长的微环境及细胞的凋亡,遏制肿瘤细胞的生长。
本研究的创新之处在于:率先在乳腺癌患者中探索营养指标与临床结局之间的关联,发现术前较高的营养指标水平是乳腺癌患者术后2年内无瘤生存的保护性因素。相较于其他的不可控因素而言,术前的营养状况是可控因素,通过术前的营养评估及有针对性的营养干预,将有可能改善乳腺癌患者的临床结局。本研究存在一定的局限性:首先,本研究所观察的营养指标相对较少,包括体重指数、前白蛋白等指标未能一并分析,因而不够全面;其次,本研究的随访时间不够长,大部分患者尚未能获得其术后5年的随访资料,无法对其术后5年临床结局进行分析;最后,本项目所纳入的患者来自同一家医疗机构,所得到的研究结果还需要在多中心的医疗结构中进行验证;在后续的研究中,我们拟继续对该队列进行随访,并纳入更多的营养指标,联合其他医疗单位进行多中心研究,来进一步验证本研究的结果。

