TSH正常的多囊卵巢 综合征患者TPOAb水平与临床妊娠的相关性研究
王 建*,莫晓嫦,罗恩斯
(1.中山大学附属东华医院生殖医学中心,广东 东莞 523000; 2.东莞市第五人民医院内分泌科,广东 东莞 523900)
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是一类常见的内分泌代谢紊乱疾病,好发于育龄期女性,发病率高达15%[1],PCOS以长期无排卵或闭经为主要的临床表现,具有异质性,常常合并其它内分泌代谢疾病,如高血脂和糖尿病,近年来对其发病机制进行深入的研究,有了基本了解,但至今其发病机制尚未完全清楚[2-4]。研究发现PCOS患者常伴有甲状腺激素分泌异常[5]。与正常妇女相比,PCOS患者合并自身免疫性甲状腺炎患病率和促状腺激素(thyroid stimulating hormone,TSH)水平明显上升[5]。而同时也发现PCOS 患者TSH水平与健康人群相比差异无统计学意义[6]。研究表明适量的TSH有助于维持垂体一性腺轴的稳定[7]。抗甲状腺过氧化物酶抗体(TPOAb)是自身免疫性甲状腺疾病的标志,作用机制主要通过抗体引发细胞毒性作用损伤甲状腺,导致女性月经量减少和卵巢多囊变等相关症状,TPOA b 增加在一定程度上可以提示不良妊娠结局[8]。目前的研究多集中于PCOS合并亚临床甲减患者其TPOA b与妊娠结局的相关性,但不少PCOS患者TSH处于正常范围,关于此类患者的TPOA b对妊娠的影响目前并未有相关报道,故本研究收集2017年01月至2018年01月在医院生殖内分泌科就诊的TSH正常的150例PCOS患者,观察其TPOA b水平与妊娠结局相关性,现报道如下。
1 对象与方法
1.1 研究对象
选择2017年01月~2018年01月在医院生殖内分泌科就诊的TSH正常的150例PCOS患者,同时选取正常妇女150例。根据TPOAb水平观察组又分为TPOAb阳性亚组和TPOAb正常亚组,每组75例,纳入标准:根据2003年欧洲生殖和胚胎医学会(European Society of Human Reproduction and Embryology,ESHRE)和美国生殖医学会(American Society for ReproductiveMedicine,ASRM)修订的“荷兰鹿特丹”诊断标准[9]:(1)稀发排卵或无排卵;(2)高雄激素血症的临床和(或)生化特征;(3)卵巢多囊样改变。3项中至少符合2项即可确诊。排除标准:(1)近4周内应用激素类药物者;(2)心肝肾功能严重不全者。本研究经医院伦理委员会批准,所有研究对象均签署知情同意书。
1.2 研究方法
1.2.1 激素检测
研究对象空腹清晨采集静脉血,根据说明书采用吖啶酯发光免疫法检测TSH、TPOAb、黄体生成素(LH,m IU/ml)、卵泡刺激素(FSH,m IU/ml)、睾丸酮(T,ng/dl)、垂体泌乳素(PRL,ng/m L)、孕酮(P,ng/ml)、雌激素(E,pg/ml)。> 35 IU/mL 为阳性。所有检测均在Centaur XP 化学发光仪器(美国西门子)进行。根据2012年美国临床内分泌医师协会和美国甲状腺协会临床实践指南建议,TSH的正常参考范是0.45~4.15 mIU/L。
1.2.2 孕期观察
两组研究对象中妊娠妇女均行常规产检,密切监测妊娠妇女及胎儿健康状况,如患者表现先兆流产、子痫前期、先兆早产、羊水过多或过少、产前出血、胎儿窘迫、胎儿生长受限、死胎或胎儿严重畸形等妊娠并发症要求入院治疗,并记录观察组和对照组的最终妊娠结局。
1.3 统计分析
统计分析通过SPSS 13.0软件进行,计数资料用均数±标准差表示,均数比较采用t检验,计量资料以率表示,采用卡方检验,P<0.05表示具有统计学意义。
2 结 果
2.1 两组患者一般临床资料比较
两组年龄、身高无明显差异(P>0.05),观察组体重和BMI明显高于对照组,差异具有显著性意义(P<0.05),详见表1。
2.2 两组患者TPOAb水平比较
观察组TPOAb水平为(47.54±5.32)U/ml,阳性例数为52例,占34.67%,对照组水平为(17.65±2.42)U/ml,阳性例数为10例,占6.67%,观察组TPOAb水平和阳性率明显高于对照组(P<0.05)。
表1 两组患者一般临床资料
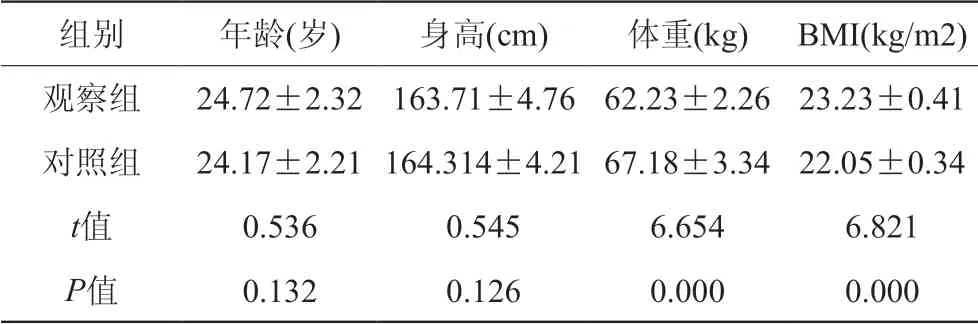
表1 两组患者一般临床资料
组别 年龄(岁) 身高(cm) 体重(kg) BMI(kg/m2)观察组 24.72±2.32 163.71±4.76 62.23±2.26 23.23±0.41对照组 24.17±2.21 164.314±4.21 67.18±3.34 22.05±0.34 t值 0.536 0.545 6.654 6.821 P值 0.132 0.126 0.000 0.000
2.3 TPOAb水平与性激素六项相关性
比较TPOAb阳性亚组和TPOAb阴性亚组性激素六项,结果发现,所有指标均无明显差异(P>0.05)。详见表2。
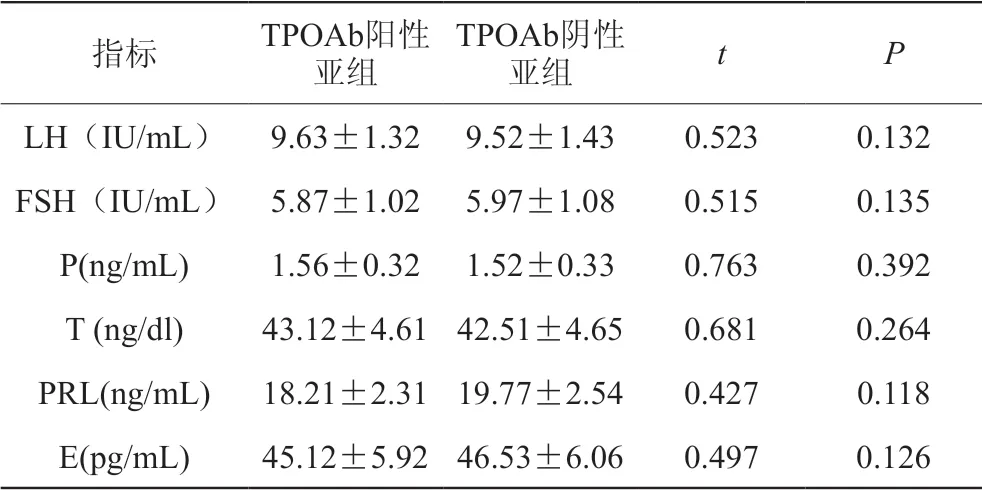
表2 TPOAb水平与性激素六项相关性
2.4 TPOAb水平与妊娠结局相关性
观察组中有87例有生育要求,TPOAb阳性亚组有44例,TPOAb阴性亚组有43例有生育要求,结果显示,TPOAb阳性亚组正常妊娠结局有33例,占76.74%,TPOAb阴性亚组正常妊娠结局38例,占86.36%,TPOAb阳性亚组非正常妊娠结局有6例,占13.64%,阴性亚组有10例,占23.26%,两组非正常妊娠结局所占比例有明显差异(P<0.05)。
3 讨 论
随着生活水平提高,生活方式和饮食结构发生很大改变,PCOS的发病率逐年增加,在女性孕龄期最为常见,常与月经异常有关[10]。目前关于PCOS发病机制国内外已做了深入研究,但仍有许多未解之谜。研究表明下丘脑-垂体-性腺(卵巢)轴与下丘脑-垂体-甲状腺轴之间具有相互调节作用[11],PCOS 患者性腺轴失调可能会影响垂体-甲状腺轴[12]。目前关于 PCOS 与甲状腺功能及甲状腺疾病之间的关系尚不明确。研究多集中于PCOS患者合并亚临床甲减患者与TPOAb及妊娠相关性,对于甲状腺功能正常的PCOS患者其TPOAb水平如何,以及与妊娠相关性目前并不明确,故本研究TSH水平处于正常范围下PCOS患者TPOAb与妊娠的相关性。
本研究首先比较两组一般资料,结果显示两组年龄、身高无明显差异(P>0.05),观察组体重和BMI明显高于对照组,差异具有显著性意义(P<0.05)。与其它研究一致。本研究随后比较两组组TPOAb水平和阳性率,结果显示观察组TPOAb水平和阳性率明显高于对照组(P<0.05)。Karaköse 等人报道 PCOS 患者血清 TPOAb、Tg Ab 水平明显高于对照组,两组间 TPOAb、Tg Ab 的阳性率均存在显著差异[13]。本研究结果一致相符,PCOS患者 AIT 高患病率的原因可能是遗传因素和机体内性激素改变共同影响的结果。首先,AIT 和 PCOS 都有家族遗传特征,具有遗传易感性,且两者都存在基因缺陷[14]。为了验证TPOAb 水平与性激素与妊娠的相关性,本研究比较了TPOAb阳性亚组和TPOAb阴性亚组性激素水平,结果发现两组性激素均无明显差异,此结果一方面可能是甲状腺功能正常并未影响丘脑-垂体-性腺(卵巢)轴正常生理活动,因而性激素水平也未受到影响,还有一方面原因可能是样本量较少或单中心研究。但不可否认的是AIT发病与性激素存在明显相关性。研究表明雌激素可通过增加γ- 干扰素表达,诱导甲状腺滤泡细胞表达 Fas 分子,导致甲状腺细胞凋亡[15]。PCOS 患者体孕激素水平长时间减少,雌激素/孕激素比值增加导致减弱孕激素抑制雌激素的作用,过度刺激机体免疫系统和产生自身抗体,自身免疫性疾病患病风险随之增加[16]。在本研究中,最后比较了TPOAb阳性亚组和TPOAb阴性亚组的妊娠结局,TPOAb阳性亚组非正常妊娠结局有6例,占13.64%,阴性亚组有10例,占23.26%,两组非正常妊娠结局所占比例有明显差异(P<0.05)。TPOAb阴性亚组不良妊娠结局发生率低于国内外研究报道[17],可能原因之一为甲状腺功能正常有助于降低妊娠危险因素,但对于具体的病理机制仍需要大样本研究。
综上所述,TSH正常的PCOS患者TPOAb水平对不良妊娠结局的影响低于合并亚临床甲减PCOS患者,但仍具有明显的检测意义,故在筛查多囊卵巢综合征甲状腺功能正常患者时,密切监测患者甲状腺素抗体水平。

