小切口非超声乳化白内障摘除术患者围术期角膜内皮及眼表状态的变化观察
冯江松


【摘要】 目的:探讨小切口非超声乳化白内障摘除术对围术期患者角膜内皮细胞和眼表状态的变化影响。方法:选择本院2015年5月-2017年10月收治的120例(187眼)白内障患者,均行小切口非超声乳化白内障摘除术,于术前和术后1、12 d测量所有患者角膜上部、中央区以及下部的角膜内皮细胞计数,分析患者内皮细胞的密度、丢失率和角膜内皮细胞面积,另统计分析患者眼表状态(泪膜破裂時间、泪液分泌量、角膜染色评分)的变化。结果:角膜上部、中央区、下部角膜内皮细胞密度术后第1天与术前比较均降低,术后12天与治疗第1天比较均升高,角膜内皮细胞面积术后1 d及术后12 d与术前比较均升高,比较差异有统计学意义(P<0.05),各时间点比较差异亦有统计学意义(P<0.05)。治疗第1天角膜不同部位角膜内皮细胞丢失率降低,治疗第12天与第1天比较亦降低,各组时间点比较差异均有统计学意义(P<0.05)。患者眼表状态与治疗前比较均有明显改变,各时间点比较差异均有统计学意义(P<0.05)。结论:小切口非超声乳化白内障摘除术围术期患者角膜内皮细胞的密度降低,角膜的细胞面积扩大,眼表状态改善,临床应用价值更高,患者状态恢复更快。
【关键词】 白内障摘除术; 小切口非超声乳化; 眼表状态; 角膜内皮; 丢失率
【Abstract】 Objective:To investigate the effect of the changes of perioperative corneal endothelium and ocular inflammatory state of patients with small incision non-phacoemulsification cataract extraction.Method:120 cases(187 eyes)of cataract patients admitted to our hospital from May 2015 to October 2017 were chosen.They were all taken with small incision non-phacoemulsification cataract extraction.The corneal endothelium counts in the upper,central and lower parts of the cornea of all patients were measured before and at 1 and 12 days after surgery.The endothelial cell density,loss rate,and corneal endothelial cell area in patients were analyzed.In addition,the changes of the patients eye inflammatory status(the tear film rupture time,tear secretion,corneal staining score)were taken for statistics and analysis.Result:The corneal endothelial cell density,corneal endothelial cell density were all reduced 1 day after surgery compared with before surgery,and increased after 12 days of treatment compared with the first day of treatment,the corneal endothelial cell area increased at 1 day and 12 days after treatment,the results were all higher than those at first day before the treatment,the differences were statistical significance between the two groups(P<0.05).There were also with statistical differences at each time point(P<0.05).The loss rate of corneal endothelial cells different parts of the cornea before surgery was lower on the first day of treatment,and the loss rate of endothelial cells was decreased.The 12th day of treatment was also lower compared with that of the first day of treatment.The differences were statistical significance between the groups at each time point(P<0.05).There were significant improvement in the inflammatory status of the eyes of the patients compared with that before the treatment,the differences of time were with statistical significance(P<0.05).Conclusion:The perioperative period of small incision non-phacoemulsification cataract extraction reduces the density of corneal endothelial cells,enlarges the cell area of ??the cornea,improves the inflammatory state of the eye,has a low rate of adverse reactions,it is with higher clinical value,and faster patient recovery.
【Key words】 Cataract extraction; Small incision non-phacoemulsification; Inflammatory state; Corneal endothelium; Loss rate
First-authors address:Jingzhou Maternal and Child Health Hospital,Jingzhou 434020,China
doi:10.3969/j.issn.1674-4985.2019.04.013
白内障是一种老年性致盲性眼病,随着我国老龄化人口的加快,白内障疾病也随着呈几何状态增加[1]。白内障因遗传、老化,局部营养的障碍、外伤,免疫与代谢的异常等多种多样的因素造成患者眼部晶状体蛋白质的变性,出现浑浊、透明度降低,干扰了光线投射在视网膜上,患者视物出现模糊[2-3]。WHO中规定白内障的诊断范围为晶状体发生变性和浑浊,变为不透明以至矫正视力在0.7或者以下水平的患者[4]。目前,最有效的治疗白内障方式是进行手术,随着视光学新理念的提出,手术设备以及人工材料、手术技巧的不断改良和完善,白内障的手术方式也在不断地进行变革[5-6]。近年来小切口非超声乳化白内障摘除术不断发展,具有操作简单,术后患者视力恢复好,同时并发症较少的优点,适合老年白内障患者。本次研究对120例患者采用小切口非超声乳化摘除术治疗白内障疾病,以角膜内皮细胞等各项指标的变化及眼表状态指标的变化为观察指标,探讨手术对患者眼部的影响,现将研究报道如下。
1 资料与方法
1.1 一般资料 选择本院2015年5月-2017年10月收治的120例(187眼)白内障患者,其中男57例85只眼,女63例102只眼;患者28~80岁,平均(59.0±15.2)岁;左眼睛87只,右眼睛100只;按照Emery分级标准对患者的晶状体核硬度进行分级[7],分别为Ⅲ级88只眼,Ⅳ级60只眼,Ⅴ级39只眼。本次研究过程均经医学伦理学委员会批准进行。纳入标准:所有患者经裂隙灯显微镜、眼压等检查,并结合临床表现症状,确诊为白内障患者;符合手术的各项适应证;患者知情同意并签订知情同意书[8]。排除标准:合并有严重角膜老年环的患者;有角膜病变、视神经萎缩以及进展期青光眼的患者;具有眼底病史和内眼手术史的患者。
1.2 方法 所有患者均经同一主治医师进行主刀,主要的手术时间在10~25 min内,患者术中未见玻璃体脱处、后囊破裂等并发症[9]。手术中采用盐酸丙美卡因滴眼液(南京瑞年百思特制药有限公司,生产批号:20160203,批准文号:H20090082)表面麻醉后,患者仰卧位于手术床上,消毒铺巾后,开睑器进行开睑,在患者眼睛11:00-12:00位置沿角膜缘剪开球结膜,进行钝性分离,于角膜缘后1.5~2.0 mm做反眉形约6.0 mm切口,深度达到1/2厚度,隧道进入透明角膜内约1.0 mm,并由板层切口进入前房后将粘弹剂注入[10]。在8:00位置角膜缘做侧切口,连续进行环形撕囊,水分离晶状体囊与皮质,将晶状体核脱出囊袋,核下以及前房注入粘弹剂,将晶状体核娩出,抽吸皮质后前房注入粘弹剂,囊袋内植入人工晶状体,缩瞳后,将前房内与人工晶体后方所残留的粘弹剂吸出,水密切口,进行电凝将结膜瓣封闭[11]。
1.3 术后处理 患者于术后72 h内,采用口服抗生素以预防术后的感染,术后第1天,采用激素类与抗生素眼药水对进行手术的眼睛滴注,6次/d,术后连续检查患眼3 d,对角膜缘创口的愈合情况进行观察,患者术后每天带眼罩入睡以对患眼进行保护。
1.4 观察指标及评价标准 采用Topcon,SP-2000型角膜内皮显微镜于术前和术后1、12 d测量所有患者角膜上部、中央区和下部的角膜内皮细胞,计算并比较所有患者角膜内皮细胞密度、丢失率、角膜内皮细胞面积。每个部位重复检查3次,测量数据取平均值。泪膜破裂时间:以荧光检测出现黑斑的时间为准,其中不稳定<10 s,稳定10~15 s,正常15~30 s[12]。泪液分泌量:干眼为泪液分泌量<5.0 mm,量少为泪液分泌量5.0~10.0 mm,减少为泪液分泌量10.0~15.0 mm,正常泪液分泌量为15.0~30.0 mm[13]。角膜染色评分:0分代表阴性,分值越高代表染色程度加重,最高分为12分[14]。
1.5 统计学处理 采用SPSS 18.0統计学软件进行处理,计量资料以(x±s)表示,三组间比较采用F检验,组间两两比较采用LSD-t法,以P<0.05为差异有统计学意义。
2 结果
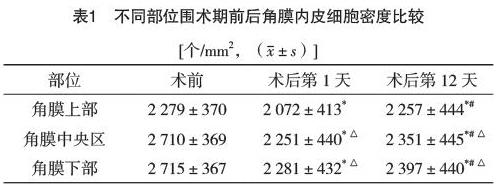
2.1 围术期角膜内皮细胞密度、丢失率比较 术后第1、12天角膜内皮细胞密度、丢失率角膜上部、中央区、下部比较差异均有统计学意义(P<0.05),不同时间点比较差异均有统计学意义(P<0.05),见表1、2。
2.2 围术期不同部位角膜内皮细胞面积比较 术后第1、12天,角膜内皮细胞面积不同部位间比较,差异均有统计学意义(P<0.05),各时间点比较差异均有统计学意义(P<0.05),见表3。
2.3 围术期患者眼表状态变化 术后患者的泪膜破裂时间逐步稳定,泪液分泌量由干眼转为减少,角膜染色评分逐渐降低,见表4。
3 讨论
近几年来,随着眼科显微手术发展以及现代囊外术的普及,手术方法不断改进进步,大切口白内障手术逐步为小切口手术代替,而如何将核从囊袋内分娩出来并且不出现囊膜破裂以及玻璃体脱出是手术进行的关键[15]。小切口非超声乳化白内障摘除术手术的优点可以概括为以下几点:非超声乳化技术利用了圈套器将晶状体核取出,因此具有切口小、组织损伤轻,同时避免了大切口术中对眼球造成的挤压,预防了眼球的变形,避免了术中虹膜、玻璃体脱出的危险,术后瞳孔上移发生率大大降低[16];通过采用内外呈阶梯状的巩膜隧道切口,提高了手术切口的自闭性,术中对前房深度维持好,前房波动程度小,从而使手术过程处于相对密闭的状态中,减少了术后囊破裂玻璃体脱出、爆发性脉络膜上腔出血的危险性[17];作为非超声乳化技术在治疗白内障过程中的治疗费用相对较低,安全性高,手术切口小,术后患者的患眼散光程度小,视力恢复较快[18]。
本研究结果表明,患者围术期角膜内皮细胞的密度下降、细胞面积扩大,在术后第1天开始逐步变化,至术后第12天时,角膜上部、中央区、下部各项指标明显缓解。另一方面,术后角膜内皮细胞密度下降、细胞面积扩大、细胞丢失率增高以上部切口变化最大,角膜下部变化较小。通过小切口非超声乳化摘除术后患者的泪膜破裂时间、泪液分泌量及角膜染色评分也变现出更好的状态,从而全面细致地肯定了小切口非超声乳化技术的临床应用效果,减小了对角膜及眼表状态应激的影响更小,术后恢复状态更快。
小切口非超声乳化白内障摘除术后患者前房的稳定性好,不会遭受热量灼烧、超声波辐射和震荡,减少对角膜内皮的损伤,术后12天后角膜内皮细胞的丢失率为13%左右[19]。小切口非超声乳化白内障摘除术是现代化的一种手术方式,可以有效改善中央前房深度与视力;另一方面,小切口非超声乳化摘除术切口小,并发症的发生率也较低,同时机械操作远离角膜内皮,机械性损伤减少[20]。
因此,小切口非超声乳化白内障摘除术后角膜内皮细胞密度降低,角膜细胞面积扩大,使患眼前房趋于稳定,眼表状态改善良好。
参考文献
[1]韦涛,黄宝辉,何敏.无缝线小切口白内障囊外摘除并晶状体植入术治疗硬核白内障的疗效分析[J].安徽医药,2014,18(4):713-714.
[2]高云仙,银丽,赵勇.小切口非超声乳化白内障摘除术的临床效果观察[J].中国老年学杂志,2014,15(32):2691-2693.
[3]谢娇,周劲.小切口非超声乳化白内障摘除术对角膜内皮细胞的影响[J].国际眼科杂志,2017,17(9):1756-1758.
[4]管怀进,姚勇,梁从凯,等.江苏省农村50岁及以上人群白内障患病率和手術状况调查[J].中华医学杂志,2013,93(5):330-335.
[5]姜辉.观察小切口非超声乳化白内障摘除术治疗白内障的临床效果[J].中国实用医药,2016,11(22):46-47.
[6]孙铁节.小切口非超声乳化摘除术用于老年白内障治疗的疗效分析[J].中外医学研究,2014,12(27):3-5.
[7]吴柄成,戴红梅,李兰,等.小切口非超声乳化白内障摘除术与超声乳化白内障吸除术的对比[J].国际眼科杂志,2015,15(5):883-886.
[8]李艳秋,胡金桥.改良术式治疗白内障合并青光眼的疗效[J].中国实用医刊,2015,42(9):116-118.
[9]项慧.小切口非超声乳化白内障摘除对白内障膨胀期继发青光眼的治疗作用研究[J].现代诊断与治疗,2017,28(19):3699-3671.
[10]艾则孜·吾买尔,丁汝新,玛依拉·依山.白内障手术方式的研究进展[J].实用临床医药杂志,2016,20(11):218-220.
[11]李永.小梁切除术联合小切口非超声乳化白内障摘除人工晶体植入术疗效观察[J].齐齐哈尔医学院学报,2014,35(3):320-321.
[12]冯桂强.小切口非超声乳化囊外摘除人工晶体植入术治疗白内障的效果观察[J].中国临床新医学,2014,7(2):146-148.
[13] Kim Y K,Kim Y W,Woo S J,et al.Comparison fo surgically-induced astigmatism after combined phacoemulsification and 23-gauge vitrectomy:2.2-mm vs 2.75-mm cataract surgery[J].Korean J Ophthalmol,2014,28(2):130-137.
[14]刘海凤,杨洋,李艳华,等.两种小切口白内障摘除术在高龄硬核白内障中应用比较[J].中国实用眼科杂志,2014,32(5):570-573.
[15]韩义.超声乳化术治疗对白内障患者角膜内皮细胞及泪液炎性指标的影响[J].中国实用医药,2017,12(15):38-40.
[16]伍剑锋.小切口非超声乳化白内障摘除人工晶体植入临床分析[J].世界最新医学信息文摘,2015,15(81):71-75.
[17]龚文广,崔红,万基敏.白内障超声乳化与小切口非超声乳化白内障摘除术的临床研究[J].现代诊断与治疗,2015,26(15):3374-3376.
[18]廖茉莉,张大传.不同手术方式治疗白内障患者并发角膜水肿的对照分析[J].中国医疗,2015,50(7):110-112.
[19]张磊,张红,田芳.飞秒激光辅助白内障超声乳化术后角膜内皮细胞丢失率观察[J].中国实用眼科杂志,2014,32(12):1433-1436.
[20]王哲,赵俭江.小切口非超声乳化白内障摘除术核出囊袋的手术体会[J].中国急性医学教育,2015,7(33):152-153.
(收稿日期:2018-06-13) (本文编辑:周亚杰)

