结节性硬化症多系统损害影像学表现
相龙彬,张长江,宫元芳
(1.威海市立第三医院放射科,2.医务科,山东 威海 264205)
结节性硬化症(tuberous sclerosis complex, TSC)又称Bourneville病,是一种常染色体显性遗传性神经皮肤综合征,可为家族性发病,也可散发,男性多于女性,可累及皮肤、脑、肾、肝、心脏、肺、视网膜、骨骼等多个器官。本文收集临床资料完整、确诊为TSC的28例患者,结合相关文献分析其影像学表现。
1 资料与方法
1.1 一般资料 选取我院2013年1月—2018年6月收治的28例TSC患者,其中男18例,女10例,年龄6~56岁,平均(19.0±12.0)岁。所有患者均符合美国TSC协会1998年修订的相关诊断标准[1]。其中3例有家族史;26例发现脑电图异常。临床表现:皮肤色素脱失斑26例、癫痫26例,智力低下20例、行为异常20例、咖啡牛奶斑20例、鲨鱼皮样皮肤13例、颜面部典型皮脂腺瘤8例、腰部不适8例、视力低下2例及甲周纤维瘤1例。
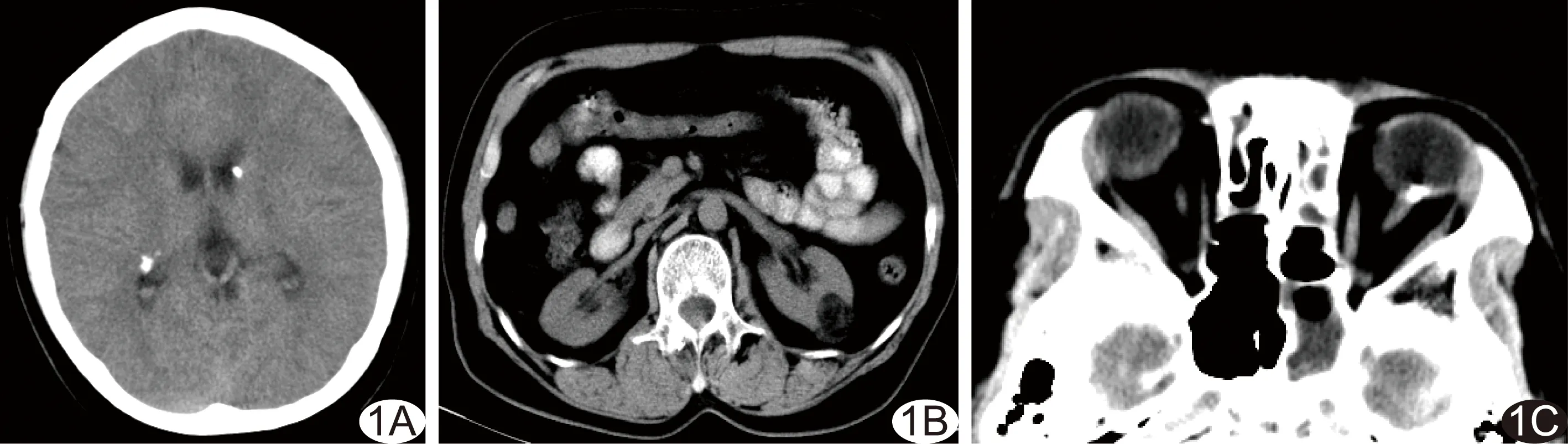
图1 患儿男,13岁,癫痫病史12年,右眼视力低下 A.CT平扫示侧脑室靠近尾状核头部、三角区前外方室管膜下非对称性结节状、斑块状高密度影突向脑室内; B.CT平扫示左肾中极后部实质内血管平滑肌脂肪瘤,呈混杂密度,以脂肪密度居多; C.CT平扫示左侧球后壁视盘区块状钙化影突向球内
1.2 仪器与方法 28例均接受颅脑CT和MR平扫,5例接受颅脑MR增强扫描。对所有患者均进行胸部、腹部、脊柱CT平扫,并重建骨窗图像。
CT检查:采用Siemens Somatom Definition AS 128层螺旋CT机。扫描参数:管电压120 kV,采用自动毫安技术,探测器组合128×0.6 mm,螺距1.0,重建层厚5.0 mm,间距5.0 mm。MR检查:采用Siemens Magenetom Essenza 1.5T超导MR扫描仪和头线圈,常规采集颅脑轴位和矢状位图像,包括GRE序列T1WI,TR 206 ms,TE 5 ms;TSE序列T2WI,TR 5 000 ms,TE 81 ms;FLAIR序列,TR 9 000 ms,TE 83 ms;DWI,TR 3 400 ms,TE 105 ms,b值分别为0和1 000 s/mm2,FOV 24 cm×24 cm,矩阵160×160~384×307,层厚5.0 mm,层间隔0.5 mm;增强MR采用Gd-DTPA经肘静脉注射,剂量0.1 mmol/kg体质量,行轴位、冠状位T1W扫描。
2 结果
2.1 CT表现 28例均见脑室壁室管膜下钙化结节,表现为侧脑室体部、靠近室间孔尾状核头部、三角区前外方、颞角脑室壁结节状、斑块状、条状高密度影突向脑室内,最大直径约15 mm,均呈双侧非对称分布(图1A)。10例见肾血管平滑肌脂肪瘤,其中单侧单发3例,单侧多发2例,双侧多发5例,表现为肾实质内大小不等的混杂密度肿块,内部含脂肪密度灶(图1B)。眼视网膜错构瘤2例,表现为球后壁视盘区块状钙化影突向球内(图1C)。室管膜下巨细胞星形细胞瘤并脑积水2例,表现为侧脑室孟氏孔区等灰质密度不规则肿块影,脑室系统积水扩张(图2A)。肺淋巴管肌瘤病3例,表现为双肺透光度减低,肺内多发大小不等薄壁类圆形气囊(图2B)。肝脏错构瘤4例,表现为肝实质内单发或多发的边界清晰、类圆形脂肪密度占位(图3A)。椎体、椎弓骨质局限性硬化5例,CT骨窗示胸骨、胸椎体多发大小不等结节状骨质硬化,双侧椎弓呈牙质样改变(图3A)。
2.2 MRI表现 28例均见侧脑室壁室管膜下结节,表现为多发、大小不等结节突向脑室内,加权像信号强度不一致, MRI所见室管膜下结节数量多于CT(图4)。脑皮层结节25例,均为多发,分布于双侧额、颞、顶、枕叶及小脑半球,表现为脑回肿胀,皮髓质分界不清,T1WI呈低信号或略低信号,T2WI、FLAIR呈高信号,结节直径0.23~3.04 cm(图3B)。脑白质内多发异常信号15例,位于皮层下和深部脑白质,T1WI呈等、低信号,T2WI呈稍高信号,FLAIR呈高信号,为线状、楔状或不规则状,皮髓质分界不清,邻近脑回增大(图3B)。室管膜下巨细胞星形细胞瘤并脑积水2例,平扫MRI表现为孟氏孔附近不均匀T1WI等信号、T2WI略高信号浅分叶肿块,增强后病灶呈显著强化(图2C、2D)。
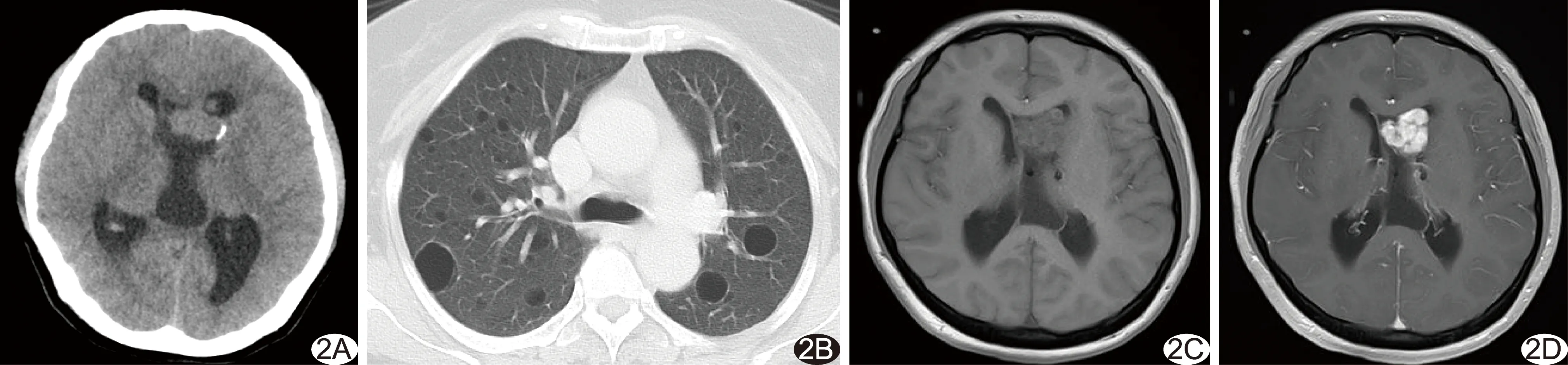
图2 患者女,32岁,头晕、头痛,视物不清,有抽搐史(其兄有抽搐史),智力低下,室管膜下巨细胞星形细胞瘤并脑积水 A.CT平扫示侧脑室孟氏孔区类圆形等灰质密度不规则肿块影,脑室积水; B.CT示双肺透光度减低,肺内多发大小不等薄壁类圆形气囊; C.MR平扫示孟氏孔附近室管膜下巨细胞星形细胞瘤,肿块呈不均匀T1WI等信号; D.MR增强扫描示肿块显著强化
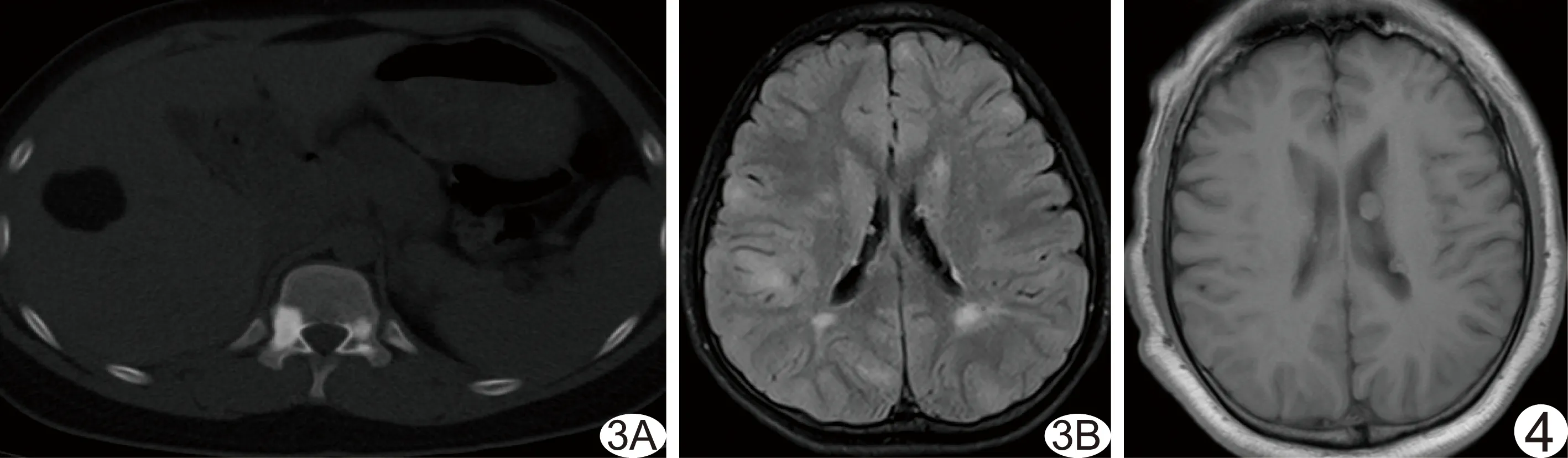
图3 患儿女,14岁,癫痫病史11年,全身皮肤咖啡牛奶斑 A.CT示肝右叶边界清楚、类圆形、脂肪密度为主错构瘤,累及骨骼系统,胸椎体骨质局限性硬化,椎弓呈牙质样改变; B.平扫MR FLAIR图像示皮层、皮层下、深部脑白质高信号,白质内病灶呈线状、楔状、不规则状,大小不一,受累脑回增大,并见双侧脑室壁凸起结节 图4 患者男,36岁,发作性抽搐30余年,颜面部皮脂腺瘤,智力低下 MR T1WI示左侧脑室体部紧邻脑室壁大小不等的等信号结节突入脑室内
3 讨论
TSC是一种常染色体显性遗传性疾病,与9号和16号染色体上的TSC1和TSC2基因突变有关[2],发病率为1/6 000~1/10 000,男女比约为2∶1~3∶1,家族遗传性病例约占1/3,散发性病例约占2/3[3]。TSC可累及单个或多个器官,如皮肤损害、脑内多发硬化结节、肝肾错构瘤、多囊肾、骨骼硬化结节、视网膜错构瘤、心脏横纹肌瘤、肺淋巴管肌瘤病及直肠错构瘤样息肉等。
3.1 临床表现 TSC患者以神经系统和皮肤受累为主,癫痫、智力低下、颜面部皮脂腺瘤(Vogt三联征)[4]为其特征性临床表现。约90%患者婴幼儿期即可见四肢、躯干数目及大小不等的色素脱失斑,年长儿可于口鼻三角区出现皮脂腺瘤;鲨鱼皮斑是本病的另一皮肤损害症状,其他还可见皮肤咖啡牛奶斑、皮肤纤维瘤等[5]。阵发性癫痫是本病最常见的首诊症状,婴儿时期表现为婴儿痉挛症(West综合征),随年龄增长逐渐发展为部分性或全身性大发作,抗癫痫药物难以控制[6]。约60%~70%患者有智力低下表现。
3.2 影像学诊断与鉴别诊断
3.2.1 脑内病变影像学表现 TSC脑内受累主要表现为室管膜下结节、皮质结节、脑白质异常和室管膜下巨细胞星形细胞瘤等。室管膜下多发结节是TSC的重要表现,病灶主要由巨细胞团组成,结节沿侧脑室壁分布,突向脑室内;CT表现为等密度或钙化,也可为稍低密度,形如泪滴;T1WI、T2WI均呈等或低信号,增强扫描结节无强化。皮质内结节可累及大脑或小脑皮质,CT呈等或稍低密度或钙化灶,周围无水肿及占位效应;MRI可表现为脑回肿胀,结节较大者表现为巨脑回,邻近皮髓质界线不清,病灶T1WI呈略低或低信号,T2WI和FLAIR呈高信号,增强扫描无强化[7]。脑白质内异常可分为3种类型:①从脑室或脑室旁白质延伸至正常皮层或皮层结节的线状影,最为常见;②尖端指向脑室壁的楔形病变;③球形病灶,病理上为纤维胶质增生和/或髓鞘破坏[8];CT呈低密度,T1WI呈等或略低信号,T2WI和FLAIR呈高信号,DWI无异常改变。室管膜下巨细胞星形细胞瘤由室管膜下硬化结节演变而来[9],肿瘤常位于侧脑室孟氏孔、三角区或第三脑室附近,病灶较大者可引起脑积水,CT呈等或稍高密度肿块影,T1WI呈等或略低信号,T2WI呈高信号,信号不均匀,增强扫描呈不均匀强化。
3.2.2 脑外病变影像学表现 除中枢神经系统受累外,TSC还可累及肾、肝、骨骼、肺、心脏、眼等器官。累及肾主要表现为血管平滑肌脂肪瘤,常累及双肾,CT平扫表现为肾实质内混杂密度肿块,可有钙化,肿瘤内含脂肪密度为CT特征性表现(CT值-20~-100 HU),增强扫描肿瘤可显著强化。TSC可合并肾囊肿、肾细胞癌[10]。TSC累及肝可表现为肝脏错构瘤,CT表现为含脂肪成分的类圆形低密度占位,本组4例累及肝脏。TSC累及颅骨、骨盆、椎体、胸骨时表现为骨质硬化结节,CT呈多发类圆形高密度,边界清楚,或呈牙质样椎弓硬化或类骨纤维结构不良样改变[11],本组5例有类似表现,对与淋巴管肌瘤病鉴别有重要意义[12]。TSC累及肺表现为肺淋巴管肌瘤病,CT表现为双肺多发圆形、类圆形低密度含气囊腔,气囊之间为正常肺组织,同时可伴有肺间质性病变[3],本组3例有此表现。TSC累及心脏表现为横纹肌瘤,随访研究[13-14]发现小儿心脏横纹肌瘤有自然消退倾向。TSC累及眼表现为眼底视盘区桑葚状或斑块状视网膜错构瘤,本组2例有此表现。
此外,TSC脑内病变需与脑囊虫病、甲状旁腺机能减退、脑灰质异位等疾病鉴别,发现脑外病变有助于鉴别诊断。

