经鼻高流量加温湿化正压通气治疗新生儿呼吸窘迫综合征的疗效观察
张晓阁
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)为儿科多发疾病,具有较高患病率及病死率。相关数据统计,NRDS占新生儿死亡因素70%左右,居早产儿死亡原因首位[1]。呼吸支持作为目前NRDS主要辅助手段,包含无创呼吸机支持,有创呼吸支持,其中有创呼吸支持多为气管插管机械通气,可快速改善机体缺氧状态,但由于其并发症发生较为明显,患儿家属接受程度较低;无创呼吸机支持作为新型技术,包括经鼻高流量加温湿化正压通气(HHFNC)、经鼻持续正压通气(NCPAP)等方式,其中HHFNC为气管插管替代模式,能减少有创呼吸支持并发症同时,提高功能残气量,减少机械通气引起的肺损伤。本研究将HHFNC用于NRDS患儿中,取得满意疗效,现报告如下。
1 资料与方法
1.1 临床资料 选取2015年4月至2017年7月我院NRDS患儿64例,符合《实用新生儿学》NRDS诊断标准[2]。随机数表法分组,各32例。实验组男20例,女12例;胎龄30~35周,平均胎龄 (32.52±1.37)周。对照组男18例,女14例;胎龄31~36周,平均胎龄(33.27±1.09)周。两组一般资料比较,差异无统计学意义(P>0.05)。本研究征得医院伦理委员会批准,患儿家属知晓同意本研究。
1.2 方法 实验组予以HHFNC。选用美国鸟牌公司生产的BIRD型空氧混合器、新西兰费雪派克公司生产的OptiflowTM鼻导管吸氧系统,吸入氧水平0.30~0.40,流量3~6 L/min,加温加湿吸入37℃气体,暂时撤离HHFNC,予以气管插管,经气管插管一次性注入70 mg/kg珂立苏,气囊加压给氧1~2 min,接通HHFNC重建呼吸支持。对照组予以NCPAP,选用德国STEPHAN生产的MC340CPAP,参数设置为:呼气峰压15~30 cmH2O(1 cmH2O=0.098 kPa),流量6~8 L/min,吸入氧水平0.30~0.40,呼气末正压5~7 cmH2O,呼吸频次25~40次/min,珂立苏给药方法同实验组。两组均以患儿血气分析值调整呼吸机参数,使动脉血氧分压[p(O2)]保持在50~80 mmHg(1 mmHg =0.133 kPa),pH值保持在7.25~7.40,动脉血氧饱和度(SaO2)保持在88%~95%。
1.3 观察指标 观察对比两组氧疗时间、住院时间、呼吸机使用时间、母乳喂养时间。观察两组治疗前(T1)、治 疗 后12 h(T2)、24 h(T3)、72 h(T4)p(O2)、SaO2水平。
1.4 统计学处理 采用SPSS 20.0分析,计量资料以(±s)表示,t检验,计数资料以率表示,χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿治疗时间比较(表1) 与对照组比较,实验组母乳喂养时间、氧疗时间、呼吸机使用时间较短,差异有统计学意义(P<0.05)。
表1 两组患儿治疗时间比较(±s) 单位:h
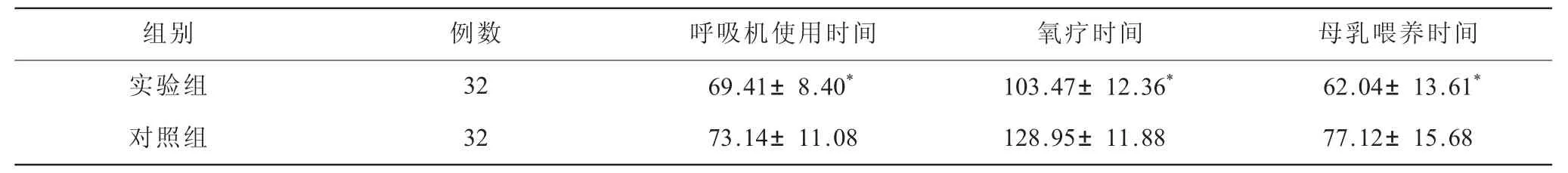
表1 两组患儿治疗时间比较(±s) 单位:h
注:与对照组比较,*P<0.05
组别 例数 呼吸机使用时间 氧疗时间 母乳喂养时间实验组 32 69.41±8.40* 103.47±12.36* 62.04±13.61*对照组 32 73.14±11.08 128.95±11.88 77.12±15.68
2.2 两组患儿治疗前后SaO2、p(O2)水平比较(表2)与T1时比较,两组T2、T3、T4时SaO2、p(O2)水平高于对照组,差异有统计学意义(P<0.05),但组间同时间点比较,差异无统计学意义,P>0.05。
表2 两组患儿治疗前后SaO2、p(O2)水平比较(±s)

表2 两组患儿治疗前后SaO2、p(O2)水平比较(±s)
注:与本组T1时比较,*P<0.05
组别 例数 SaO2/%p(O2)/mmHg T1 T2 T3 T4 T1 T2 T3 T4实验组 32 0.74±0.09 0.84±0.06* 0.92±0.07* 0.93±0.04*46.33±2.03*53.02±4.12*64.66±3.93*74.45±3.97*对照组 32 0.76±0.07 0.82±0.08 0.88±0.09 0.91±0.06 45.84±1.64 54.65±2.06 65.48±2.37 73.04±4.95
3 讨论
目前,临床多采取HHFNC治疗NRDS,可为有自主呼吸患儿提供吸气、呼气支持性压力,确保气道呈扩张状态,避免肺泡萎陷,促进肺泡气体交换,改善通气血流比值,减少呼吸功;加温加湿吸入37℃气体可保证气道湿化,减少持续吸氧所致呼吸道黏膜损伤,提高呼吸道适应性。通过肺表面活性物质辅助HHFNC治疗,则可进一步促进肺发育成熟,纠正低氧血症及缺血现象。研究显示,血气分析指标、临床症状改善是评估NRDS患儿肺泡通气功能、组织氧合水平改善情况的主要指标[3-4]。于晓岩等[5]学者研究显示,HHFNC辅助通气治疗NRDS,可明显缩短临床症状改善时间,升高氧合指数及p(O2)水平。本研究显示,T2、T3、T4时两组p(O2)、SaO2水平较T1时升高,与报道一致。研究报道,尽早施行母乳喂养可提高NRDS患儿呼吸肌收缩功能,促进其快速恢复[6-7]。郭立峰[8]在NRDS治疗中发现,HHFNC可降低NRDS患儿腹胀发生率,缩短开奶时间。由于腹胀可升高新生儿膈肌,降低肺容量,加快自主呼吸,延长母乳喂养时间。HHFNC于鼻腔放置合适鼻导管,避免NCPAP头面部厚重装束所致鼻周、面部压伤同时,提高氧利用度,减少NCPAP鼻塞给氧所致腹胀,而腹胀发生率降低有助于缩短新生儿母乳喂养时间[9-10]。本研究显示,实验组母乳喂养时间、氧疗时间、呼吸机使用时间短于对照组,提示HHFNC有助于缩短NRDS患儿康复进程。
综上所述,HHFNC用于NRDS患儿,可改善通气功能,促进患儿快速恢复。

