长、短效粒细胞刺激因子预防和治疗肺部恶性肿瘤化疗所致骨髓抑制的成本-效果分析Δ
张永娜,贺宝霞,张振鑫,陈金花,张文周(郑州大学附属肿瘤医院药学部,郑州 450008)
肺癌是最常见的恶性肿瘤,目前以高发病率、高病死率居我国恶性肿瘤病死率的首位[1],严重威胁着人民健康。对于肺癌的治疗,除少部分早期患者能够手术根治外,大部分患者还是以放、化疗为主,但化疗药物在杀伤肿瘤细胞的同时,亦会引起诸如消化道反应、骨髓抑制、神经毒性、肝损伤等一系列的毒副作用[2-3]。常见的剂量限制性不良反应是骨髓抑制,主要表现为患者中性粒细胞减少,甚至可能引发严重的并发症,如发热性中性粒细胞减少症(Febrile neutropenia,FN)等[4],从而导致化疗药物作用降低或治疗延迟,降低临床疗效,也可能出现严重感染,甚至死亡。目前临床上广泛用于预防和治疗化疗后中性粒细胞减少的药物是重组人粒细胞刺激因子(Recombinant human granulocyte stimulating factor,rhG-CSF)与聚乙二醇化重组人粒细胞刺激因子(Polyethylene glycol recombinant human granulocyte stimulating factor,PEG-rhG-CSF)[5],前者为短效粒细胞刺激因子,价格便宜,但半衰期短,每个化疗周期需连续多日给药;后者为长效粒细胞刺激因子,半衰期长,每个化疗周期只需给药1次,缺点是价格昂贵。在当前医保控费日益严苛的情况下,患者中性粒细胞减少时如何选择更合适的治疗方案,以保证在用药安全、有效的同时,缓解医保压力、减轻患者经济负担也是临床药师值得研究的重要问题。目前尚未见长、短效粒细胞刺激因子用于肺部恶性肿瘤化疗所致骨髓抑制临床疗效与药物经济学的相关文献报道,故本研究基于郑州大学附属肿瘤医院(简称我院)常规治疗方案和目前执行的价格水平评估了rhG-CSF和PEG-rhG-CSF两种治疗方案的疗效及成本-效果,探讨肺部恶性肿瘤化疗患者较为合理的升高中性粒细胞的给药方案,为临床合理用药和优化治疗方案提供参考依据。
1 资料与方法
1.1 临床资料来源、入选标准与排除标准
采用回顾性分析的方法,选取我院2017年1月-2018年6月间应用粒细胞刺激因子预防和治疗肺部恶性肿瘤化疗所致骨髓抑制的患者为研究对象。入选标准:(1)经病理组织学或细胞学诊断为肺部恶性肿瘤;(2)化疗后发生Ⅱ 度及以上骨髓抑制[中性粒细胞绝对计数(Absolute neutrophil count,ANC)<1.5×109L-1],或化疗期间出现过Ⅲ 度及以上骨髓抑制(ANC<1.0×109L-1);(3)年龄在18~75岁之间;(4)卡氏功能状态(Karnofsky performance status,KPS)评分≥60分。排除标准:(1)有骨髓转移者;(2)严重心、肝、肾功能不全者;(3)孕妇或哺乳期妇女;(4)意识缺陷者;(5)rhG-CSF用药时未连续用药者;(6)正在参与我院临床试验的患者;(7)关键性信息记录不完整者。
1.2 患者分组
根据治疗方案的不同,将使用rhG-CSF皮下注射方案的患者分为A组,共60例,其中男性42例、女性18例,平均年龄(60.8±10.6)岁;使用PEG-rhG-CSF皮下注射方案的患者分为B组,共72例,其中男性56例、女性16例,平均年龄(57.2±8.3)岁。两组患者在性别、年龄、基本情况等方面的差异均无统计学意义(P>0.05),病例情况基线一致。
1.3 治疗方案
A组患者均使用rhG-CSF注射液,商品名:吉粒芬,单价:67.93元(参考2017年9月份药品零加成政策实施后河南省卫生和计划生育委员会招标采购的价格体系核算,下同),杭州九源基因工程有限公司生产,规格:150 μg,临床常规使用方法:化疗后24~48 h皮下注射,150 μg,qd,疗程3~5 d(平均4.3 d)。B组患者均使用PEG-rhG-CSF注射液,商品名:新瑞白,单价:1 708元,山东齐鲁制药有限公司生产,规格:3 mg,临床常规使用方法:化疗后24~48 h皮下注射1次,体质量≥45 kg者给予6 mg/次,体质量<45 kg者给予3 mg/次。
1.4 临床疗效评定标准
收集患者治疗后(以下一化疗周期开始前计)的临床疗效和化疗周期(从本次化疗开始到下一化疗周期开始的时间)骨髓抑制的发生情况、不良反应发生情况及是否对症处理,以及对症处理所使用的药物。临床疗效评估标准:治疗后ANC≥4×109L-1为显效,ANC≥2×109L-1为有效,ANC<2×109L-1为疗效不佳,显效和有效合计为总有效。
1.5 药物经济学评定方法
1.5.1 成本 直接成本:rhG-CSF或PEG-rhG-CSF的直接药品费用,药品费用(元)=药品单价(元)×治疗疗程用药总数量;间接成本:注射费+中性粒细胞严重减时和不良反应发生时的对症处理费(解热、镇痛、抗生素治疗等不良反应处理产生的相关费用),由于rhG-CSF需多次注射,与PEG-rhG-CSF的一次注射有明显差异,因此将注射费计算在间接成本内;总成本=直接成本+间接成本。由于患者一个化疗周期内的材料费、床位费等组间差异较小,故不纳入成本计算。
1.5.2 成本-效果比和增量成本-效果比 根据研究所获得的成本、效果指标结果,计算两组治疗方案的成本-效果比(Cost-effectiveness ratio,CER),即每获得1个单位效果需花费的成本;以CER较低的治疗方案为参照,计算其他方案增量成本-效果比(Incremental cost-effectiveness ratio,ICER),即每增加1个单位效果需额外花费的成本[6]。
1.5.3 敏感性分析 药物经济学评价常会受到各个成本项目变化的影响,影响药物经济学分析的主要原因之一是药品价格波动,因此本研究采用单因素分析的方法[7-8],故以药品价格下降20%,其他费用不变为假设,进行敏感性分析。
1.6 数据处理
采用Excel 2016软件对数据进行记录整理,SPSS 13.0软件进行统计分析。计量资料采用±s表示,使用独立样本t检验进行比较。计数资料使用卡方检验。P<0.05表示差异有统计学意义。
2 结果
2.1 临床疗效
A组患者中显效、有效、疗效不佳的占比分别为41.7%、30.0%、28.3%;B组患者中显效、有效、疗效不佳的占比分别为31.9%、43.1%、25.0%,两组患者的总有效率分别为71.7%与75.0%,差异无统计学意义(P>0.05)。两组患者的临床疗效比较结果见表1。

表1 两组患者的临床疗效比较Tab 1 Comparison of clinical efficacies between two groups
2.2 骨髓抑制和FN发生情况
A、B两组患者化疗周期内均出现了不同情况的骨髓抑制,但两组间Ⅱ、Ⅲ、Ⅳ度骨髓抑制的发生率差异均无统计学意义(P>0.05)。化疗周期内,A、B两组患者中分别有1例(占比为1.7%)和2例(占比为2.8%)患者出现FN,均使用抗生素进行对症治疗,均未影响下一周期化疗的进行。两组患者化疗周期内骨髓抑制和FN的发生情况比较结果见表2。
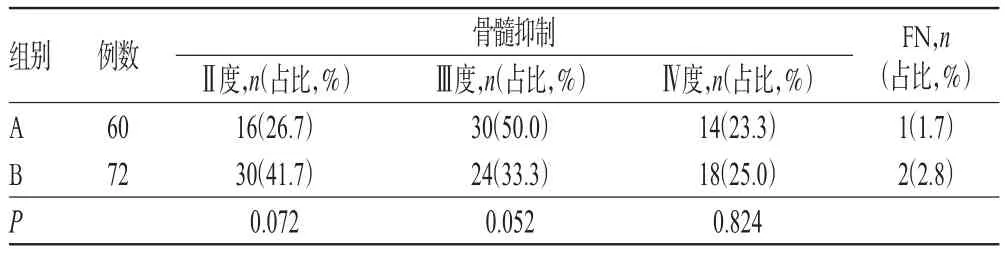
表2 两组患者化疗周期内骨髓抑制和FN的发生情况比较Tab 2 Comparison of bone marrow suppression and FN between two groups during chemotherapy
2.3 不良反应发生情况
A、B两组患者发生的不良反应主要以肌肉骨骼疼痛为主,其中A组有9例(占比为15.0%),B组有11例(占比为15.3%),两组差异无统计学意义(P>0.05);其次为乏力、恶心呕吐、发热。化疗间歇期,A、B组患者中出现不良反应的总例数分别为19例(占比为31.7%)和21例(占比为29.2%),差异无统计学意义(P>0.05)。两组患者的不良反应发生情况比较见表3。

表3 两组患者的不良反应发生情况比较[n(占比,%%)]Tab 3 Comparison of the occurrence of ADR between 2 groups[case(ratio,%%)]
2.4 最小成本分析
由于A、B两组患者的临床疗效和不良反应情况差异均无统计学意义(P>0.05),因此本研究对两组治疗方案进行最小成本分析。A、B两组治疗方案的平均成本分别为(335.91±180.34)、(1 982.75±603.15)元,A组治疗方案的平均成本明显低于B组(P<0.01),CER分别为4.69、26.44,以A组治疗方案为参照的B组的ICER为494.55。两组治疗方案的成本-效果分析结果见表4。
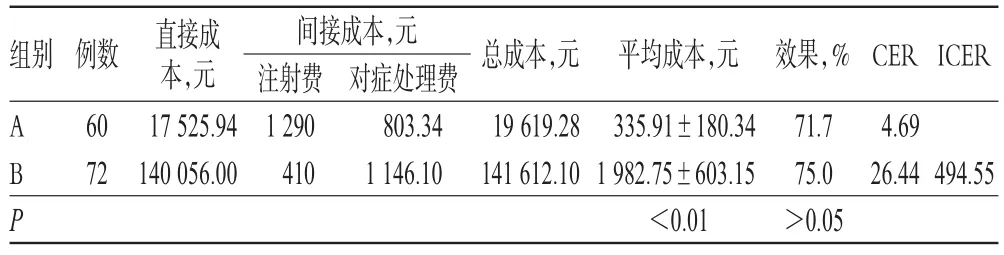
表4 两组治疗方案的成本-效果分析结果Tab 4 Cost-effectiveness analysis result of two treatment regimens
2.5 敏感性分析
敏感性分析结果显示,两组治疗方案的CER和ICER均不受药品价格下调20%波动的影响,A组治疗方案的CER仍低于B组。敏感性分析结果见表5。
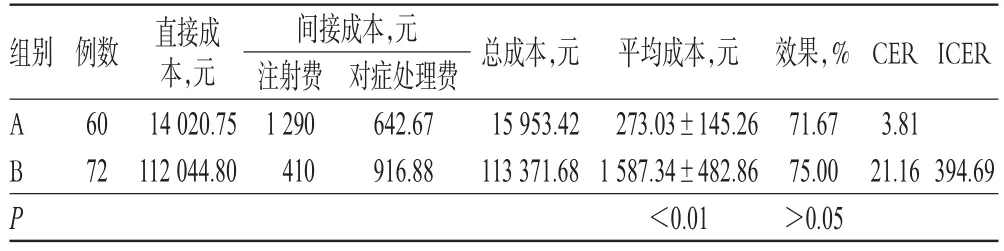
表5 敏感性分析结果Tab 5 Results of sensitivity analysis
3 讨论
骨髓抑制的发生是影响恶性肿瘤化疗执行率和疗效的主要原因之一,预防或有效治疗骨髓抑制不良反应是提高恶性肿瘤患者化疗疗效及生活质量的关键举措[9]。rhG-CSF是一种可选择性作用于粒系造血祖细胞的药物,能够促进其增殖分化,在临床上广泛用于预防和治疗化疗所致的中性粒细胞减少,疗效确切,缺点是血清半衰期短,需连续多日注射,增加了患者的痛苦,降低了患者的用药依从性[10-11]。而PEG-rhG-CSF是将PEG与rhG-CSF结合后形成的药物,其肾脏清除率明显降低,生物稳定性增强,不宜酶解,半衰期长达47 h,血药浓度更趋于稳定,每个化疗周期只需给药1次,不仅能够避免多次注射药物带来的躯体疼痛,还增加了患者的耐受性[10,12]。由于恶性肿瘤患者的治疗需要一个漫长的周期,因此带来的经济负担巨大,PEG-rhG-CSF虽然有上述优势,但由于其价格较为昂贵,大多数患者难以承担,也严重影响了其临床应用。本研究通过对使用rhG-CSF和PEG-rhG-CSF治疗肺部恶性肿瘤化疗所致骨髓抑制方案的有效性和经济性进行比较,以期为临床医师选择更安全有效的治疗方案提供参考依据。
由于rhG-CSF每日注射,给药间隔短,体内血药浓度短时期内相对较高,而PEG-rhG-CSF血药浓度曲线较为平缓,患者粒细胞恢复也比较平稳[13-14],因此A组比B组治疗周期内的显效率略高,但B组的总有效率相对较高。从两组患者的临床疗效评价结果可以看出,其总有效率基本相当,差异无统计学意义(P>0.05),这说明rhG-CSF和PEG-rhG-CSF用于肺部恶性肿瘤化疗所致骨髓抑制均能达到满意的治疗效果,该发现与程幼夫等[15]的研究结果一致。
本研究纳入的病例均为当前化疗后出现Ⅱ度及以上骨髓抑制,或者之前化疗周期出现过Ⅲ度及以上骨髓抑制的肺部恶性肿瘤患者。本研究结果发现,两组患者化疗周期内Ⅱ、Ⅲ、Ⅳ度骨髓抑制的发生率差异均无统计学意义(P>0.05)。A、B两组出现的FN患者,对症处理后,病情均得到了很好控制,未延迟出院时间或影响下一化疗周期进行,但由于样本量较小,不排除出现个例的情况,因此未对这部分内容进行统计学分析。
从药品不良反应发生情况来看,两组患者的主要不良反应均为骨骼肌肉疼痛,其次为乏力、恶心呕吐、发热。但上述不良反应症状均比较轻微,均自行缓解,整个化疗周期内均未见有脾破裂、急性呼吸窘迫综合征等严重不良反应发生。A、B两组患者不良反应发生率基本相当,与国外报道的不良反应发生率25%~38%相似[16-17],国内也有研究表明PEG-rhG-CSF单次给药与rhG-CSF多次给药的不良反应情况类似[18-19]。
从药物经济学的成本-效果分析结果来看,A组治疗方案的CER约为B组治疗方案的1/5.6,B组治疗方案的总有效率虽然略高于A组,但B组治疗方案每增加一个效果单位需较A组多花费494.55元的费用。该数值越大,说明增加单位效果所需追加的成本越大。根据目前世界贸易组织(WTO)关于成本-效果阈值分析的推荐意见,当ICER<人均国内生产总值(GDP)时,可认为增加的成本完全值得,具有成本效果优势;当人均GDP<ICER<3倍人均GDP时,认为增加的成本可以接受,具有成本效果优势;当ICER>3倍人均GDP时,则认为增加的成本不值得,不具有成本效果优势[20]。我国2017年人均GDP为59 261.76元,根据上述标准,B组治疗方案增加的成本也是值得的。从药物疗效的角度来讲,两组治疗方案的总有效率相似,差异无统计学意义(P>0.05);但从药物经济性的角度来考虑,A组治疗成本明显低于B组(P<0.01),A组治疗方案更具有经济性。综上所述,在预防和治疗肺部恶性肿瘤化疗所致骨髓抑制时,rhG-CSF由于其有效性与经济性的双重因素,适用范围更加广泛,而PEG-rhG-CSF虽价格昂贵但使用方便,更适用于经济状况良好及出现严重骨髓抑制且自身条件相对较差的患者,具体如何选择还需根据患者的实际情况权衡,制订个体化的给药方案,用最小成本获得最大效益。
本研究为rhG-CSF和PEG-rhG-CSF的临床使用提供了一定的参考,但由于为回顾性分析研究,样本量较少,两组治疗方案纳入的病例虽均为肺部恶性肿瘤患者,但未统一化疗方案与化疗周期,可能会影响研究结果的证据力度,故下一步将选择同一瘤种、同一肿瘤分期、同一化疗周期与化疗方案的患者进一步考察rhGCSF和PEG-rhG-CSF对放化疗所致骨髓抑制的疗效及成本-效果分析。同时,建议更应该关注rhG-CSF和PEG-rhG-CSF对患者生命质量的改善、依从性的提高等方面的数据,所以在下一步的研究中,笔者将会对这部分的内容进行随访与归纳总结。

