妊娠晚期妇女GBS感染与妊娠结局的相关性
谢春艳,章 芸,蔡伟霞,庄倩倩
B族溶血性链球菌(GBS)为革兰阳性菌,一般寄生在人体消化道或泌尿生殖道,是一种机会致病菌,健康人群中带菌率很低[1]。在2002年美国发布的针对GBS疾病指南中显示,妊娠晚期妇女易发生GBS感染。有研究报道,孕妇阴道分泌物、直肠中检出GBS是其胎膜早破发生的影响因素;泌尿道GBS感染易引起早产;绒毛膜羊膜炎与GBS阳性密切相关。临床学者提议,应将GBS作为孕妇的检查指标之一,其对感染的早发现、早治疗十分重要[2]。为此,我们分析研究了妊娠晚期妇女GBS感染与妊娠结局的相关性,结果报告如下。
1 资料与方法
1.1一般资料 选取2017年2月~2018年2月我院收治的妊娠晚期妇女150例为研究对象,纳入标准:孕妇经超声检查后确认为单胎妊娠;妊娠期间未曾使用过抗菌药物;排除妊娠早期及妊娠中期妇女。根据GBS感染检测结果分为两组。GBS检测结果阳性,符合GBS感染诊断标准者为观察组,共30例,年龄20~36(27.11±1.15)岁,孕周(38.11±1.25)周,其中初产妇15例、经产妇15例;其余120例GBS检测结果阴性者为对照组,年龄21~37(28.15±1.26)岁,孕周(38.12±1.27)周,其中初产妇60例、经产妇60例。两组一般资料具有可比性。
1.2GBS检测方法 两组晚期孕妇均在孕35~37周由产科医生对其进行检查,对孕妇消毒外阴后,使用窥阴器暴露宫颈,以无菌阴道棉拭子在孕妇阴道下段位置作旋转擦拭,留取分泌物于标本培养管内,置于37℃培养箱内温育18~24 h。若未发现可疑菌落,则继续培养至72 h,仍无可疑菌生长为阴性;若有可疑菌则进行革兰染色,并将圆形、灰白的GBS可疑菌落接种至培养基做分纯培养[3]。
1.3观察指标 比较两组妊娠晚期妇女羊水污染率、胎膜早破率、新生儿病理性黄疸发生率、新生儿肺炎发生率以及妊娠结局(产后出血、剖宫产及胎儿宫内窘迫)情况。检查新生儿血清胆红素水平>12.9 mg/dl,判定为病理性黄疸[4]。新生儿肺炎判定:轻症伴有呼吸增快,重症则呼吸困难明显,新生儿伴呻吟、呼吸节律不整、呼吸暂停等症状,部分可伴有低体温、反应差等[5]。
1.4统计学方法 数据采用SPSS 26.0软件进行统计分析,定性数据采用χ2检验。
2 结 果
2.1两组孕妇羊水污染率及胎膜早破率比较 见表1。观察组妊娠晚期妇女羊水污染率及胎膜早破率均高于对照组(P<0.01)。
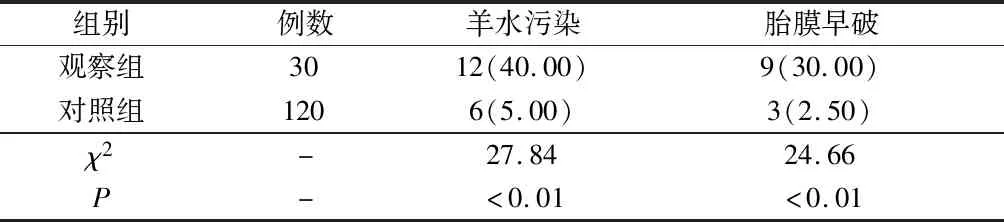
表1 两组孕妇羊水污染率及胎膜早破率比较 [例(%)]
2.2两组新生儿病理性黄疸及肺炎发生率比较 见表2。观察组产妇其新生儿病理性黄疸及新生儿肺炎发生率均高于对照组(P<0.01)。

表2 两组新生儿病理性黄疸及肺炎发生率比较 [例(%)]
2.3两组妊娠晚期妇女妊娠结局比较 见表3。观察组妊娠晚期妇女产后出血、剖宫产及胎儿宫内窘迫发生率均高于对照组(P<0.01)。

表3 两组妊娠晚期妇女妊娠结局比较 [例(%)]
3 讨 论
GBS主要寄生在生殖道或者下消化道,是孕妇发生感染的重要病原菌,易在分娩过程中或者妊娠晚期感染,对母婴健康均会产生严重危害。相关研究显示,经产妇及高龄产妇感染GBS的可能性较大。同时部分研究显示,伴有流产史孕妇感染GBS几率也较大[6]。
有研究结果表明,在孕妇子宫内膜炎发病中,30%以上是由于GBS感染所导致,其余则是由于合并感染而引起。近几年来,GBS感染对孕妇分娩产生不良影响的相关报道不断增加,还容易导致孕妇剖宫产率上升,同时易引起早产或胎膜早破等情况[7]。本次研究中,观察组GBS检测阳性妊娠晚期妇女羊水污染率、胎膜早破率,其新生儿病理性黄疸及新生儿肺炎发生率,产后出血、剖宫产、胎儿宫内窘迫发生率均明显高于对照组。分析原因,主要是与GBS感染相关联,由于GBS破坏性较强,其通过孕妇产道对胎膜和子宫造成感染,导致孕妇在妊娠晚期发生不良情况,并可通过羊水或分娩时经产道传染给新生儿,一旦发生GBS感染,易导致新生儿病理性黄疸及新生儿肺炎发生几率增加,且这两种疾病均具有较高的死亡率,对新生儿生命健康造成严重影响[8]。对于GBS感染的预防,妊娠晚期可使用抗菌药物,对于GBS检测阳性孕妇,可于破膜后使用抗菌药物。由于GBS对青霉素、红霉素、林可霉素较为敏感,故对孕妇GBS感染的治疗可首选青霉素。对新生儿GBS感染的治疗,脓毒症新生儿可静脉滴注氨苄西林。对未并发脑膜炎菌血症新生儿,需用药至细菌培养出结果为止。若GBS为感染唯一病原菌,则静脉滴注青霉素G[9]。
综上所述,妊娠晚期妇女GBS感染,易对妊娠结局造成不良影响,与无GBS感染妊娠晚期妇女相比,其羊水污染、胎膜早破、产后出血、剖宫产、胎儿宫内窘迫、新生儿病理性黄疸、新生儿肺炎发生率明显升高。

