丙泊酚与瑞芬太尼静吸复合麻醉对老年腹腔镜下胆囊切除术患者术后认知功能的影响
刘淑平 陈明富 曾 英 陈宏哲 刘 鹏
深圳市宝安区沙井人民医院,广东深圳 518104
术后认知功能障碍(postoperative cognitive dysfunction,POCD)指术后出现的神经精神并发症,已引起人们日益关注[1]。近期有研究[2]指出,不同麻醉方式对POCD发生存在影响,同时江波等[3]研究亦表明麻醉因素与老年POCD发生相关。腹腔镜下胆囊切除术(laparoscopic cholecystectomy,LC)在老年手术中应用广泛,常用麻醉方式有靶控输注(target controlled infusion,TCI)及静吸复合麻醉[4]。本研究选取2013年1月~2018年9月80例老年LC患者应用不同麻醉方式后POCD发生情况,以期为临床麻醉方式选择提供指导依据。
1 资料与方法
1.1 一般资料
选取我院2013年1月~2018年9月收治的行LC老年患者80例。纳入标准:(1)年龄≥60岁;(2)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级[5]Ⅰ~Ⅱ级;(3)术前意识正常,无精神病史;(4)近2年未接受其他麻醉及手术治疗者。排除标准:(1)对本次研究应用药物过敏者;(2)长期服用阿片类药物者;(3)肝、肾、心血管疾病患者;(4)自身免疫系统疾病、传染性疾病、凝血功能障碍者;(5)精神疾病、语言障碍、中枢神经系统疾病者。本次研究经我院伦理委员会批准,入组患者均签署知情同意书。应用随机数字表法将患者分为TCI组(丙泊酚与瑞芬太尼TCI麻醉)及复合组(丙泊酚与瑞芬太尼静吸复合麻醉),各 40例。TCI组男 23例,女 17例;年龄 60~ 82岁,平均(69.2±5.1)岁;体重41~ 69kg,平均(51.27±6.17)kg;ASA 分级:Ⅰ级22例,Ⅱ级18例。复合组男26例,女14例;年龄 60~ 79岁,平均(68.6±5.0)岁;体重43~71kg,平均(52.36±6.21)kg;ASA分级:Ⅰ级25例,Ⅱ级15例。两组一般资料比较,差异无统计学意义(P>0.05)。具有可比性。
1.2 麻醉方法
1.2.1 TCI组 术前30min肌肉注射阿托品(蚌埠丰原涂山制药有限公司,H34023616)0.5mg,常规监测患者体征。麻醉诱导应用丙泊酚(意大利AstraZeneca UK Limited,H20110096)1.5mg/kg,瑞芬太尼(宜昌人福药业有限责任公司,H20030197)2μg/kg,维库溴铵(浙江仙琚制药股份有限公司,H19991172)0.1mg/kg静脉注射。气管插管,行间歇正压通气(intermittent positive pressure ventilation,IPPV),呼吸比1∶ 2,潮气 8~ 10mg/kg,呼吸频率12~16次/min;气腹用CO2,维持潮气末CO2分压(end tidal carbon dioxide partial pressure,PECO2)35~45mm Hg。麻醉维持应用丙泊酚(意大利AstraZeneca UK Limited,H20110096)3μg/mL 及瑞芬太尼(宜昌人福药业有限责任公司,H20030197)4ng/mL。术中予维库溴铵(浙江仙琚制药股份有限公司,H19991172)维持肌松。手术停止时停止药物输注。患者苏醒且可自主呼吸后拔管。
1.2.2 复合组 术前30min肌肉注射阿托品(蚌埠丰原涂山制药有限公司,国药准字H34023616)0.5mg,常规监测患者体征。麻醉诱导同TCI组。气管插管,行IPPV,参数同TCI组。麻醉维持口罩吸入2%~3%七氟烷(波多黎各 Baxter Healthcare Corporation,H20110142),氧 流 量 3L/min;同 时应用丙泊酚(意大利 AstraZeneca UK Limited,H20110096)2mg/(kg·h)及瑞芬太尼(宜昌人福药业有限责任公司,H20030197)2μg/(kg·min)持续微泵注射。术中予维库溴铵(浙江仙琚制药股份有限公司,H19991172)维持肌松。手术结束前30min停用丙泊酚,并应用氧气洗出丙泊酚;手术结束时停用瑞芬太尼。患者苏醒且可自主呼吸后拔管。
1.3 观察指标
1.3.1 基本情况 记录两组手术时间、自主呼吸恢复时间、苏醒时间、拔管时间、定向力恢复时间。1.3.2 认知功能 应用简易精神评价量表(minimental state examination,MMSE)[6]评估患者术前1d、术后1h、术后3h、及术后1d认知功能。MMSE包括计算、记忆力、时间及空间定向等19项,总分30分,评分越高提示患者认知功能越好。
1.3.3 意识状态 应用警觉/镇静评分(observer's assessment of alertness/sedation,OAA/S)[7]评估患者术后即刻、术后1h、术后3h、及术后1d意识状态。OAA/S评分越高提示患者意识状态越好,对正常呼喊反应迅速为5分;对正常呼喊反应冷淡为4分;仅对大声呼喊有反应为3分;仅对轻摇有反应为2分,对轻度推摇无反应为1分,对挤捏斜方肌无反应为0分。
1.4 统计学方法
2 结果
2.1 两组基本情况比较
两组手术时间及术后拔管时间比较,差异无统计学意义(P>0.05);复合组术后自主呼吸恢复时间、苏醒时间及定向力恢复时间均短于TCI组(P<0.05)。见表1。
2.2 两组认知功能比较
术前1d两组MMSE评分比较,差异无统计学意义(P>0.05);术后1h、术后3h两组MMSE评分较术前1d下降(P<0.05),且TCI组评分低于复合组(P<0.05);术后1d两组MMSE评分比较,差异无统计学意义(P>0.05)。见表2。
表1 两组基本情况比较(,min)
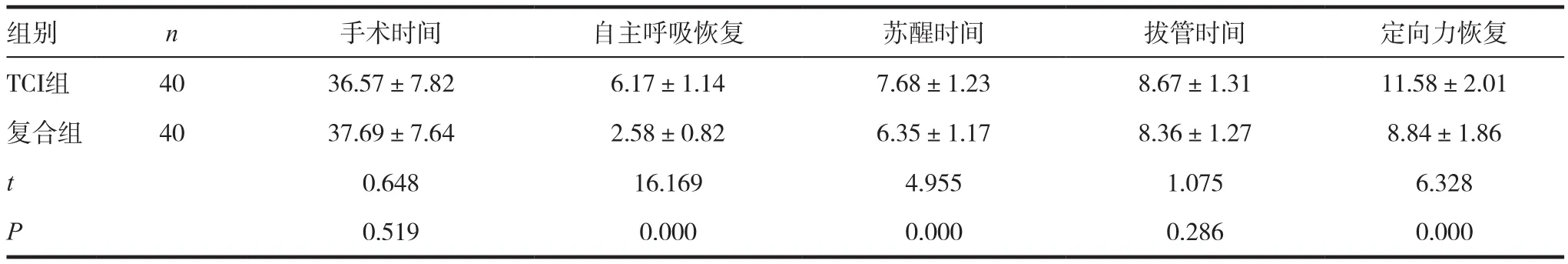
表1 两组基本情况比较(,min)
组别 n 手术时间 自主呼吸恢复 苏醒时间 拔管时间 定向力恢复TCI组 40 36.57±7.82 6.17±1.14 7.68±1.23 8.67±1.31 11.58±2.01复合组 40 37.69±7.64 2.58±0.82 6.35±1.17 8.36±1.27 8.84±1.86 t 0.648 16.169 4.955 1.075 6.328 P 0.519 0.000 0.000 0.286 0.000
表2 两组MMSE评分比较(,分)
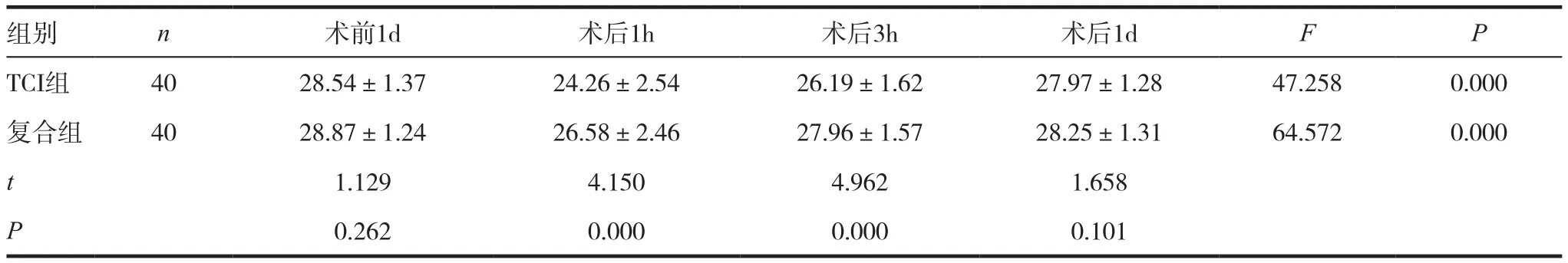
表2 两组MMSE评分比较(,分)
组别 n 术前1d 术后1h 术后3h 术后1d F P TCI组 40 28.54±1.37 24.26±2.54 26.19±1.62 27.97±1.28 47.258 0.000复合组 40 28.87±1.24 26.58±2.46 27.96±1.57 28.25±1.31 64.572 0.000 t 1.129 4.150 4.962 1.658 P 0.262 0.000 0.000 0.101
表3 两组术后OAA/S评分比较(,分)
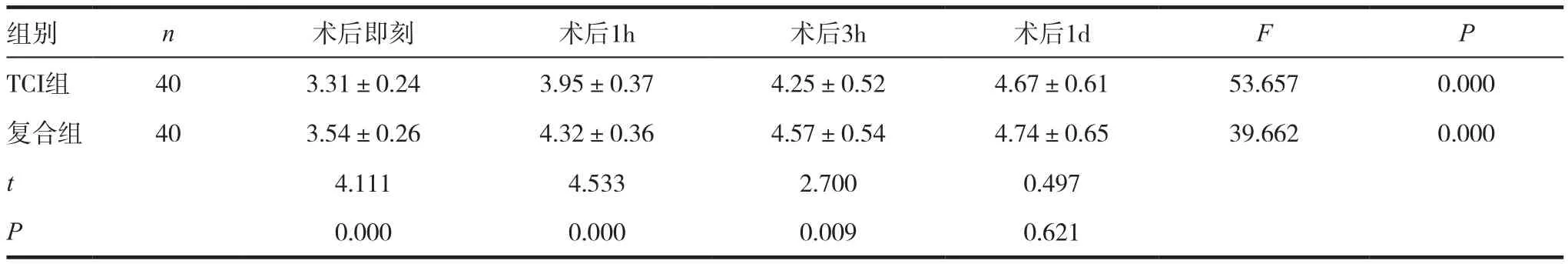
表3 两组术后OAA/S评分比较(,分)
组别 n 术后即刻 术后1h 术后3h 术后1d F P TCI组 40 3.31±0.24 3.95±0.37 4.25±0.52 4.67±0.61 53.657 0.000复合组 40 3.54±0.26 4.32±0.36 4.57±0.54 4.74±0.65 39.662 0.000 t 4.111 4.533 2.700 0.497 P 0.000 0.000 0.009 0.621
2.3 两组意识状态比较
两组OAA/S评分术后不同时间点有差异,随时间呈上升趋势(P<0.05),且术后即刻、术后1h、术后3h复合组OAA/S评分高于TCI组(P<0.05);术后1d两组评分比较,差异无统计学意义(P>0.05)。见表3。
3 讨论
LC是一种创口小、恢复快、患者痛苦较小的微创术式,临床应用广泛[8]。但目前有研究[9]指出,老年患者在LC围手术期易出现认知功能变化,重者产生POCD。老年患者机体功能衰退,对麻醉药物代谢能力降低,因此罹患POCD风险较大[10]。POCD属轻度认知障碍,患者常出现定向力、记忆力、抽象思维等障碍,伴社会活动能力减退,可增加并发症发生风险,影响患者术后恢复,延长住院时间,增加医疗费用[11]。POCD问题不容忽视,为改善患者术后恢复情况,探究对患者术后认知功能影响较小的麻醉方式意义重大。丙泊酚属高脂溶性麻醉剂,具起效快、作用时间短、患者麻醉后苏醒迅速且平稳等特点;瑞芬太尼是超短效阿片类药物,极易在组织代谢中降解,无积蓄效应,丙泊酚与瑞芬太尼联合麻醉在腹腔镜手术中应用广泛[12-13]。本次研究显示复合组术后自主呼吸恢复时间、苏醒时间及定向力恢复时间均短于TCI组,说明丙泊酚与瑞芬太尼静吸复合麻醉较TCI麻醉术后恢复快。静脉麻醉属精细化麻醉,见效迅速且可避免对患者呼吸道刺激,但与吸入麻醉相比不易控制患者麻醉深度,且麻醉药物排出较慢,影响患者术后麻醉清醒;而静吸复合结合TCI麻醉及吸入麻醉优点,应用TCI诱导麻醉,麻醉起效快;而术中麻醉维持时,结合吸入麻醉,麻醉深度控制较好,患者术后麻醉恢复较快[14]。同时本次研究显示术后1h、术后3h复合组MMSE评分及OAA/S评分高于TCI组,认知功能及意识状态优于TCI组,说明静吸复合麻醉较TCI麻醉对患者认知功能影响较小,与吕治全等[15]研究结果一致。静吸复合麻醉患者术后麻醉维持时间较TCI短,患者麻醉药物排出较快,因此认知功能及意识状态受麻醉药物影响较小。
综上所述,静吸复合麻醉在患者苏醒质量上明显优于TCI,为减少老年LC患者POCD发生,推荐应用丙泊酚与瑞芬太尼静吸复合麻醉。

