双侧隐睾左侧恶性变1例诊治分析并文献复习
李瑜,李启忠,李永强,李宏州,李承钰,张展
郑州颐和医院泌尿外科,郑州 450047
隐睾患者中睾丸恶性变的发病率为1∶2500,是正常人的40倍,青壮年发生隐睾恶性变的概率较高[1]。隐睾的位置越高,细胞发育越差,因此高位隐睾恶性变的发生率高于低位隐睾。2018年2月郑州颐和医院收治1例盆腔内双侧隐睾左侧恶性变患者,现报道如下。
1 病历资料
患者,男,45岁,以“左下腹部疼痛5天,发现左下腹部肿物2天”为主诉入院。基本生命体征:体温36.2℃,心率65次/分钟,呼吸23次/分钟,血压107/71 mmHg(1 mmHg=0.133 kPa),血常规和尿常规均正常,肝、肾功能均正常,甲胎蛋白为2.53 ng/ml(正常范围为0~9.00 ng/ml),β-人绒毛膜促性腺激素(β-human chorionic gonadotrophin,β-HCG)为0.9 m IU/ml(正常范围为0~5.0 m IU/ml);糖类抗原72-4(carbohydrate antigen 72-4,CA72-4)、糖类抗原19-9(carbohydrate antigen 19-9,CA19-9)、糖类抗原153(carbohydrate antigen 153,CA153)、糖类抗原125(carbohydrate antigen 125,CA125)及癌胚抗原(carcinoembryonic antigen,CEA)均在正常范围内。胃镜检查示:慢性浅表性胃炎,食管静脉曲张。肠镜检查示:距肛门30 cm处可见1个大小约20 mm×20 mm的黏膜下隆起。消化系统彩超(2018年3月1日)示:肝脏大小形态正常,肝内可见散在的大小不等的稍强回声,其中1个位于右前叶,大小约6.6 mm×4.7 mm,部分边界欠清,形态规整。彩色多普勒血流显像(color Doppler flow imaging,CDFI)示:未见明显血流信号。肝内血管走形正常,门静脉主干内径为14 mm。超声提示肝硬化并门脉高压,肝内多发稍强回声结节。盆腔计算机断层扫描(computed tomography,CT)(图1)示:盆腔双侧可见团块样浑浊密度影,左侧最大截面积为84.7 mm×55.7 mm,右侧最大截面积为35.5 mm×26.5 mm;增强扫描未见异常强化;盆腔未见肿大淋巴结。肝脏CT(2018年3月1日)示:肝硬化伴脾大,门脉高压,肝内强化结节,考虑肝癌。泌尿外科会诊查体:左下腹部可触及肿块,质地较硬,活动度差,触压疼痛;阴茎发育正常,阴囊发育差,两侧阴囊空虚。诊断:盆腔内两侧隐睾,并恶性变可能。

图1 双侧隐睾左侧恶性变患者的盆腔CT
术前准备完毕,于2018年3月6日全身麻醉下行经腹腔镜盆腔双侧隐睾切除术。麻醉成功后首先行膀胱镜检查,可见膀胱左侧壁受盆腔左侧肿物压迫,突入膀胱腔。为避免术中损伤左侧输尿管,先放置左侧输尿管支架管,并留置三腔超滑导尿管。改平卧位,重新消毒铺无菌巾,于脐下缘做12 mm切口,插入气腹针,气腹压为13 mmHg,置入1个10 mm Trocar,右侧下腹部置入5 mm、10 mm Trocar各1个,左侧下腹部置入1个10 mm Trocar,呈扇形分布。首先以超声刀锐性游离左侧隐睾,左侧隐睾包膜完整,约15 mm×10 mm与腹膜粘连,切除部分腹膜,游离精索以Hem-o-lock钳夹、切断;以同样术式切除右侧隐睾。适当扩大切口取出两侧隐睾。
术后2周后切口愈合,患者出院。术后病理示:右侧隐睾大小为47 mm×34 mm×22 mm,表面光滑,包膜完整,切面灰褐色,质软,镜下可见生精小管萎缩,基底膜明显增厚,玻璃样变,间质纤维组织增生;左侧隐睾大小为84 mm×69 mm×54 mm,表面光滑,包膜完整,切面灰褐色,可见一囊腔,直径为13 mm,内含灰黄色清亮液体,部分区域呈骨性,质硬,部分区域呈灰黄色,多彩状,镜下可见精原细胞瘤伴出血坏死,隐睾恶性变(图2)。
患者出院后2周再次入院拔除左侧输尿管支架管,2018年5月14日至2018年6月1日以左侧隐睾位置及腹主动脉旁为中心行调强适形放射治疗,剂量为每次180 cGy,放射治疗期间无特殊不适症状。2018年6月1日检测血清,甲胎蛋白为2.52 ng/ml(正常范围为0~9.00 ng/ml),β-HCG为0.7 m IU/ml(正常范围为0~5.0 m IU/ml)。消化系统彩超(2018年6月10日)示:肝脏内可见大小不等稍强回声,右前叶较大结节大小约6.7 mm×4.8 mm,部分边界欠清晰,形态规整。CDFI示:未见明显血流信号。肝脏CT(2018年6月10日)较术前肝脏CT无变化。肝脏多发结节,临床诊断为肝硬化。盆腔彩超(2018年6月10日)示:未见明显肿物图像及无回声区。
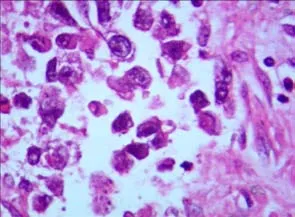
图2 双侧隐睾左侧恶性变患者的病理图片(HE染色,×40)
2 讨论
2.1 隐睾恶性变的原因
目前隐睾发生恶性变的原因尚不清楚,可能与染色体遗传异常、睾丸细胞发育不良、隐睾所处环境的温度高于阴囊有关。睾丸的激素环境可能与恶性变发生有关,隐睾和恶性变的发生也许是同一病因,在双侧隐睾患者中,一侧隐睾发生恶性变时,另一侧隐睾发生恶性变的概率可达15%[1]。隐睾恶性变与位置关系密切,腹内型隐睾占隐睾总数的8%,而其恶性变占隐睾恶性变总数的50%左右。Heikkila等[2]研究报道,一侧出现隐睾时,对侧正常睾丸恶性变的概率增加,这也说明了隐睾恶性变的原因同样也适用于对侧正常的睾丸。
2.2 隐睾恶性变的诊断
隐睾恶性肿瘤的高发年龄为30~40岁,阴囊内睾丸恶性变患者的年龄相似。患者早期无特殊不适症状,男性门诊患者需检查阴囊的发育情况和阴囊是否空虚,并追问病史以及是否有隐睾手术史。隐睾诊断主要依靠体格检查、彩超、CT等。彩超检查显示睾丸癌、畸胎瘤及混合性肿瘤呈混乱不清的回声,而纯精原细胞瘤回声呈中等亮度细小光点,分布均匀。隐睾CT检查示软组织密度影界面清楚,增强扫描不均匀强化,腹股沟层面精索缺如[3]。腹部、盆腔CT检查还可以确诊淋巴结是否转移,准确率可达80%~85%,并可显示淋巴结大小及与周围大血管、脏器的关系,为肿瘤分期、诊疗计划的制订及预后判断提供依据[4]。实验室检查血清甲胎蛋白和HCG能为判断肿瘤类型提供依据。卵黄囊肿瘤和胚胎癌患者中甲胎蛋白升高者占75%~90%,纯精原细胞瘤患者中HCG升高者仅占5%~10%,绒毛膜上皮癌患者的HCG均升高,胚胎癌患者中HCG升高者占40%~60%,精原细胞瘤和绒毛膜上皮癌患者的甲胎蛋白均正常[5]。本例精原细胞瘤患者的甲胎蛋白、HCG均在正常范围内。
2.3 疑似恶性变隐睾的手术治疗
诊断为恶性变的隐睾患者还需接受放疗、化疗等治疗。睾丸肿瘤对多种化疗药物敏感,部分睾丸肿瘤对放疗极为敏感。李晔雄[6]认为,对Ⅰ期睾丸精原细胞瘤进行腹主动脉旁和同侧盆腔淋巴结照射,仍然是标准的治疗手段。本例患者为Ⅰ期精原细胞瘤,仅照射左侧隐睾位置及腹主动脉旁淋巴结,放射治疗效果理想。综上所述,隐睾患者在确诊后应尽快接受手术治疗,2岁前行隐睾下降阴囊内固定术为宜。隐睾下降阴囊内固定术患者应密切随访,对隐睾恶性变的早期诊断和治疗具有重要意义。隐睾恶性变患者手术治疗后应根据肿瘤类型及分期辅以放疗、化疗等治疗手段,提高患者的生存率。

