膀胱原发性恶性黑色素瘤1例报告并文献复习
周杰 朱心燊 范思斯
恶性黑色素瘤是一种高度恶性的黑色素细胞肿瘤,多发生于皮肤,也可见于接近皮肤的黏膜等处。尿路上皮系统原发恶性黑色素瘤极为罕见,其中以尿道恶性黑色素瘤报道最多[1]。查阅相关文献,目前国内报道膀胱原发性恶性黑色素瘤(primary melanoma of the urinary bladder,PMUB)不足20例,国外相关英文文献也仅报道20余例[2]。尽管文献报道PMUB的治疗方法较多,但缺乏统一意见,预后极差。我院2015年1月收治1例PMUB患者,现将其临床资料报告如下,并复习相关文献。
病例报告
患者,女,79岁。因“尿频、尿急、尿痛伴间断肉眼血尿20 d”于2015年1月11日入院。既往健康状况良好。否认家族遗传性疾病史。专科查体无阳性体征。尿常规示红细胞(++),白细胞(++)。血常规、大便常规、肝肾功能检查正常。胸部X线片未见异常。彩超检查:膀胱内实性占位病变,双肾、双侧输尿管、肝胆胰脾、子宫双侧附件未见异常。IVU检查:膀胱下缘充盈缺损。盆腔MRI平扫:膀胱颈部可见一不规则稍长T1稍短T2信号影,信号不均匀,边界欠清,大小约3.1 cm×3.3 cm×2.1 cm;盆腔内未见积液及肿大淋巴结(图1)。膀胱镜检查示膀胱颈部肿块,实体团块状,广基无蒂,呈浸润样,肿块表面溃烂,覆盖血块。组织活检病理报告为膀胱恶性黑色素瘤,免疫组化示HMB-45(+)、Melan-A(+)、Vimentin(+)、Ki-67约30%(+)、S-100(-)、Desmin(-)及CK(-)(图2)。再次询问病史,详细检查全身皮肤、眼、口腔、鼻咽、鼻窦、浅表淋巴结、肛门等部位,行相关影像学检查,排除皮肤、头颈部黏膜、内脏等其他部位黑色素瘤。临床诊断为PMUB。患者拒绝行根治性膀胱切除术。遂于2015年1月28日在腰麻下行经尿道膀胱肿瘤切除术(transurethral resection of bladder tumor,TURBT)。术后病理与活检病理结果一致,肿瘤侵犯肌层,肿瘤边缘黏膜内存在非典型黑色素细胞。术后患者拒绝放化疗。
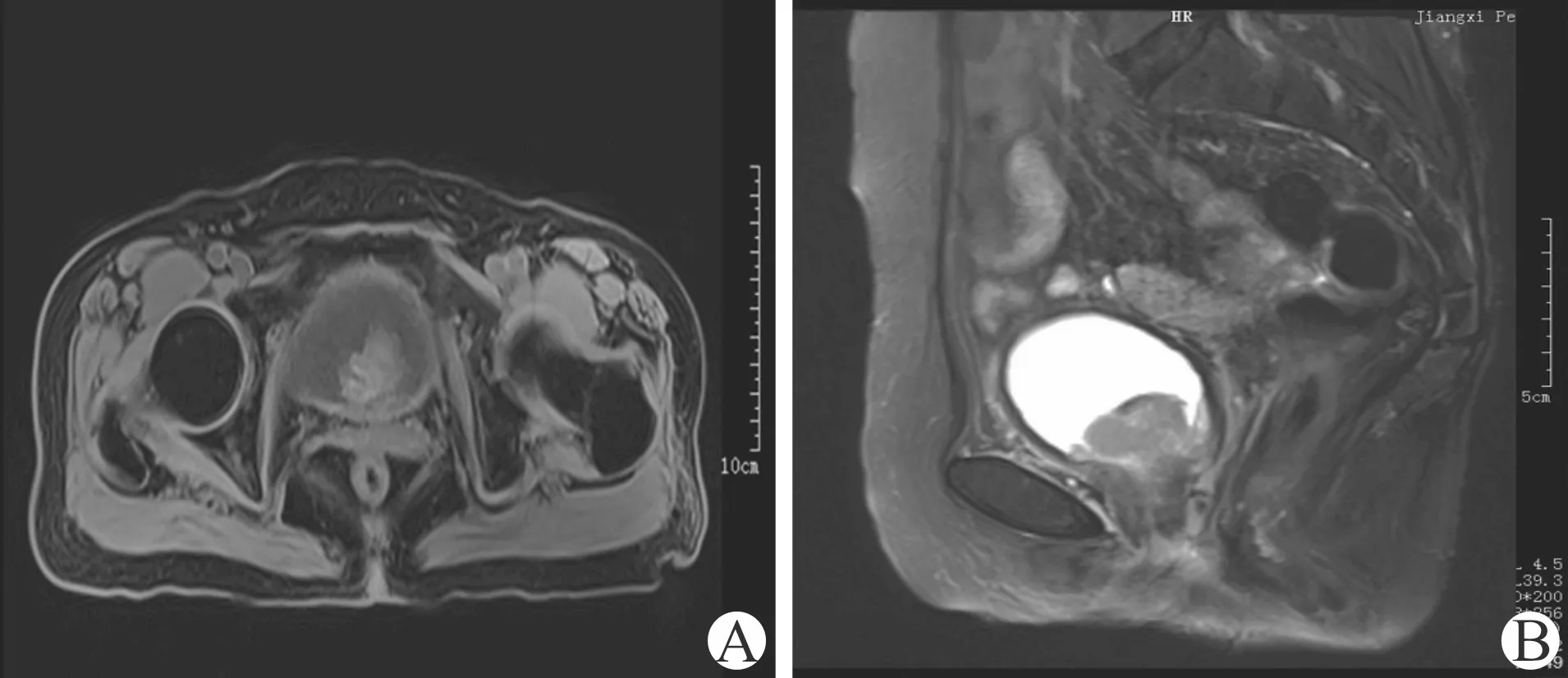
A:横断面T1WI;B:矢状面T2WI图1 第1次TURBT术前盆腔MRI平扫
术后2个月,患者因全程无痛肉眼血尿再次入院。无头痛、头晕,无胸、腰、腹疼痛,无恶心、呕吐,无呕血、黑便。详细查体及行血常规、尿常规、大便常规、肝肾功能、胸部X线、腹部彩超等检查,排除其他部位黑色素瘤。盆腔CT平扫:膀胱未充盈,膀胱壁不均匀增厚,膀胱占位;盆腔内未见肿大淋巴结影(图3)。临床诊断PMUB术后复发。遂于2015年4月24日在腰麻下再次行TURBT术。术中见复发肿瘤病灶位于膀胱颈。术后病理与初次TURBT术后病理一致,诊断为PMUB,免疫组化示HMB-45(+)、Melan-A(+)、S-100(-)及Ki-67约35%(+)。
术后患者转肿瘤科,于2015年5月7日开始接受盆腔放疗,放疗剂量:放疗25次,5周完成,共50 Gy。放疗期间间断联合使用IL-2和干扰素α-1b(IL-2每天一次200万单位静脉输注,连用15 d,休1周后重复;干扰素α-1b隔日皮下注射一次,30 μg/次)。放疗后患者于2015年6月17日出院,出院期间未行特殊诊治。2015年8月5日患者因胸腰背部疼痛半月再次入住我院肿瘤科。全腹部CT平扫:膀胱占位,考虑复发;肝脏多发转移;盆壁多发转移;右肺下叶异常密度影,考虑转移;左肾及输尿管梗阻积水。全身核素骨显像检查提示多发性骨转移。2015年8月17日患者死亡。

A:横断面;B:冠状面图3 第2次TURBT术前盆腔CT平扫
讨 论
虽然恶性黑色素瘤在我国发病率较低,但近年来成倍增长,每年新发病例约2万例。我国的统计资料显示,黏膜恶性黑色素瘤,如直肠、肛门、外阴、眼、口和鼻咽等部位,占所有恶性黑色素瘤的22.6%,是仅次于肢端皮肤恶性黑色素瘤而位居第二的恶性黑色素瘤。黏膜恶性黑色素瘤主要发生在头颈部黏膜(55%),其次为直肠(24%)、生殖道(18%)以及尿道黏膜(3%)[3]。泌尿生殖系统原发性恶性黑色素瘤临床罕见,仅占所有恶性黑色素瘤的0.2%,最常见发生部位为尿道和阴茎,发生于前列腺、肾盂、输尿管及膀胱者少见[4-5]。PMUB患病年龄34~82岁,平均年龄60.6岁,男女患者发病率无差异。其临床表现与膀胱尿路上皮肿瘤相似,血尿和排尿困难为常见首发症状,亦可出现尿频、尿急、尿痛、夜尿增多等下尿路症状[6],其中血尿是病变发展到晚期的症状[4-6]。本例高龄女性PMUB患者,出现肉眼血尿,提示预后不佳。
PMUB的组织学发生目前仍不明确,可能起源于异位或胚胎残留的黑色素细胞、正常尿路上皮内的嗜银细胞或尿路上皮的化生[4]。患者肿瘤边缘黏膜内存在非典型黑色素细胞的病理学特点支持PMUB起源于异位黑色素细胞的假说。该假说认为胚胎时期神经嵴黑色素细胞可异位于膀胱黏膜,并在多因素影响下恶变形成PMUB[7]。亦有报道认为膀胱黑色素沉着症与PMUB密切相关,为瘤前病变,但尚需进一步研究证实[8-9]。
详细的病史询问和仔细的查体(重点为皮肤、头颈部黏膜、浅表淋巴结等)是诊断PMUB的重要手段,影像学及实验室检查是必要的辅助诊断方法,可除外同时伴发的皮肤、内脏或头颈部黏膜等部位恶性黑色素瘤。尿细胞学检查在诊断PMUB方面具有重要价值,如在脱落的肿瘤细胞和巨噬细胞的细胞质内发现黑色素高度提示PMUB的诊断[7,10]。IVU、B超、CT及MRI缺乏特异性表现,可见肿瘤部位膀胱壁增厚、僵硬。膀胱镜检查和活检是诊断PMUB的主要手段。膀胱镜可直接观察到PMUB所在的部位、颜色、大小、数目、形态、有蒂还是广基,初步估计基底部浸润程度等。PMUB即使较少或者甚至缺乏黑色素,肿瘤颜色亦可表现为暗褐色至黑色不等,肿瘤多呈息肉状或蕈伞状,也可为实体团块状或浸润状[9]。肿瘤表面常有出血、坏死及溃疡。PMUB膀胱镜下表现有时需与膀胱黑色素沉着症鉴别。膀胱黑色素沉着症常为扁平斑块状或点状黏膜黑色素沉着,颜色虽为褐色或黑色,但无隆起肿块性病变,据此可以鉴别[11-12]。除表现为典型的膀胱单发黑色肿瘤性病变外[5,7,10,13],PMUB膀胱镜下亦可表现为多发、非黑色肿瘤性病变[6]。本例患者膀胱镜下即缺乏典型表现,需行活检明确诊断。
病理学检查是诊断膀胱恶性黑色素瘤的金标准。PMUB组织切片HE染色后,镜下可见瘤细胞呈巢状,瘤细胞可呈多边形或椭圆形,核大不规则,核仁显著,高核浆比,胞质内可有黑色素颗粒[7]。电镜下,瘤细胞胞质内可见黑色素小体,有助于诊断[14]。恶性黑色素瘤瘤细胞胞质内黑色素颗粒可多少不等,甚至可没有黑色素颗粒,称为无黑色素性黑色素瘤[4],但免疫组化染色HMB-45为阳性可以帮助诊断,HMB-45在诊断恶性黑色素瘤方面比S-100更具特异性。由此可见,确诊需要仔细的组织学观察及必要的免疫组化染色(HMB-45、S-100和Melan-A)。本例患者瘤细胞胞质内可见黑色素颗粒,免疫组化染色HMB-45(+)及Melan-A(+),诊断PMUB明确。
膀胱转移性恶性黑色素瘤较PMUB更为常见[4,6-7],如病理检查证实为膀胱恶性黑色素瘤,则必须鉴别原发性或转移性。PMUB诊断标准如下:①既往无皮肤黑色素瘤病史;②体格检查需除外同时伴发皮肤黑色素瘤;③相应的检查除外同时伴发的其他内脏黑色素瘤;④随访检查无其他原发黑色素瘤,即复发转移病灶与PMUB一致;⑤在肿瘤边缘伴有黏膜内的非典型黑色素细胞[4,7]。肿瘤边缘黏膜内存在非典型黑色素细胞作为诊断标准之一,尚未见报道于膀胱转移性恶性黑色素瘤[15],同时也支持PMUB起源于异位黑色素细胞的假说。本例患者符合以上诊断标准,既往无黑色素瘤病史,两次TURBT术前均行仔细查体及相关影像学检查,无其他部位黑色素瘤证据,两次术后病理结果及特点均一致,最终诊断PMUB。
PMUB的治疗方法较多,如TURBT、膀胱部分切除术、根治性膀胱切除术、化疗、放疗、干扰素-α免疫治疗、靶向治疗等[4,6,13,16]。根治性膀胱切除术推荐作为治疗PMUB的主要方法。肿瘤仅局限于固有层时,TURBT是有效的治疗方法[7]。PMUB恶性度高,易复发和转移,容易转移的部位为肺、脑、骨、肝等,目前尚无有效的治疗手段,一般应采取综合治疗。干扰素-α免疫治疗和放疗可用于不能切除的肿瘤病变治疗[6]。PMUB的化疗目前主要参考皮肤或黏膜恶性黑色素瘤的化疗方案。Dacarbazine(达卡巴嗪)和IL-2推荐用于治疗晚期恶性黑色素瘤,其中达卡巴嗪是晚期恶性黑色素瘤内科治疗的“金标准”,疗效优于其他任何化疗药物,但有效率低,不能明显延长生存期[3]。近年来,晚期恶性黑色素瘤的靶向治疗取得了突破性进展。靶向免疫治疗药物Ipilimumab是近30年来首个被证明能延长晚期恶性黑色素瘤患者生存期的药物,在欧洲已被批准为晚期恶性黑色素瘤(不可切除或转移性)的一线治疗药物[3]。Schindler等[17]首先报道使用Ipilimumab治疗PMUB患者,取得部分反应。
PMUB虽治疗方法较多,但预后仍较差[13]。Sundersingh等[18]对1例PMUB患者行根治性膀胱切除术,术后4个月即出现盆腔复发,术后6个月即死亡。影响PMUB预后的相关因素主要有是否转移、肿瘤大小及肿瘤浸润深度[19]。如能在肿瘤深层浸润之前行根治性膀胱切除术,预后可能得到改善[5,7]。但无论使用何种治疗方法,大部分PMUB患者于诊断后3年内因广泛转移而死亡[4,6-7,20]。Hori等[7]复习文献后得出PMUB平均生存期为(19.2±3.2)个月。本例PMUB患者TURBT术后复发,虽经综合治疗,仍于诊断后7个月死亡。
综上所述,PMUB临床极为罕见,病史及临床表现缺乏特异性,诊断主要依靠详细的病史询问、仔细的查体、相关影像学及实验室检查(含尿细胞学检查)、膀胱镜检查和活检等,如病理免疫组化检查证实为膀胱恶性黑色素瘤,则需鉴别原发性或转移性。PMUB恶性度高,易复发和转移,目前缺乏统一的治疗标准,一般应采取综合治疗,但预后较差,故尚需进一步研究效果确切的治疗方案,免疫治疗及靶向治疗可能有助于改善患者预后。

