腔镜与开放手术治疗低危型甲状腺乳头状癌的疗效比较:附538例报告
丁科,黄江生,汪明明,宫毅,周钧,段伦喜
(中南大学湘雅二医院 普通外科,湖南 长沙 410011)
随着当前人们健康意识的增强,甲状腺癌(thyroid carcinoma)越来越多的被诊断,它是最常见的甲状腺恶性肿瘤,约占全身恶性肿瘤的1%、甲状腺疾病的4%,其中女性多发[1]。甲状腺癌按病理分型可分为分化型(乳头状癌、滤泡状癌)、未分化型与髓样癌,大多数甲状腺癌为分化型,其中有80%为乳头状癌[2-3]。甲状腺癌的治疗方式多样,当前手术治疗是甲状腺癌的首选治疗方式,传统手术方式为开放手术,随着医疗技术的发展,腔镜手术已用于甲状腺肿瘤的治疗。自1996年Gagner[4]首次成功应用腔镜完成甲状旁腺切除术开始,2000年Ohgam等[5]报道经双乳径路的腔镜甲状腺手术,颈部不留疤痕,获得了极佳的美容效果,2000年Micoli等[6-7]将腔镜外科技术开始应用于甲状腺乳头状癌,2001年,仇明等[8]完成了我国第1例完全腔镜甲状腺手术。尽管临床上腔镜已用于甲状腺癌的治疗,但对腔镜用于甲状腺癌的治疗仍存在分歧,Yoo等[9]认为,腔镜手术治疗甲状腺癌在淋巴结清扫上难度大,术野显露困难,不利于术中止血;且操作空间局限,无法彻底清扫颈部淋巴结,不能保证手术效果[10]。当前我国对于甲状腺肿瘤的治疗也作出了统一的标准,尽管如此,由于各个医院的不同、每个医师主观思想以及临床经验的差异,造成了治疗方式上的不同,在一定程度上为患者的治疗带来了极大的不确定性[11]。本研究旨在对比分析腔镜与开放手术治疗低危型甲状腺乳头状癌患者疗效,为低危型甲状腺乳头状癌的治疗方式提供合理的依据。
1 资料与方法
1.1 临床资料
收集中南大学湘雅二医院2010年11月—2015年11月采用开放手术与腔镜手术治疗低危型甲状腺乳头状癌患者553例。纳入标准:⑴彩超为III类及以上有钙化的甲状腺结节,甲状腺核素扫描为冷结节或凉结节;⑵甲状腺乳头状癌为低危型,标准参考2015版ATA指南[12];⑶患者病例资料完整;⑷首次入院接受手术治疗,手术医师相同,所有肿瘤未侵出甲状腺包膜;⑸患者及家属均知情同意。排除标准:⑴肝脏等其它脏器有转移者;⑵有其它恶性肿瘤者;⑶既往有颈部及上胸部手术史;⑷术前既有抽搐、颈部不适及声音嘶哑等症状者;以及合并有妊娠、糖尿病、高血压、冠心病、神经精神症状、血液疾病等合并症者。
553例患者中,251例患者行腔镜手术,302例患者行开放手术。腔镜组有8例患者和开放组有7例患者被排除在外:其中4例患者评估中高危型,3例患者合并有糖尿病,1例患者合并有冠心病,2例患者术前既有声音嘶哑症状,5例患者术后随访丢失。因此,共纳入243例腔镜手术患者和295例开放手术患者,共计538例,年龄19~56岁,中位年龄37岁;男226例,女312例。腔镜组肿瘤大小0.4~2.9 cm,平均(1.7±0.9)cm;开放组肿瘤大小0.6~4.4 cm,平均(1.8±1.3)cm。其中326例行甲状腺全切或近全切,212例行单侧甲状腺全切及峡部切除,所有患者均行患侧中央区淋巴结清扫,均为术中快速病检明确诊断。腔镜组与开放组性别、年龄、切除范围、肿瘤大小一般资料差异均无统计学意义(均P>0.05)(表1)。

表1 腔镜组与开放组患者一般资料比较Table 1 Comparison of general data between patients in laparoscopic group and open surgery group
1.2 方法
1.2.1 腔镜组采用腋窝乳晕径路。患者取平卧位,肩部垫高,头部后仰位,手术者位于患者左侧,扶镜手位于患者右侧,显示屏位于患者头侧上方。于左侧乳头内上象限乳晕边缘及右侧乳头外上象限乳晕边缘注入5 mL左右生理盐水,沿乳晕边缘各作一大小为10 mm弧形手术切口,至深筋膜层,用生理盐水500 mL加1 mg肾上腺素,用长针头在预设胸壁隧道处作皮下注射,后用长Trocar向胸骨上窝做直线隧道,至胸骨上窝汇合,左侧乳晕Trocar进超声刀,右侧乳晕Trocar入镜,后用超声刀分离胸骨上窝处周围组织,再于右侧乳头外上象限乳晕边缘作一大小约5 mm的切口(具体位置以手术者操作方便为准),行长针头皮下注射后在镜下用长Trocar向胸骨上窝做直线隧道,至胸骨上窝,放置抓钳。超声刀在颈阔肌深面游离,上至甲状软骨,两侧至胸锁乳突肌外缘,在颈中线处切开颈白线,游离舌骨下肌群及甲状腺外侧被膜,真假被膜间游离腺叶,在甲状腺下极气管食管沟找到喉返神经,并向上显露至喉角处。在保护喉返神经及避开甲状旁腺情况下将腺体切除。清扫甲状腺、气管周围、和喉返神经周围淋巴结,将切除组织放入标本袋中,由左侧Trocar孔取出送检,标本较大时可以适当延长皮肤切口。冲洗创面、止血,镜下间断缝合颈白线,甲状腺窝放置引流管于右侧乳头外上象限边缘切口引出。
1.2.2 开放组患者取仰卧位,将颈部垫高使头后仰,气管插管全麻;在患者胸骨切记上方1 cm左右做一横行切口约6 cm,切断颈阔肌,颈白线切开,将胸骨舌骨肌及胸骨甲状肌拉开,显露甲状腺及峡部,在甲状腺真假被膜之间钝性游离,钳夹切断甲状腺中静脉,继续游离甲状腺背面的疏松结缔组织,钝性游离上极无血管区,钳夹切断上极动静脉,注意结扎时紧贴腺体勿伤及喉上神经,游离下极时需显露喉返神经,结扎切断下极血管时应紧贴腺体,同时还应保留供给甲状旁腺的血管。由于甲状旁腺位置并不固定,术中务必小心保留,此时,腺体仅剩气管峡部周围少量相连,小心分离喉返神经入喉处,将甲状腺完全切除,清扫周围淋巴结。术后间断缝合胸骨舌骨肌及胸骨甲状肌,间断缝合颈阔肌,皮内缝合皮肤。
1.3 观察指标
将腔镜组与开放组手术时间、术中出血量、术后总引流量、中央区淋巴结清扫数目、拔管时间、住院时间、术后疼痛评分、术后出血、颈部不适、声音嘶哑、皮下血肿、饮水呛咳、低钙抽搐、伤口感染、美容效果指标,以及术后3年生存率及复发率进行比较。
1.4 统计学处理
采用SPSS 21.0软件进行统计学分析,计量资料采用t检验,计数资料采用校正χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 主要临床指标比较
腔镜组与开放组分在手术时间、术中出血量、术后引流量、中央区淋巴结清扫数目、拔管时间、住院时间方面差异均无统计学意义(均P>0.05)(表2);按手术切除范围(单侧腺叶切除+峡部切除、甲状腺全切或近全切)分层分析以上指标,结果同样显示差异均无统计学意义(均P>0.05)(表3)。
表2 两组主要临床指标总体比较(±s)Table 2 Overall comparison of the main clinical variables between the two groups(±s)

表2 两组主要临床指标总体比较(±s)Table 2 Overall comparison of the main clinical variables between the two groups(±s)
指标 腔镜组(n=243)开放组(n=295) t P手术时间(min) 82.1±6.781.1±8.51.4770.140术中出血量(mL) 21.4±6.522.6±8.61.8500.065术后总引流量(mL) 79.9±13.381.8±14.71.5140.131中央区淋巴结清扫数(枚) 5.3±1.65.4±1.40.9490.343拔管时间(d) 2.5±0.62.6±0.91.8950.059住院时间(d) 5.9±1.25.9±1.21.3000.194
表3 两组主要临床指标按切除范围分层比较(±s)Table 3 Comparison of the clinical variables between the two groups strati fied by the resection scope(±s)
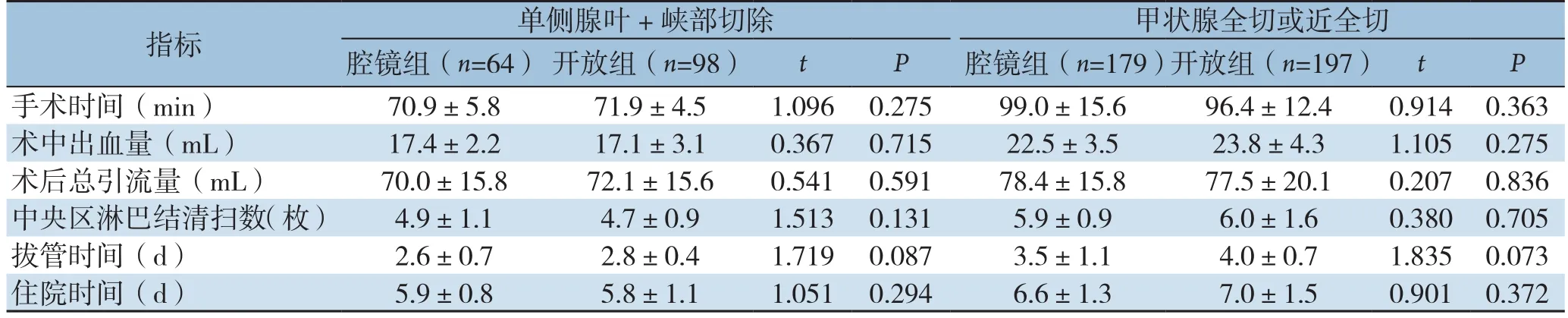
表3 两组主要临床指标按切除范围分层比较(±s)Table 3 Comparison of the clinical variables between the two groups strati fied by the resection scope(±s)
指标 单侧腺叶+峡部切除 甲状腺全切或近全切腔镜组(n=64)开放组(n=98) t P 腔镜组(n=179)开放组(n=197) t P手术时间(min) 70.9±5.871.9±4.51.0960.27599.0±15.696.4±12.40.9140.363术中出血量(mL) 17.4±2.217.1±3.10.3670.71522.5±3.523.8±4.31.1050.275术后总引流量(mL) 70.0±15.872.1±15.60.5410.59178.4±15.877.5±20.10.2070.836中央区淋巴结清扫数(枚) 4.9±1.14.7±0.91.5130.1315.9±0.96.0±1.60.3800.705拔管时间(d) 2.6±0.72.8±0.41.7190.0873.5±1.14.0±0.71.8350.073住院时间(d) 5.9±0.85.8±1.11.0510.2946.6±1.37.0±1.50.9010.372
2.2 术后疼痛评分比较
根据视觉模拟评分法(visual analog scale,VAS)分别对患者术后第1、2、3天进行疼痛评分,其中0分为患者无疼痛感;0~3分为患者有轻度疼痛感;4~6分为患者有较强疼痛感;7~10分为患者有剧烈疼痛感,无法仍受疼痛。结果显示,两组术后第1、2、3天疼痛评分差异均无统计学意义(均P>0.05)(表4)。
2.3 术后并发症比较
腔镜组与开放组患者在术后出血、声音嘶哑、皮下血肿、饮水呛咳、低钙抽搐、伤口感染的发生率差异均无统计学意义(均P>0.05),腔镜组颈部不适感的发生率明显低于对照组(P<0.05)(表5)。

表4 两组术后疼痛评分比较[n(%)]Table 4 Comparison of postoperative pain scores between the two groups[n(%)]

表5 两组术后并发症比较[n(%)]Table 5 Comparison of postoperative complications between the two groups[n(%)]
2.4 美容效果比较
采用美容效果评分(numerical score system,NSS)评价患者对手术切口修复的满意程度,以数字0~10表示患者对美容效果的满意程度,分值越高表示满意度越高。比较腔镜组与开放组进行术后NSS评分,结果显示,腔镜组各等级的NSS评分均明显优于开放组(均P<0.05)(表6)。
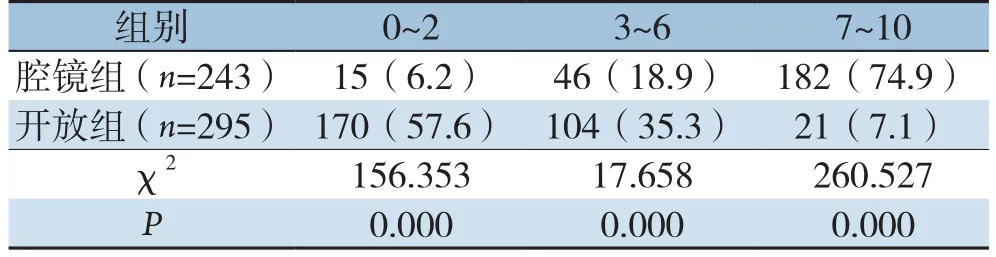
表6 术后美容效果NSS评分比较Table 6 Comparison of postoperative cosmetic NSS scores
2.5 术后3年生存率及复发率比较
将腔镜组与开放组患者术后3年生存率及复发率(经病理明确诊断)进行比较,两组患者术后3年生存率均为100%,腔镜组与开放组术后3年复发率分别为0.82%、1.02%,组间差异无统计学意义(P>0.05)。
3 讨 论
随着社会的进步,人们对于手术后伤口外观的要求越来越高,传统甲状腺开放手术虽能达到治疗的目的,但会出现手术切口大、术后恢复时间长、皮神经被切断、颈部疤痕明显等情况,会对其造成身心的负担,尤其是对于女性患者[13-14]。在保证治疗效果及安全的前提下,患者对减小和隐蔽颈部疤痕的需求日益增加[15-17]。近年来,随着腔镜技术的不断发展及甲状腺手术技巧的不断完善,腔镜技术在甲状腺手术的应用中愈发广泛[18-21],应用腔镜进行甲状腺手术,可以使术中手术视野更加清楚,更好的避免对周围神经血管的损伤,且由于腔镜的放大作用,能及时发现甲状腺切除后的微小渗血,进行术后的及时止血[22]。腔镜手术主要的入路方式有胸乳入路、颈部入路、腋窝入路3种[22],当下最常用的是胸乳入路方式,也是本研究中腔镜组所采取的入路方式。采用胸乳入路方式,相对传统于开放手术,在提供更好的手术操作空间的前提下,手术切口隐匿,颈部无需做手术切口,手术疤痕较小,术后美容度明显提高,成为越来越多患者手术方式的第一选择[24]。由于人体颈部活动度较大,解剖空间有限,传统开放手术行颈部手术切口,会造成患者术后疼痛度较高,腔镜手术利用CO2建立气道环境,使皮肤与皮下组织致密贴合,大大改善了术后疼痛[25],大大降低了开放手术所带来的术后颈部不适感[26]。对于胸乳入路甲状腺腔镜手术而言,建立皮下操作腔隙是手术成功的关键,行双乳切口后,使用分离棒建立手术隧道,同时还能对皮肤进行观察,根据实际状况进行调整,确保分离层面的正确。建立手术隧道后,充分分离甲状腺,利用超声刀的热效应及超声震荡等功能,有效使蛋白质变性,减少了出血及皮下瘀斑的形成[14]。尽管腔镜手术有着巨大优势,但也有不足之处,由于腔镜手术需建立腔镜通道以及对皮下组织进行分离,易形成皮下积液及皮下淤斑,另外由于腔镜手术需用CO2维持手术环境,可能会产生皮下气肿或纵隔气肿。除此之外开展腔镜甲状腺手术的手术时间相对较长,对手术者要求较高。
国内外大量研究[27-29]资料表明,腔镜甲状腺手术是安全可行的,能达到和开放手术同样的治疗效果。Kim等[30]对302例甲状腺乳头状癌患者进行腔镜与开放手术对比研究,发现腔镜与开放手术在淋巴结清扫数目上无明显差别。Im等[31]对46例微小乳头状癌患者进行腔镜与开放甲状腺全切术,通过对比残余甲状腺摄碘率和术后Tg水平,发现没有明显差别,认为腔镜与开放手术行甲状腺全切的彻底性是相近的。Miccoli等[32]认为早期甲状腺乳头状癌,术前未发现有明确包膜外浸润,无局部淋巴结转移者,可行腔镜手术。李志宇等[33]曾将胸乳入路完全腔镜下甲状腺癌根治术应用于85例甲状腺癌微小乳头状癌患者的治疗,取得不错的治疗效果。祝玉祥等[34]曾对75例早期分化型甲状腺癌患者进行全腔镜与开放手术对比研究,最后得出结论,腔镜治疗早期分化型甲状腺癌是安全可行的,具有美容效果。张雨[35]曾对97例分化型甲状腺癌患者进行全腔镜(胸乳入路方式)与传统开放手术治疗对比研究,研究发现,全腔镜手术治疗分化型甲状腺癌可以达到与开放手术同等安全性;且在治疗效果方面,全腔镜手术组出血少、疼痛轻、恢复快、术后美容满意度高,手术并发症较开放组没有增加,是完全可行的手术方案,值得推广应用。
本研究对538例低危型甲状腺乳头状癌患者进行腔镜与开放手术治疗对比研究,其中腔镜组243例,开放组295例。腔镜组与开放组一般资料比较无统计学差异;在手术时间、术中出血量、术后引流量、中央区淋巴结清扫数目、拔管时间、住院时间方面,在术后出血、声音嘶哑、皮下血肿、饮水呛咳、低钙抽搐、伤口感染方面,患者术后第1、2、3天疼痛评分以及后3年存活率及复发率方面均无统计学差异。术后颈部不适发生率,腔镜组低于开放组。术后美容效果评分进行比较,腔镜组美容效果满意度明显高于开放组。
由于甲状腺乳头状癌手术治疗效果好,对患者术后生存率及复发率的研究需要长时间的跟踪随访,而本研究随访随时较短,仅仅进行术后随访时间有限,且缺乏多中心研究资料。除此之外,术后复查以彩超为主,彩超对于炎性结节、转移淋巴结缺乏有效鉴别,遂在两种手术术式的生存率及复发率比较上缺乏强有力的研究证据,还需进一步的研究随访。
综上所述,腔镜治疗低危型甲状腺乳头状癌不仅能达到开放手术的治疗效果,而且安全可靠,术后在能减少颈部不适感的发生,且在美观上更能符合患者的需求,所以对于低危型甲状腺乳头状癌患者腔镜手术可以作为首选方案。

