微创置管引流术治疗高血压脑出血疗效分析
任宏远,黄小军,侯军华
(西安市北方医院神经外科,西安 710043)
高血压脑出血(hypertensive cerebral hemo-rrhage,HICH)是神经内外科常见的一种急症,发病多数与患者血压长期增高有关[1],脑内动脉、静脉或毛细血管在长期高血压下可破裂并造成脑实质出血,其起病急、发展快、致死率和致残率高[2]。目前临床治疗HICH的主要方式为外科手术,但传统开颅血肿清除术创伤大、出血多,不利于患者预后。随着微创技术发展,微创置管引流术已开始用于HICH患者,其创伤小、恢复快,治疗效果更好[3]。同时HICH患者体内细胞因子水平也会发生变化,其中神经元特异性烯醇化酶(neuron-specific enolase,NSE)是神经元和神经内分泌细胞特有的一种酸性蛋白酶,可溶性蛋白-100β(soluble protein 100-β,S-100β)则在细胞增生、分化、基因表达、细胞凋亡中发挥作用,二者生理状态下水平较低,脑损伤后水平明显升高,分析二者可反映患者病情变化[4]。为此本研究对微创置管引流术和显微手术清除术治疗效果及细胞因子水平变化进行了分析,以期为临床医师选择提供依据。
1 对象与方法
1.1 研究对象
回顾性分析2016年2月至2017年8月西安市北方医院神经外科HICH患者102例,其中接受微创置管引流术治疗患者34例(研究组),显微手术清除术患者68例(对照组)。纳入标准:(1)诊断符合全国第四届脑血管病学术会议的诊断要点以及1999年世界卫生组织和国际高血压学会高血压诊断标准;(2)均在发病后48 h内治疗;(3)年龄≥60岁;(4)患者及家属知情同意并签署同意书。排除标准:(1)合并有血液系统疾病、慢性阻塞性肺疾病、内分泌疾病;(2)伴有延髓、脑桥或中脑出血,或血肿压迫引起脑干功能障碍;(3)伴有颅内动脉瘤或动静脉血管瘘引起的血肿;(4)脑瘤性卒中引起的血肿;(5)长期服用阿司匹林、华法林等药物;(6)合并严重肝肾功能障碍、恶性肿瘤等疾病。
1.2 方法
对照组患者采用传统显微手术清除术。具体方法:患者全身麻醉后常规消毒铺巾,根据患者脑出血位置选择合适的皮肤切口,作直切口或马蹄型切口后颅骨钻钻孔,以咬骨钳咬成直径约3 cm的小骨窗,随后呈“十”字形剪开硬膜。用脑穿针于颞叶皮质无血管区穿刺抽出少量液化血肿减压,再在显微镜下经过侧裂或颞叶脑沟皮质无血管区皮层造瘘,切开皮层3~4 cm,进入血肿腔,自动牵开器固定,撑开皮层,显微镜下用吸引器吸出血凝块,反复生理盐水冲洗血肿腔,血肿腔底部及四壁贴敷速即纱止血纱布,血肿清除彻底,脑组织塌陷,止血彻底,血肿腔一般不留置引流管。
研究组患者采用微创置管引流术治疗。具体方法为术前检查确定血肿中心位置,计算颅骨内板至血肿腔中心的距离,即血肿引流管需进入颅内的深度。以血肿中心穿刺点为中心作手术切口,长约3 cm,双极电凝止血后颅骨钻钻孔,呈“十”字形切开硬膜,在颅脑穿刺定位导向仪器指引下使用F12脑室引流管穿刺到患者血肿中心,缓慢抽吸血肿,总量控制在15%~30%即可,术中可以注入2万U尿激酶后闭管,连续封闭引流袋进行持续引流,每隔2 h开放,每隔12 h复查头颅CT。
1.3 观察指标
观察2组患者手术时间、术中出血量及术后血肿清除率。血肿清除率=(术前血肿体积-术后血肿体积)/术前血肿体积×100%。采用日常生活能力(Activity of Daily Living,ADL)量表评估患者术后3个月时的日常生活能力,该量表对进食、洗澡、修饰、洗漱、穿衣、大小便控制、用厕、床椅转移、平地行走和上下楼梯进行评估,总计100分,共分为5级。Ⅰ级为患者完全恢复日常生活能力(100分),Ⅱ级为患者部分恢复独立生活能力(61~99分),Ⅲ级为患者需要帮助,扶拐行走(40~60分),Ⅳ级为患者卧床,可保持意识(20~39分),Ⅴ级为植物生存状态(<20分)。Ⅰ~Ⅲ级为恢复良好[5]。格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)按照睁眼、语言反应、肢体运动对患者昏迷程度进行评估,>14分属于正常,<7分为昏迷。抽取患者空腹静脉血5 ml,以2 000转/min离心30 min后分离血清,采用酶联免疫吸附法测定患者NSE、S-100β水平变化,试剂由南京建成生物制品有限公司提供,按照试剂盒说明书操作。
1.4 统计学处理
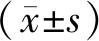
2 结 果
2.1 2组患者基线资料比较
2组患者基线资料比较差异无统计学意义(P>0.05;表1),具有可比性。
2.2 2组患者术中指标比较
研究组手术时间和术中出血量明显低于对照组,血肿清除率明显高于对照组,差异具有统计学意义(P<0.001;表2)。

表1 2组患者基线资料比较Table 1 Comparison of baseline data between two groups
GCS:Glasgow Coma Scale.

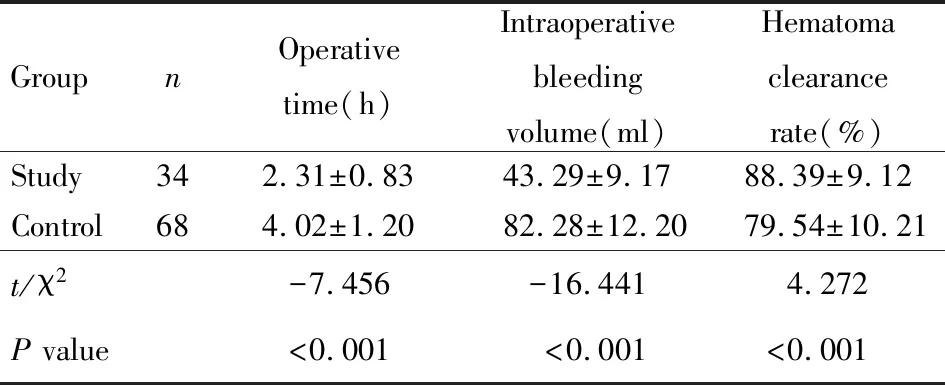
Group nOperative time(h)Intraoperative bleeding volume(ml)Hematoma clearance rate(%)Study342.31±0.8343.29±9.1788.39±9.12Control684.02±1.2082.28±12.2079.54±10.21t/χ2-7.456-16.4414.272P value<0.001<0.001<0.001
2.3 2组患者手术前后NSE及S-100β蛋白水平比较
2组患者手术前NSE、S-100β蛋白水平差异无统计学意义(P>0.05);2组患者手术后NSE和S-100β蛋白水平较手术前升高,差异有统计学意义(P<0.05);研究组和对照组手术后NSE和S-100β蛋白水平差异无统计学意义(P>0.05;表3)。
2.4 2组患者术后并发症比较
研究组术后肺部感染患者3例,尿道感染2例,死亡1例,并发症发生率为14.65%(6/34);对照组术后肺部感染患者5例,尿道感染4例,脑积水1例,死亡2例,并发症发生率为17.65%(12/68),2组差异无统计学意义(P>0.05)。
2.5 2组患者预后疗效比较
术后3个月,研究组失访1例,对照组失访2例。研究组ADL恢复良好率为90.91%(30/33),对照组ADL恢复良好率为72.73%(48/66),2组差异有统计学意义(P=0.037)。具体恢复情况见表4。
3 讨 论
HICH的发病率极高,占所有急性脑血管疾病的20%~30%,且起病急、发展快,约40%患者发病30 d内死亡,仅20%患者发病6个月后可生活自理[6,7]。HICH患者的主要临床表现为血肿周围脑水肿、血肿周围代谢异常以及脑组织血肿大,而血肿对周围组织造成占位性损害,其渗出的血液成分也会造成毒性损害,继而导致神经性损害等,若不及时抢救,一旦发生脑疝则会意识障碍,甚至危及生命[8,9]。因此,如何快速清除血肿并降低颅内压对提高患者生存率和预后意义重大[10,11]。开颅手术清除血肿是常用术式,其可在显微镜直视下彻底切除血肿,并通过去骨瓣充分减压,但手术创伤较大,出血量较多,致死率较高,术后并发症也较多[12]。HICH患者高发年龄段为50~70岁,此年龄段患者身体机能严重下降,免疫力也低,开颅手术严重影响患者恢复和预后效果,因此该术式的应用率逐步降低,这也是本研究选用微创术式治疗HICH的根本原因[13]。微创血肿置管引流术则主要通过单一小骨孔插入带针芯的引流管直至血肿区域,缓慢抽出血肿,手术操作简单、创伤小、出血少,患者术后恢复效果也较好[14]。
本研究对我院HICH患者分别行微创血肿置管引流术和显微手术血肿清除术的手术时间、术中出血量、术后血肿清除率及术后3个月ADL进行了比较。结果表明研究组手术时间和术中出血量明显少于对照组,且差异有统计学意义,提示微创血肿置管引流术操作更简单,其只需作小骨孔即可对深部脑内血肿进行彻底清除,且对脑组织创伤较小,出血也明显较少,并能大幅缩短手术时间,治疗效果更好。同时研究组血肿清除率可达(88.39±9.12)%,明显高于对照组的(79.54±10.21)%,提示微创血肿置管引流术的血肿清除效率更高,血肿清除更彻底。国内研究表明,微创血肿置管引流术在降低患者手术时间、减少术中出血量、清除血肿方面优于显微手术血肿清除术[15],与本研究结果近似。

表3 2组患者手术前后NSE及S-100β蛋白水平比较Table 3 Comparison of level of NSE and S-100β protein before and after operation between two groups (ng/L,
NSE:neuron-specific enolase;S-100β:soluble protein 100-β.Compared with before operation,*P<0.05.

表4 2组患者术后3个月疗效比较Table 4 Comparison of curative effect three months after operation between two groups [n(%)]
ADL:Activity of Daily Living.
2组患者手术后NSE和S-100β蛋白水平较手术前均升高,但手术后组间NSE和S-100β蛋白水平差异无统计学意义,说明2种手术对患者体内细胞因子会产生影响,但效果相当。研究组术后并发症发生率14.65%,对照组术后并发症发生率17.65%,差异无统计学意义,提示微创血肿置管引流术的并发症也较少,安全性较好。进一步随访发现,研究组恢复良好率为90.91%,明显优于对照组,提示微创血肿置管引流术治疗效果更好。微创血肿置管引流术效果虽然好,但其对医师操作水平要求较高,因为该手术不能在直视下进行手术,需手动穿刺定位,有一定的盲目性,因此对微创血肿置管引流术与其他治疗方式的效果比较仍需深入研究。综上所述,微创血肿置管引流术治疗HICH疗效好,具有微创、快速、出血少等优点,值得推广使用。

