Masquelet诱导膜技术治疗大段骨缺损的疗效观察
吴 岳 仇继任 陆茂德 李福萍
(广西钦州市第二人民医院骨科,钦州市 535000,电子邮箱:jzyue305@aliyun.com)
随着社会的快速发展,由外伤导致的四肢大段骨缺损病例逐年增多,≥6 cm大段骨缺损的治疗是骨科医师面临的难题[1]。Masquelet诱导膜技术治疗外伤性大段骨缺损在临床上有明显优势,易于被患者及医师接受,但该疗法需要分期手术,并且运用不当会导致患者残疾。本研究于2013年6月至2017年6月采用Masquelet诱导膜技术治疗大段骨缺损26例,取得较好疗效,现报告如下。
1 资料与方法
1.1 临床资料 选择2013年6月至2017年6月我院收治的26例大段骨缺损患者,男18例,女8例,年龄18~65岁,平均33.5岁;致伤原因:车祸伤20例,高处坠落伤6例;骨缺损部位:股骨干19例,胫骨干5例,肱骨干2例;骨干缺损长度6~11 cm,平均8.5 cm。均为受伤后急诊入院,均无合并颅脑等其他部位损伤,损伤至手术时间为6~8 h。
1.2 方法 所有患者均采用Masquelet诱导膜技术治疗。第一阶段:患者急诊入院后,完善术前相关检查,6~8 h内送手术室行急诊手术治疗。术中彻底清创伤口,去除严重挫伤及污染较严重组织,骨缺损区用骨水泥塑形后填充,以刺激形成诱导膜。用外固定支架跨越骨缺损区临时固定骨折两端。术区放置引流管充分引流积血、积液,然后按组织解剖结构逐层缝合伤口。伤口污染较严重或不能Ⅰ期缝合者,于术中安装负压封闭引流(vacuum sealing drainage,VSD)装置,避免创面外露。第二阶段:在第一阶段术后6周,观察伤口软组织愈合良好,体温正常,复查血常规、血清C反应蛋白水平、血沉、降钙素原指标正常后进行第二阶段手术。先拆除外固定支架,切开皮肤,逐层暴露至骨缺损处诱导膜组织,于诱导膜上纵向做一小切口,完整去除骨水泥,清理骨折端肉芽组织,打磨骨折端至渗血,然后用电钻及克氏针打通远、近骨折端封闭髓腔,使骨髓腔与诱导膜囊腔相通,用内固定物牢固固定两骨折端,同时在膜腔内植骨填充骨缺损区,修补缝合诱导膜。于术区放置引流管,以充分引流积血、积液,最后逐层缝合伤口至皮肤组织(图1~5)。术后1周内拍摄X线片评估骨折愈合情况,后每个月复查,直至骨折临床愈合。
1.3 随访 术后随访观察患者植骨愈合情况,复查X线片,如发现骨折愈合不良、植入骨吸收等,则再次手术治疗,骨折未愈合前禁止患肢负重或持重物。
2 结 果
26例患者均顺利完成手术治疗,并获得6~22个月随访。术后出现伤口皮肤软组织坏死3例,出现窦道2例,均经相应处理后愈合。骨缺损临床愈合时间为2~14个月。术后6个月有3例患者出现植入骨吸收,再次植骨后骨折愈合。末次随访时采用Johner-Wruhs评分标准[2]评价疗效:优17例,良7例,可2例,优良率为92.3%。26例患者患肢愈合后均可负重行走或持重物,无疼痛和畸形出现。
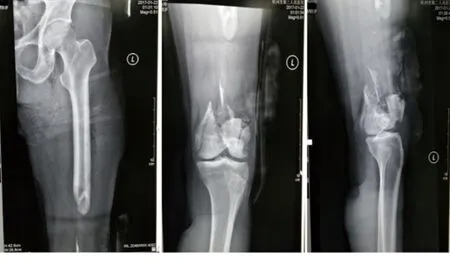
图1 股骨干缺损术前X线片
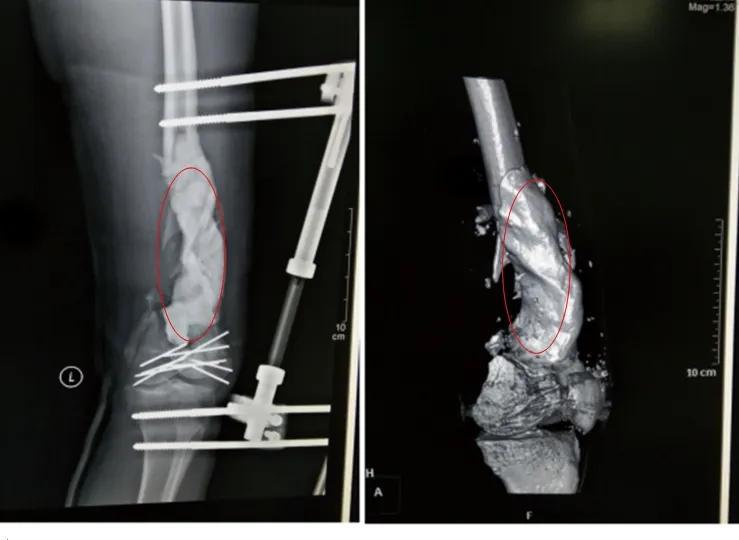
图2 第一阶段术后1周复查X线片(注:红圈内为骨水泥)
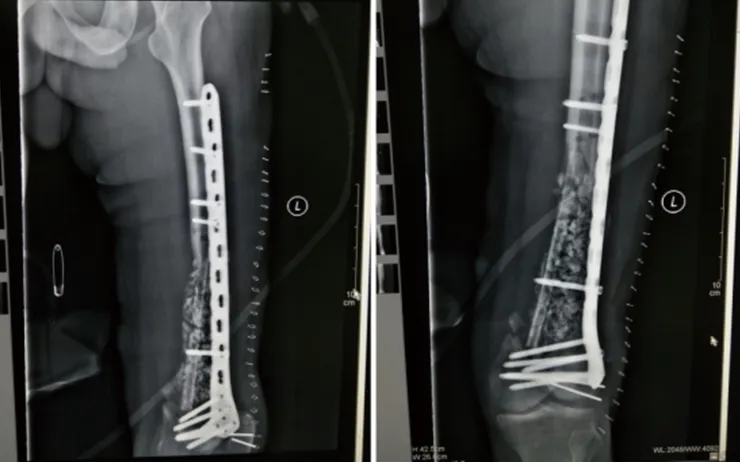
图3 第二阶段术后1周复查X线片(注:内可见植入自体腓骨)
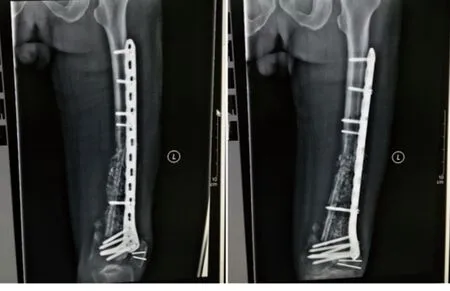
图4 第二阶段术后1个月复查X线片
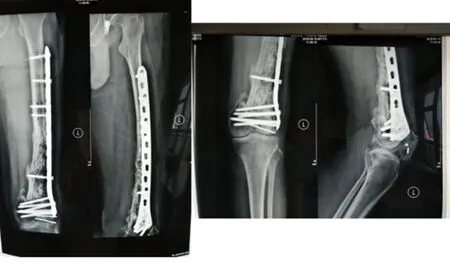
图5 第二阶段术后14个月复查X线片
3 讨 论
高能量创伤常常会引起较大节段的骨缺损,治疗较为棘手。目前治疗大节段骨缺损的方法有Masquelet诱导膜技术、Ilizarov骨搬运技术和带血管蒂骨移植术等[3]。Ilizarov骨搬运技术的优点是穿针固定、手术操作微创、骨缺损区无需植骨等,但有外固定架固定时间长、断端不愈合、软组织嵌顿、对位不良、钉道感染、关节僵硬、神经血管损伤、骨延长区骨组织生长慢、患者依从性低等缺点[4-7]。带血管蒂骨移植一直被认为是最佳的骨移植物,成骨效果最佳,是衡量其他骨替代物材料的金标准[8]。但要求术者具有高水平的显微外科技术,且易发生供区部位骨缺损、疼痛等并发症[9-10]。Masquelet于1986年首次提出“诱导膜”治疗大范围骨缺损的理念,该技术经不断改进,成功治疗多例大段骨缺损患者[11]。李林等[12]报道应用Masquelet诱导膜技术治疗胫骨干大段骨缺损取得满意疗效。Masquelet诱导膜技术具有以下优点:(1)一期手术时在原骨缺损部位填入骨水泥,可减少软组织死腔,预防软组织感染,为后期预留植骨空间。(2)在骨水泥的刺激下可在骨缺损区域形成诱导膜,诱导膜含有多种促成骨生长因子,利于植入的松质骨成活。(3)第二阶段手术的内固定物留置在体内,患者易于接受。但临床观察发现该技术存在诱导膜形成不完整的缺点,易造成骨折愈合不良[13]。
应用Masquelet诱导膜技术治疗外伤性大段骨缺损患者,第一阶段手术是彻底清创,减少创面外露,用骨水泥填充骨缺损区,以刺激形成诱导膜,使用外固定支架固定患肢预防骨折移位,预防软组织二次损伤。第二阶段手术是固定、植骨。手术应尽量保护诱导膜的完整,利于植骨生长。第二阶段手术内固定物的选择笔者认为应根据骨折的类型决定,只要达到坚强内固定,能使患者早期下地活动即可。植骨选择长段自体腓骨加颗粒状骨联合移植。本组26例患者入院后经彻底清创,消灭开放性创面,这对促进伤口愈合,诱导膜形成至关重要。对软组织缺损未能一期修复的患者,则于术中安装VSD装置,密封创面,促进其愈合。第二阶段手术时取出骨水泥并植骨,手术时小切口切开诱导膜,尽量保留诱导膜完整,使骨祖细胞、血管内皮生长因子、骨形态发生蛋白2、转化生长因子β1等相关因子得以富集保留。血管内皮生长因子可使内皮细胞、肌内皮祖细胞向骨缺损周围软组织聚集,促新生血管生长,改善骨缺损病灶血供,促进骨折愈合[14-17]。有研究表明,血清血管内皮生长因子浓度与新生血管密度之间呈正相关,在骨水泥旷置后骨形态发生蛋白2和血管内皮生长因子表达逐渐升高,两者协同促进骨髓间充质干细胞分化,促进骨形成[18-20]。另外,诱导膜的成纤维细胞中还存在核心结合因子,其可以促进骨髓间充质干细胞向成骨细胞分化[21]。诱导膜与骨膜具有相似的细胞组成和分子特征,可以促进骨髓间充质干细胞向成骨细胞分化,促进骨再生。
应用Masquelet诱导膜技术需注意以下几个问题:(1)彻底清创,彻底清理伤口内异物及无活性软组织,骨折端污染严重者需打磨清理,伤口污染较严重或创面不能闭合者,需安装VSD装置密闭伤口。(2)术后密切观察伤口情况,若出现感染、坏死,应及时处理,促进伤口愈合。(3)放置骨水泥时应根据骨的生理弧度塑形,使诱导膜形成更符合解剖学形态;骨水泥应包裹骨折断端,避免留下间隙,诱导膜形成不完整,影响骨折愈合。(4)第一阶段手术时使用外固定支架固定,避免骨折端反复移动,影响诱导膜形成质量。第二阶段手术内固定时,根据骨折类型选用髓内钉或锁定板内固定。(5)植骨材料选择自体髂骨、腓骨、人工骨材料,不应拘泥颗粒状植骨,应根据骨折类型可截取长段腓骨移植,增加骨折端稳定性,促进骨折愈合,降低致残率。

