高频超声对小儿先天性十二指肠梗阻性疾病的诊断价值
霍亚玲,刘 杨,王 丹,郑 彬,胡勇军
(郑州大学附属儿童医院 河南省儿童医院 郑州儿童医院,河南 郑州 450000)
先天性十二指肠梗阻性疾病包括先天性肠旋转不良、先天性十二指肠膜式狭窄或闭锁、环状胰腺等,为新生儿及婴幼儿常见的急腹症[1-2]。先天性十二指肠梗阻性疾病的临床表现多样,常因顽固性呕吐就诊,如不能及时治疗,轻者表现为体质量不增、营养不良,重者肠道可因坏死、穿孔造成腹膜炎,甚至死亡。高频超声联合胃肠充盈法可连续动态观察胃及十二指肠梗阻部位及形态,在先天性十二指肠梗阻性疾病术前诊断中起着重要的作用。本文通过对80 例先天性十二指肠梗阻性疾病患儿的临床资料进行回顾性分析,探讨高频超声联合胃肠充盈法对其的诊断价值。
1 资料与方法
1.1 一般资料
收集2015 年1 月—2018 年10 月经手术确诊的80 例先天性十二指肠梗阻性疾病患儿的资料,男46 例,女34 例,年龄2 d~4 岁,其中新生儿68 例。22 例因产检超声提示“双泡征”或“羊水多”出生后就诊,46 例出生后呕吐胆汁性内容物,部分伴有血便,12 例患儿临床症状不明显。
1.2 仪器和方法
胃肠减压后经胃管注入适量生理盐水,应用Philips i-U22 超声诊断仪,探头频率8~14 MHz。自贲门处开始连续动态扫查胃、幽门、小肠、胰腺、肠系膜上动脉(SMA)及肠系膜上静脉(SMV),侧重观察胃、十二指肠形态及与周围组织的关系,定位梗阻点位置,结合声像图特点做出定性诊断。患儿同时行消化道造影检查,嘱患儿口服或经胃管注入20~80 mL碘佛醇稀释液,观察顺序同超声检查。检查完毕1 月内查阅患儿病例,记录术后诊断结果。
1.3 统计学方法
应用SPSS 20.0 软件进行统计学分析,计数资料以率(%)表示,比较采用χ2检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 手术结果
本研究80 例中,手术确诊肠旋转不良32 例,其中合并中肠扭转26 例、肠重复畸形3 例、美克尔憩室2 例,术中并发肠穿孔4 例,术后继发肠缺血性坏死2 例;十二指肠膜式狭窄或闭锁26 例(膜式狭窄17 例、闭锁9 例),其中合并肠旋转不良4 例、肠系膜囊肿1 例,术中并发肠穿孔2 例;环状胰腺22 例,其中合并肠旋转不良4 例、美克尔憩室2 例、全结肠型巨结肠1 例、胆道闭锁1 例。
2.2 超声检查的定位及定性诊断
①定位诊断:经手术证实共存在梗阻点83 处,包括78例单发梗阻和2 例多发梗阻(5 处)。超声漏诊3 处多发梗阻点,定位准确率为96.4%(80/83)。消化道造影漏诊3 处多发梗阻点、1 例降部梗阻定位为水平部、1 例仅提示胃排空延迟,定位准确率为94.0%(78/83)。超声定位诊断准确率高于后者,但差异不显著(χ2=0.021,P=0.902)(表1)。②定性诊断:超声诊断正确66 例,定性准确率为82.5%(66/80)。9 例仅诊断为十二指肠梗阻但未判断出具体病因,3 例仅诊断为环状胰腺,漏诊了合并的肠旋转不良,1 例将十二指肠膜式狭窄误诊为环状胰腺,1 例仅诊断为肠旋转不良,漏诊了合并的肠重复畸形。消化道造影诊断正确49 例,定性准确率为61.3%(49/80)。25 例仅诊断为十二指肠梗阻但未判断出具体病因,3 例将十二指肠膜式狭窄或闭锁误诊为环状胰腺,2 例仅诊断为环状胰腺,漏诊了合并的美克尔憩室,1 例仅诊断为环状胰腺,漏诊了合并的肠旋转不良。超声定性诊断准确率高于后者,差异显著(χ2=17.537,P<0.001)(表2)。

表1 超声及消化道造影对十二指肠梗阻点的定位诊断比较(例)

表2 超声及消化道造影对十二指肠梗阻的定性诊断比较(例)
2.3 超声声像图表现
十二指肠梗阻性疾病的共同超声表现为梗阻点远端肠气及其他内容物少,梗阻点肠腔狭窄或闭塞,其近端呈“双泡征”或“单泡征”样扩张。①肠旋转不良:十二指肠水平见SMA与SMV 位置关系异常,并中肠扭转时SMV 及周围肠系膜绕SMA 呈螺旋状走行的软组织团块,CDFI 可见红蓝相间的“漩涡征”(图1),移动探头有旋转感。并发肠穿孔时肠壁局部连续性中断,隔下及肠间隙积气、积液,并发肠坏死时肠蠕动减弱甚至消失,肠壁增厚,层次不清,肠管扩张。②十二指肠膜式狭窄或闭锁:表现为十二指肠肠腔内隔膜样强回声带,胃肠充盈时见“风袋征”(图2)。隔膜有孔时可见肠腔内液体自孔射出,完全闭锁时动态观察未见液体通过,CDFI 于隔膜上可见点条状血流信号。③环状胰腺:胰头形态失常,完全或半包绕十二指肠降部(图3),浆膜层结构模糊,梗阻点肠腔变窄。
3 讨论
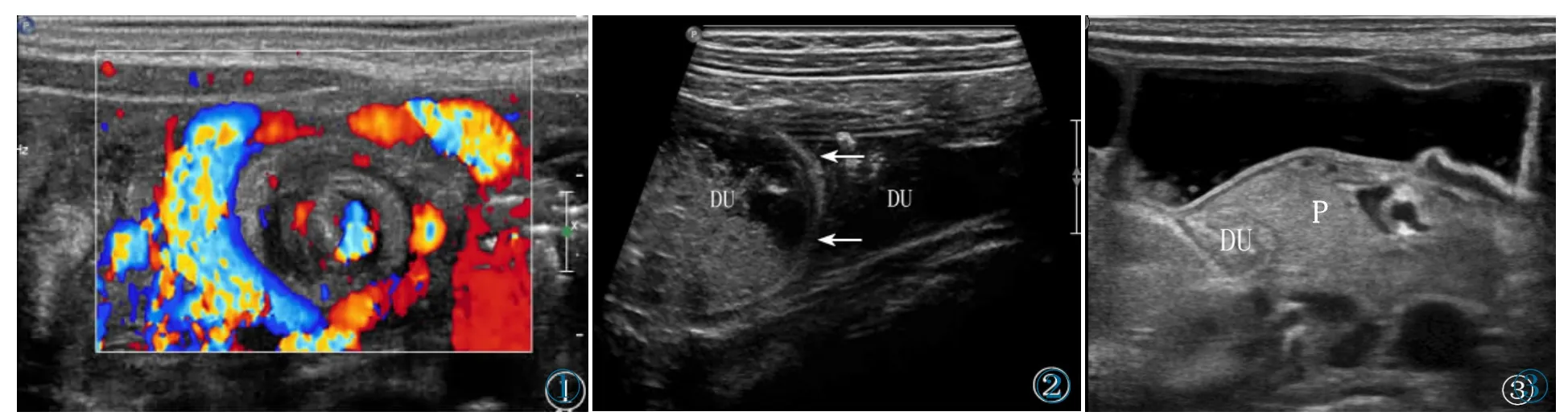
图1 肠旋转不良,SMV 绕SMA 走行,呈“漩涡征”。图2 十二指肠隔膜,箭头示十二指肠肠腔内隔膜样强回声。图3 环状胰腺,胰头包绕十二指肠降部,近端肠管扩张。Figure 1.Intestinal malrotation.SMV is around SMA showing as the“Whirlpool sign”.Figure 2.Duodenal septum.The arrow points strong echo in the duodenal cavity.Figure 3.Annular pancreas.The pancreatic head is around the duodenum with the dilatation of proximal intestine.
先天性十二指肠梗阻性疾病多因胚胎发育异常引起,包括内源性和外源性[3-4]。十二指肠膜式狭窄或闭锁属于内源性,是因为胚胎期肠管空化不全或未能再通所致。肠旋转不良、环状胰腺、肠扭转属于外源性,肠旋转不良是胚胎期中肠以SMA 为轴心逆时针旋转或系膜附着不全造成位置异常,环状胰腺是由于胰腺腹侧始基末端旋转时发生固定并与其融合所致[5-8]。呕吐是十二指肠梗阻性疾病的主要症状,呕吐的发病时间及程度与梗阻的病因有关。肠旋转不良多于出生后数天出现间歇性呕吐,若合并中肠扭转可伴有血便。环状胰腺及十二指肠闭锁可于出生后即出现呕吐,症状严重不缓解。十二指肠闭锁进食后即因乳汁不能下行而出现呕吐,而膜式狭窄的临床症状取决于隔膜孔的大小,轻者有时可自行缓解,但易反复。
本类疾病应及早进行手术治疗,避免出血肠穿孔、肠坏死等严重并发症。X 线消化道造影曾被誉为诊断本类疾病的金标准,特别是对十二指肠梗阻的定位诊断具有较高的应用价值[9-10]。因其全程显示十二指肠的形态及蠕动情况,可为外科医生提供直观的影像依据,在传统检查方法中占有重要地位,但也存在一定弊端。首先X 线检查存在电离辐射伤害,尤其是对于处于生长发育阶段的婴幼儿,因此影像科医生在检查时需尽可能的减少观察时间和曝光剂量,不可避免的降低了诊断的精确性。其次,对于不能除外合并肠缺血性坏死、肠黏膜积气者以及小月龄婴儿,影像科医生为谨慎起见多采用碘佛醇代替硫酸钡检查,这可能加快患儿的肠蠕动排空,导致梗阻点定位不准[11]。超声检查具有无辐射、操作便捷、可重复的优势,联合胃肠充盈法对梗阻点定位诊断准确率高,现已成为先天性十二指肠梗阻性疾病的主要筛查方法。本组研究发现,高频超声对于本组83 处梗阻点定位准确80 处,准确率为96.4%,略高于消化道造影的94.0%,但差异不具有统计学意义,说明两种检查方法对于本类疾病的定位诊断均具有很高的效能。高频超声与消化道造影共同漏诊的3 处梗阻点为十二指肠多发闭锁患儿,由于第1 处梗阻点闭锁,其远端肠管瘪小均未能显影,而消化道造影因碘佛醇的使用造成了2 处定位后移的情况。相比于消化道造影,高频超声对本类疾病的定性诊断优势更为明显。本研究中超声定性诊断准确率为82.5%,明显高于消化道造影的61.3%,差异具有统计学意义,这也与其他报道[2,11]基本相符。可能是因为超声对本类疾病均具有典型征象,而消化道造影则不能完全做到这点。如肠旋转不良尤其是合并中肠扭转时,超声表现为SMV绕SMA 呈螺旋状走行,形成典型的“漩涡征”[12]。而消化道造影仅能通过肠管形态、走行异常判断有无梗阻,但不能显示SMV 与SMA 的相对关系,定性诊断缺乏特异性[13]。十二指肠膜式狭窄或闭锁表现为梗阻点近端扩张,“风袋征”为其特征性表现。膜式狭窄梗阻点远端肠管内容物减少,肠管形态变细,闭锁时则可见肠腔内隔膜样强回声,远端肠管形态萎瘪。消化道造影可显示隔膜处扩大的盲端,但与其他原因引起的梗阻表现存在较大交叉[14]。环状胰腺胰头可完全或部分包绕十二指肠球后部或降部,因婴幼儿腹壁较薄,探头频率较高时可清晰显示胰头及周围组织形态,易与其他梗阻性疾病相鉴别。消化道造影则只能通过肠腔形态间接判断胰腺的情况,从而降低了定性诊断的准确性。
分析超声检查的漏误诊病例,笔者认为原因为:①检查者对该病认识不足,加之患儿哭闹剧烈导致腹腔胀气较重,对胃、十二指肠扩张的患儿未仔细寻找梗阻病因。②患儿肠梗阻症状较轻,如肠旋转不良旋转度数小、十二指肠大孔的膜式狭窄或半包绕的环状胰腺,若检查过程中不够仔细,亦可造成漏诊或误诊。③部分患儿可几种畸形合并存在,检查者往往满足一种畸形的诊断而忽略了合并畸形。④近端梗阻时,远端肠管多处梗阻点由于空虚萎瘪不易检出;远端梗阻严重时,近端胃及十二指肠重度扩张,可对胰头形成压迫、变形而误诊为环状胰腺。
综上所述,高频超声联合胃肠充盈法对先天性十二指肠梗阻性疾病的定位定性诊断准确率高,还可发现并发症和合并症,可作为临床首选的检查方法。

